Zuletzt aktualisiert am 19. März 2020 um 21:01
Zöliakie ist eine Autoimmunerkrankung des Dünndarms, die sich durch eine Glutenunverträglichkeit/Weizenallergie äußert. Allein in Deutschland sind von dieser Krankheit etwa 800.000 Menschen betroffen. Die meisten Fälle sind nicht diagnostiziert. Zöliakie trägt Anzeichen einer Allergie und einer Autoimmunerkrankung.
Die Symptome zeigen sich durch Beschwerden im Magen-Darm-Trakt, Nährstoffmängel und unspezifische Symptome wie Müdigkeit, Gelenkschmerzen und Wachstumsstörungen (bei Kindern).
[su_box title=“Zöliakie – auf einen Blick“ box_color=“#31c447″]
- Zöliakie ist eine Glutenunverträglichkeit, die sich als Allergie und Autoimmunerkrankung zeigt. Dabei reagiert das Immunsystem sowohl auf das Gluten selber als auch auf Komplexe, die das aggressive Gluten mit körpereigenen Proteinen bildet.
- Die Folge ist eine chronische Entzündung des Dünndarms sowie eine Rückbildung der Darmzotten.
- Es entstehen verschiedene Nährstoffmängel, da weniger Nährstoffe durch die degenerierten Darmzotten aufgenommen werden können.
- Die Diagnose erfolgt überwiegend über eine Blut- und Gewebeanalyse und ist sehr präzise.
- Die einzige Behandlungsoption für Betroffene ist eine strikte glutenfreie Ernährung, um die Ursache hinter der Erkrankung zu beseitigen. Es ist bereits nach kurzer Zeit mit einer starken Besserung zu rechnen.
- Von Zöliakie sind deutschlandweit etwa 800.000 Menschen betroffen. Die meisten Symptome zeigen sich im frühen Kindesalter, wenn getreidehaltige Beikost erstmals verwendet wird.
- Dank wissenschaftlicher und technologischer Fortschritte besteht für Betroffene dank glutenfreier Ernährung eine gute Aussicht auf Besserung. Eine lebenslange Remission kann erreicht werden, ohne große Einschnitte in der Lebensqualität hinnehmen zu müssen.
[/su_box]
Was ist Gluten?
Bei Zöliakie kommt es zu einer Glutenunverträglichkeit, die sich im Körper als allergische Reaktion auf Gluten, aber auch als Autoimmunreaktion zeigt. Doch was ist Gluten?
Ein kurzer Überblick: Gluten ist das wichtigste Protein des Weizens. Es ist sowohl Speicherprotein als auch Abwehrprotein. Es speichert Aminosäuren für den Weizenkeimling, die er für das Wachstum benötigt. Gleichzeitig wehrt Gluten Fressfeinde ab, indem es im Verdauungstrakt Schäden anrichten und die Verdauung verlangsamen kann.
Gluten ist auch als Klebereiweiß bekannt. Es sorgt dafür, dass Brot fluffig wird und eine gute Konsistenz hat. Daher ist es nicht verwunderlich, dass im Laufe der letzten hundert Jahre der Glutengehalt im Weizen für stetig bessere Backeigenschaften höher gezüchtet wurde.
Glutenallergie auf Molekülebene (Popup): Die allergischen sowie autoimmunen Reaktionen sind gegen die alkohollöslichen Fraktionen des Glutens gerichtet. Glutenproteine sind immer in verschiedene Fraktionen unterscheidbar, die alkohollöslichen sowie die wasserlöslichen. In der Regel sind die alkohollöslichen Proteine gesundheitlich problematisch, welche besonders viel von den Aminosäuren Prolin und Glutamin aufweisen.
Jede Getreideart enthält ein glutenartiges Protein (Glutelin), das dessen Aufgaben übernimmt. So heißt es im Roggen Secalin und im Hafer Avenin. Vereinfacht sprechen wir in diesem Artikel von „Gluten“, wobei tatsächlich das Speicherprotein in Getreide gemeint ist.
So viel sei jetzt schon verraten: Betroffene der Zöliakie reagieren nicht auf jedes Getreide allergisch, sondern nur auf ein gutes Dutzend. Diese werden noch genannt werden.
Was ist Zöliakie?
Zöliakie ist eine allergisch bedingte Autoimmunerkrankung, bei der der Körper sowohl mit Allergie als auch mit Autoantikörpern auf Gluten reagiert.
Der Name Zöliakie kommt vom griechischen „coeliacus“, bedeutet „den Unterleib betreffend“ und meint eine Krankheit des Unterleibs. Im Englischen heißt die Krankheit celiac disease. In der Medizin wird Zöliakie auch „Glutensensitive Enteropathie“, „Nichttropische Sprue“ oder „Heubner-Herter-Krankheit“ genannt.
Zöliakie ist in erster Linie eine Autoimmunerkrankung des Magen-Darm-Trakts, die symptomatisch durch heftige Unterleibschmerzen, Blähungen und Durchfälle gekennzeichnet ist.
Bei Autoimmunerkrankungen kommt es zum Angriff von Immunzellen auf körpereigene Strukturen, anstelle von körperfremden Stoffen. Dies ist bei Zöliakie auch der Fall und wird durch Gluten ausgelöst. Mehr dazu gleich.
Übersichtsstudien zufolge sind etwa 1 % aller Deutschen betroffen, wovon die meisten nicht diagnostiziert werden1.
Die Krankheit manifestiert sich in zwei Wellen: Direkt im frühen Kindesalter nach Einführen der ersten getreidehaltigen Säuglingsnahrung und im Alter von 30-40 Jahren. Frauen sind häufiger betroffen als Männer.
Was passiert bei Zöliakie im Darm?
Wenn Sie ein Butterbrot essen, wird es im Mund zerkleinert und eingespeichelt und im Magen angesäuert. Die Proteine werden im Magen denaturiert (zerstört) und aufgequollen.
Im Zwölffingerdarm werden anschließend Gallensäuren und Verdauungsenzyme mit dem Nahrungsbrei vermischt. Unter den Verdauungsenzymen befinden sich Proteasen und Peptidasen. Das sind Enzyme, die Proteine wie Gluten abbauen. Gluten ist von Natur aus ein sehr verknäueltes und schwer verdaubares Protein. Es dauert lange, bis es abgebaut ist.
Zwar tritt die Krankheit in verschiedenen Ausführungen auf, aber die Allergie und Autoimmunreaktion läuft in den meisten Fällen gleich ab3-5,24:
- Die Allergie:
Gluten führt zu einer Immunreaktion, da es ein schwer verdaubares und aggressives Protein ist. Immunzellen erkennen es als Feind, greifen es an und lösen eine Entzündung aus.
2. Die Autoimmunreaktion – Gluten bindet zunächst aktiv körpereigene Proteine:
- Gluten bindet aktiv an Antikörper der IgA- und IgG-Klasse. Diese Bindung ist sehr fest. Ein körpereigenes Enzym namens Tissue-Transglutaminase (tTG) erkennt diesen Komplex und führt eine chemische Reaktion am Gluten durch, was die Bindung weiter verstärkt7-8.
- Gluten bindet auch ohne Hilfe der Antikörper an die tTG und blockiert sie.
- Gluten bindet sich an Strukturen der Darmzellen und „verklebt“ sie.
- All diese unnatürlichen Proteinkomplexe, bestehend aus Gluten und Antikörpern beziehungsweise tTG, werden von Immunzellen als körperfremd erkannt. Sie werden vom Immunsystem angegriffen. Es entsteht eine heftige Entzündung im betroffenen Dünndarmbereich (Bildung von IFNγ, TNF-α, IL-6 und IL-1ß).
3. Parallel dazu: Gluten-Fragmente führen zu starken T-Zell-Wachstum
Bei Zöliakie kommt es zu einer verstärkten Präsentation von Gluten-Fragmenten auf Immunzellen (via HLA-DQ2 und HLA-DQ8). Diese führen zu einer starken Vermehrung in T-Zellen im Darm. Diese verstärken die Entzündung im Darm.
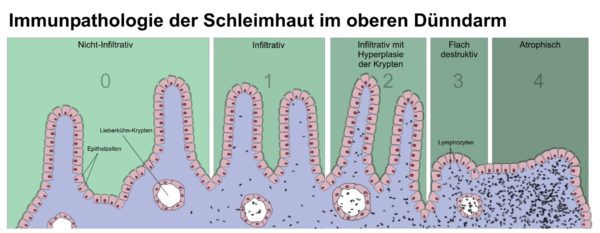
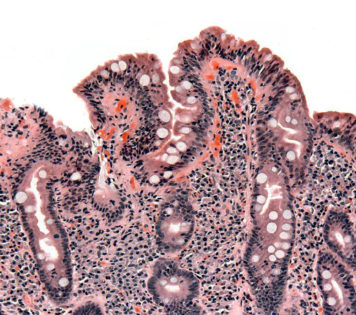
In Folge der heftigen Entzündung sterben die umliegenden Darmzellen ab (Apoptose). Dadurch werden die Darmzotten rückgebildet. Darmzotten sind kleine Ausstülpungen im Darm, die für die Nährstoffaufnahme verantwortlich sind.
Als Folge verliert der Dünndarm einen Großteil seiner Oberfläche und ist chronisch entzündet. Das hat zur Folge, dass Nahrung nicht mehr gut aufgeschlossen und verdaut werden kann.
Das erklärt sowohl die Bauchschmerzen und Verdauungsstörungen als auch den schleimigen und glänzenden Stuhl. Hinzu kommen längerfristige Folgen wie Nährstoffmängel, Immunschwäche und Wachstumsstörungen.
Wie die Allergie und Autoimmunreaktion konkret im Darm aussieht, wenn infolge der Zöliakie Darmzotten zurückgebildet werden, ist im folgenden Bild ersichtlich:
Zöliakie Symptome
Die Krankheit zeigt sich immer unterschiedlich, es gibt kein einheitliches Krankheitsbild. Die Symptome sind unterschiedlich stark und unterschiedlich divers.
Im frühen Kindheitsalter zeigen sich erste Zöliakie Symptome meist kurze Zeit, wenn die erste getreidehaltige Beikost eingeführt wird. Dann kommt es zu den ersten Beschwerden:
Spezifische Zöliakie Symptome:
- Durchfall
- Großvolumiger, übelriechender, glänzender, klebriger Fettstuhl
- Appetitlosigkeit
- Erbrechen
- Wachstumsstörungen („Gedeihstörung“)
- Geblähter Bauch
- Schmelzdefekte an den Zähnen (weiße, gelbe oder braune Flecken oder durchscheinende Zähne)
- Mundfäule
- Mundgeschwüre
- Verstopfung
- Atrophische Glossitis (Lackzunge), bedingt durch einen Vitamin B12 Mangel
Hinzu kommen unspezifische Zöliakie Symptome, die sich außerhalb des Darmes zeigen:
- Müdigkeit
- Kraftlosigkeit
- Nervosität
- Schmerzende Knochen und Gelenke
- Trockene Haut
- Blutarmut
- Osteoporose
- Infektanfälligkeit
Sollten Sie bei sich oder einem Ihnen nahestehenden Menschen diese Symptome beobachten, ist es empfehlenswert, einen Arzt aufzusuchen:
Zöliakie Diagnose
Welcher Arzt für die Zöliakie Diagnose?
Es empfiehlt sich, zuerst einen Hausarzt oder Gastroenterologen aufzusuchen. Ebenso können Sie einen Internisten oder funktionellen Mediziner aufsuchen. Nach einer ersten Anamnese können diese Ärzte in der Regel einschätzen, ob ein Verdacht für eine Zöliakie besteht oder nicht.
Im Vergleich zu anderen Autoimmunerkrankungen ist Zöliakie bei Ärzten sehr präsent und wird bei geeigneter Symptomatik schnell und verlässlich diagnostiziert.
Eine übliche Diagnose läuft folgendermaßen ab:
Anamnese
In einer ausführlichen Arzt-Patienten-Befragung macht sich der Arzt einen ersten Überblick über das Befinden und die Symptome des Patienten. Wenn sich der Verdacht beim Arzt ebenfalls erhärtet, dass es sich um Zöliakie handeln könnte, wird die Diagnose spezifischer:
Zöliakie Blutwerte/serologische Diagnostik
- Blutuntersuchung hinsichtlich Tissue-Transglutaminase– Autoantikörpern (tTG-AK)
- Untersuchung, ob tTG-AK vom Typ IgA im Blut nachweisbar sind, dies würde für eine Gluten-spezifische Autoimmunreaktion sprechen.
- Bei nur 10 % der Betroffenen liegt ein IgA-Mangel vor, weswegen zusätzlich Schritt 2. und 3. zur Diagnostik nötig sind.
- Der Goldstandard der Diagnostik ist die Bestimmung dieses Wertes mittels ELISA, einem hochsensitiven Diagnostik-Test, bei dem Proteine schon in Spuren nachgewiesen werden können.
2. Endomysiale Antigene (EMA-IgA)
- Hierbei werden Autoantikörper gegen Gluten im Endomysium, einem Teil der quergestreiften Skelettmuskulatur, nachgewiesen.
- Je höher dieser Wert (EMA-IgA), desto ausgeprägter die Zottenatrophie. Hochspezifischer Test, bei 90 % aller Betroffenen positiv.
- Benötigt besonders ausgebildetes Personal.
3. Gliadin-Antikörper (DGP-IgG)
Antikörper gegen die Gliadin-Fraktion des Gluten. Sehr empfindlicher Test, aber nicht sehr spezifisch.
Nach der serologischen Diagnostik und bei positiven Befunden wird eine Histologie durchgeführt (in der Regel nur bei Erwachsenen).
Histologie (Biopsie)
Eine Magen-Dünndarm-Spiegelung, bei der im absteigenden Teil des Zwölffingerdarms mehrere kleine Gewebeproben entnommen werden. Im Labor wird anschließend untersucht, ob sich Entzündungszellen des Immunsystems in der Schleimhaut wiederfinden. Liegen diese vermehrt vor, spricht das für einen positiven Zöliakie-Befund.
Außerdem können durch die Gewebeprobe ursächliche Infektionen hinter den Symptomen wie trophyeryma whipplei (Morbus Whipple), Giardia-Spezies und Kryptosporidien gesucht werden.
Bei Kleinkindern wird bei einem starken Verdacht und einer positiven Blutanalyse immer häufiger auf die Histologie verzichtet. In jedem Fall empfiehlt es sich, anschließend eine Differenzialdiagnose durchzuführen.
Differenzialdiagnose
In diesem Schritt werden weitere Ursachen hinter den Symptomen ausgeschlossen, um eine 100 % sichere Diagnose zu stellen. Ko-Morbiditäten (Parallelerkrankungen) und konkrete Ursachen hinter der Zöliakie können so untersucht werden:
Hinsichtlich folgender Krankheiten beziehungsweise Syndrome werden die Betroffenen anschließend untersucht:
- Nahrungsunverträglichkeiten auf Soja oder Milch
- Andere Autoimmunerkrankungen des Magen-Darm-Traktes wie autoimmune Gastritis, Morbus Crohn, Colitis ulcerosa
- Immundefekte
- AIDS
- Behandlung mit Zytostatika
- Zystische Fibrose
- Pankreasinsuffizienz
- Intestinale Enzymdefekte wie ein Mangel an Enzymen, die Milchzucker (Laktose) sowie Haushaltszucker abbauen
- Tropische Sprue (infektiöse Darmentzündung)
- Morbus Crohn
Anschließend kann (muss aber nicht) ein Atemtest durchgeführt werden.
Atemlufttest mit Xylose
Den Betroffenen wird eine Lösung mit dem Zucker Xylose verabreicht. Diese wird in der Regel im Darm aufgenommen, jedoch zu einem Großteil unverarbeitet über den Urin wieder ausgestoßen.
Wird der Zucker im Darm nicht aufgenommen (zum Beispiel durch strukturell geschwächte Darmzotten), wird die Xylose von Bakterien vergoren. Das ist durch einen Anstieg des Wasserstoffs in der Atemluft feststellbar.
Nach diesen genannten Diagnostikschritten ist in der Regel die Diagnose Zöliakie gestellt. Die Diagnostik dieser Autoimmunerkrankung ist sehr präzise und sehr sicher. Sollten Sie betroffen sein, wird dies durch die Diagnostik auch ermittelt werden.
Zöliakie Unterarten
Es gibt nicht „die eine Zöliakie“, die sich immer gleich äußert. Es gibt verschiedene Unterarten, da sich die genannten Allergie- und Autoimmunreaktionen immer unterschiedlich manifestieren können. Daher wird die Erkrankung in fünf Unterarten eingeteilt:
- Klassische Zöliakie: Es zeigen sich typische Symptome mit einer vollständigen Zottenatrophie (vollständiger Abbau der Darmzotten).
- Symptomatisch: Schwache und unspezifische Symptome. Schwer diagnostizierbar.
- Subklinisch: Ausgeprägte Zottenatrophie, jedoch wenige bis gar keine Symptome.
- Potenziell: Es kommt zu Problemen im Immunsystem, aber es wird keine Zottenatrophie festgestellt.
- Latent: Eine glutenfreie Ernährung wurde durchgeführt, die Zotten bilden sich wieder zurück. Die Krankheit besteht dennoch.
Allen Unterarten ist gemein, dass Antikörper gegen die Transglutaminase nachgewiesen werden können. Außerdem weisen Betroffene aller Unterarten den Genotyp HLA DQ2, DQ8 auf (im Anschluss erklärt).
Zöliakie tritt sehr gehäuft mit anderen Autoimmunerkrankungen auf, die kurz genannt werden sollten:
Zöliakie Ko-Morbiditäten
Wer an Zöliakie erkrankt ist, der trägt ein stark erhöhtes Risiko, von den folgenden Autoimmunerkrankungen ebenfalls betroffen zu sein:
- Diabetes Typ 1 (5-10 % aller Zöliakie-Betroffenen)18-20
- Neurodermitis12
- Hashimoto Thyreoiditis21, eine Autoimmunerkrankung der Schilddrüse
- Schuppenflechte22, eine Autoimmunerkrankung der Haut
- Dermatitis herpetiformis Duhring, blasenbildender Hautausschlag, starker Juckreiz
Diese Ko-Morbiditäten entstehen, da das Immunsystem durch die Zöliakie geschwächt wird. Außerdem werden durch den nicht funktionierenden Darm und Nährstoffmängel Schäden in anderen Organen begünstigt.
Es ist von Vorteil für Betroffene bei gegebenen Symptomen möglichst zeitnah einen Arzt aufzusuchen, um eine mögliche Zöliakie Diagnose abzuklären. Andernfalls und bei jahrelanger Nicht-Diagnose besteht das Risiko für Folgeschäden:
- Darmkrebs
- Unfruchtbarkeit (Infolge der Nährstoffmängel)
- Sinkende Lebenserwartung
- Lymphknotenvergrößerung und Erkrankungen der Lymphdrüsen
Zöliakie bei Kindern
In den meisten Fällen zeigt sich die Zöliakie zuerst im frühen Kindheitsalter, nach Einführung der ersten getreidehaltigen Beikost. Immer häufiger wird bei Verdacht auf Zöliakie keine Gewebeprobe mehr entnommen. So wird der Magen-Darm-Trakt des Kindes nicht zusätzlich geschädigt. In der Regel reichen die Blutwerte sowie ein Gentest aus. Nach Einführung einer glutenfreien Ernährung lassen die Beschwerden bei Kindern in den meisten Fällen wieder nach.
Um das Risiko für Zöliakie zu minimieren, empfiehlt die europäische Gesellschaft für pädiatrische Gastroenterologie, bis zum vierten Lebensmonat in der Säuglingsnahrung kein Gluten beziehungsweise getreidehaltige Beikost einzuführen. In den Monaten vier bis sechs wird empfohlen, den Anteil der Getreidebeikost langsam und schrittweise zu steigern, aber noch gering zu halten.
Ab Monat sieben kann mehr getreidehaltige Beikost eingesetzt werden. Es wird dennoch empfohlen, möglichst lange und möglichst strikt auf getreidehaltige Beikost zu verzichten.
Während der Schwangerschaft scheint der Verzehr von glutenhaltigem Getreide das Risiko für eine Zöliakie nicht zu erhöhen.
Zöliakie Ursachen und Risikofaktoren
Es stellt sich noch die Frage, was ursächlich hinter der Erkrankung steckt. Wie wird sie ausgelöst, welche Faktoren begünstigen die Entstehung dieser Krankheit? Schließlich kommt es bei 99 % aller Deutschen nicht zu einer stark allergischen und autoimmunen Reaktion auf Gluten.
Folgende Ursachen werden hinter Zöliakie vermutet:
Infektionen: Die Infektion mit bestimmten Krankheitserregern steht im Zusammenhang mit dem Auftreten der Erkrankung, besonders im Erwachsenenalter. Dazu gehören Reoviren sowie der Epstein-Barr-Virus.
Geschwächtes Immunsystem: Ein geschwächtes und chronisch entzündetes Immunsystem neigt dazu, Autoantikörper gegen sonst harmlose Substanzen zu bilden. Dies kann durch Strukturschäden im Darm ausgelöst werden (zum Beispiel Leaky Gut Syndrom). Diese Schäden können am Ende zu Zöliakie im Erwachsenenalter führen.
Ungesunde Ernährung: Je ungesünder die Ernährung, desto mehr Stress wird auf den Darm, das Immunsystem und den Körper ausgeübt. Ebenso verbreitet sind Nährstoffmängel, die das Auftreten von Autoimmunerkrankungen wie Zöliakie begünstigen.
Umweltfaktoren: Unnatürliche Umweltfaktoren begünstigen das Auftreten von Autoimmunerkrankungen wie Zöliakie. Das können beispielsweise eine Schwermetallbelastung, eine Störung im Sexualhormon-Haushalt, Mikroplastik, ungesunder Schlaf oder chronischer Stress im Alltag sein.
Getreidekost im Säuglingsalter
Alkoholkonsum: Auch dieser stresst den Darm und das Immunsystem und kann dauerhaft zu Magen-Darm-Erkrankungen führen.
SIBO: Eine Überbesiedelung des Dünndarms mit Bakterien oder Hefen wie Candida albicans erhöhen die Aktivität der Transglutaminase. Sie erhöhen die Wahrscheinlichkeit der Bildung von Autoantikörpern.
Genetik: Der Genotyp HLA DQ2, DQ8 ist anfälliger für das Auftreten von Zöliakie. Nahezu alle Betroffenen weisen diesen Genotyp auf. 25 % aller Deutschen besitzen den Genotyp, nur 5 % von ihnen entwickeln Zöliakie. Etwa 95 % von ihnen bilden eine Toleranz gegenüber Gluten.24
Optimal vertragen sie es nicht, aber sie werden tolerant. Die Genetik macht Betroffene also empfindlicher für die Erkrankung, löst sie aber nicht aus.
Bei Verdacht auf Zöliakie wird üblicherweise ein Gentest durchgeführt, um abzuklären, ob dieser Genotyp vorliegt.
[su_spoiler title=“Was ist HLA?“]
Dahinter versteckt sich ein Proteinkomplex auf Immunzellen. Er ist dafür zuständig, Fremdproteine zu präsentieren. Das können Sie sich so vorstellen: Eine Immunzelle frisst einen Krankheitserreger oder ein Fremdprotein, verdaut den Feind und platziert anschließend einen Teil des Feindes, etwa ein spezifisches Protein, auf seiner Oberfläche. Andere Immunzellen erkennen dieses im HLA-Komplex präsentierte Fremdprotein und produzieren dagegen Antikörper. Bei bestimmten Genotypen oder Mutationen im HLA-Komplex kann es passieren, dass körpereigene Proteine dort präsentiert werden. Dann kommt es zu Bildung von Autoantikörpern.[/su_spoiler]
Zöliakie Behandlung
Es gibt keine medikamentöse schulmedizinische Behandlung von Zöliakie. Keine Medikamente, keine Entzündungshemmer, keine Zytostatika. Die einzige und wirklich nachhaltige Behandlungsmethode bei Zöliakie ist eine glutenfreie Ernährung, da allein Gluten diese Erkrankung auslöst.
Sobald eine glutenfreie Ernährung strikt durchgeführt wird, bessern sich die Symptome und Beschwerden. Nach ein paar Monaten bis Jahren entwickelt sich eine gesunde Darmschleimhaut mit Darmzotten zurück.
Fun Fact: Chinese Spring – ist eine gentechnisch veränderte Getreidepflanze ohne allergenes Gluten, die sich zum Brotbacken eignet. Mit ihr können Zöliakie-Betroffene Brot backen ohne mit Beschwerden rechnen zu müssen. Diese Pflanze wird in den nächsten Jahren noch zugelassen werden.
Wichtig ist also das Vermeiden von Gluten in der Ernährung. Zu glutenfreier Ernährung kommen wir gleich ausführlicher. Außerdem ist darauf zu achten, glutenfreie Produkte zu konsumieren.
Was bedeutet „glutenfrei“?
Laut Codex Alimentarius besteht für glutenfreie Produkte ein Grenzwert von 20 mg/kg des Lebensmittels, um als glutenfrei eingestuft zu werden. Bei deutschen Produkten ist dies in der Regel gegeben, bei importierter Ware nicht immer. Hier gilt es, vorsichtig zu sein.
Damit sich die Schleimhaut der Betroffenen wieder erholen kann, wird empfohlen, für die ersten Wochen eine laktosefreie Ernährung (laktosefreie Milch sowie gut fermentierte Milchprodukte) durchzuführen.
Ferner empfiehlt es sich, eine große Blutanalyse durchzuführen, um Nährstoffmängel zu erkennen und gegebenenfalls mit Nahrungsergänzungsmitteln und geeigneten Nahrungsmitteln nachzuhelfen. Die häufigsten Nährstoffmängel bei Zöliakiebetroffenen sind: Eisen, Calcium, Magnesium, Vitamin B12 und Vitamin D.
Zöliakie Ernährung
Ein maßgeblicher Punkt ist glutenhaltiges Getreide zu vermeiden, auf glutenfreie Getreidesorten zurückzugreifen sowie auf glutenfreie Produkte (mit Siegel) im Alltag zu achten.
Glutenhaltiges Getreide, das gemieden werden sollte:
- Weizen
- Dinkel
- Roggen
- Gerste
- Hafer
- Emmer
- Einkorn
- Kamut
- Grünkern
- Triticale
- Bulgur
- Seitan/Weizeneiweiß
- Couscous
Glutenfreie Getreidesorten, die konsumiert werden können:
- Reis
- Mais
- Hirse
- Amaranth
- Buchweizen
- Quinoa
- Tapioka
- Soja
- Kastanien
- Kochbananen

Siegel „Glutenfrei“
Wenn dieses Siegel auf verarbeiteten Produkten steht, können Sie sicher sein, dass hier kein Gluten enthalten ist. Dieses Produkt ist „sicher“. Besonders bei verarbeiteten Produkten ist darauf zu achten, dass dieses Symbol enthalten ist.
Glutenfreies Mehl
Betroffene der Zöliakie haben heutzutage viele Möglichkeiten, mit glutenfreiem Mehl zu kochen und zu backen. Achten Sie auf Reismehl, Maismehl, Kartoffelmehl, Erbsenmehl sowie auf glutenfrei deklariertes Mehl aus Weizen und Hafer. Wenn Gluten frei draufsteht, ist auch glutenfrei drin, lautet die Devise. Die Firma Schär bietet hier verschiedenste Backmischungen an.
Auf Inhaltsangaben achten
Wenn Sie sich nicht sicher sind, ob ein Nahrungsmittel zum Verzehr geeignet ist, lohnt sich ein Blick auf die Zutaten und Inhaltsangaben. Wenn ein Inhaltsstoff enthalten ist, der im Namen Weizen, Dinkel, Roggen oder Gerste enthält, ist das für Sie ein potentieller Reizstoff und sollte gemieden werden. Es sei denn, es wird ausdrücklich als glutenfrei deklariert.
Besonders auf folgende Inhaltsstoffe sollten Sie achten, da sie sich häufig in verarbeiteten Nahrungsmitteln verstecken:
- Weizenstärke
- Weizenkleber
- Weizeneiweiß
- Klebereiweiß
- Gerstenmalz
- Gerstmalzextrakt
- Stärke (Weizen)
- modifizierte Stärke
- Malz
Kommentar: „Kann Gluten enthalten“ sowie „Wurde in einer Fabrik abgefüllt, in der Gluten verarbeitet wird“ ist in der Regel ebenso sicher. Die Manufakturen wollen sich hier rechtlich absichern. Die Wahrscheinlichkeit ist jedoch sehr gering, dass sich Gluten darin befindet.

Verstecktes Gluten
Verarbeitete Produkte, in denen Gluten enthalten sein kann:
- Essig
- Saucen, besonders Fertigsaucen
- Suppen
- Fertiggerichte
- Pudding
- Joghurt
- Ketchup
- Mayonnaise
- Eistee
- Wurst
- Frischkäse
- Eis
- Nuss-Nougat-Creme
- Senf
- Pommes
- Kroketten
- Schokolade
- Popcorn
- Erdnüsse
- Kartoffelpuffer
- Chips
- Gewürzgurken
- Marmelade
- Gewürze
- Bonbons
Bei diesen Nahrungsmitteln sollten Sie aufpassen und besonders die Zutatenliste studieren. Hier kann sich Gluten verstecken.
Kreuzkontaminationen
Bei einigen fertigen Lebensmitteln ist es schon vorgekommen, dass es zur Kreuzkontamination kam. Kreuzkontamination bedeutet, dass sich Gluten in diesen Lebensmitteln wiederfindet, obwohl es dort nichts zu suchen hat.
Oder es ist in Spuren enthalten, jedoch nicht als Inhaltsstoff deklariert. In folgenden Nahrungsmitteln ist es bereits vorgekommen, hier sollten Sie Vorsicht walten lassen und die Reaktionen Ihres Körpers beobachten:
- Eistee
- Limonade
- Wasser mit Geschmack
- Cola
- Fruchtsaft-Getränke
Diese Nahrungsmittel/Inhaltsstoffe sind in Ordnung
Die folgenden Nahrungsmittel sind hinsichtlich Zöliakie in Ordnung, auch wenn sie auf den ersten Blick nach Gluten/Getreide klingen:
- Hefe
- Hefeextrakt
- Glutamat
- Guarkernmehl
- Carob
- Carrageen
- Weizendextrin
- Weizensirup
- Weizendextrose
- Xanthan
Von Natur aus glutenhaltig: Bier
Bier wird aus Getreide hergestellt. In fertig abgefülltem Bier finden sich Spuren von Gluten, auf die Betroffene allergisch reagieren können. Wenn Sie trotzdem nicht auf Bier verzichten möchten, gibt es mittlerweile auch glutenfreies Bier, wie etwa das von Lammbräu.
Das oberste Gebot zum Kochen und Backen: Hygiene und Sauberkeit
Wenn Zöliakie-Betroffene mit Nicht-Betroffenen in einem Haushalt leben, sich aber nicht jeder glutenfrei ernährt, sollte besonders auf Sauberkeit und Hygiene geachtet werden. Schon Spuren von Gluten auf Geschirr und Kochutensilien können zu heftigen Reaktionen bei Betroffenen führen.
Es wird daher empfohlen, dass erwachsene Zöliakie-Betroffene ihre eigenen Kochutensilien und Geschirrtücher verwenden. So wird verhindert, dass sich Spuren von Gluten in ihrem Essen wiederfinden.
Eine geeignete glutenfreie Ernährung: die Paleo-Ernährung
Eine nährstoffreiche, gesunde und von Natur aus glutenfreie Ernährung ist die Paleo-Ernährung. Die Paleo-Ernährung imitiert den Ernährungsplan unserer Vorfahren aus der Steinzeit. Das klingt zunächst stark nach Esoterik, tatsächlich verbirgt sich dahinter aber eine der nährstoffreichsten und gesündesten Ernährungsform überhaupt.
Warum? Weil sich diese Ernährung nicht auf nährstoffarme Nahrungsmittel wie Zucker, Getreide, industrielle Speiseöle und verarbeitete Lebensmittel stützt, sondern auf Obst, Gemüse, Nüsse, Samen, Fleisch, Fisch, Eier, Tee und Kaffee, Gewürze und Kräuter.
Eine Verfeinerung dieser Ernährungsform speziell für Autoimmunerkrankte ist das Paleo-Autoimmunprotokoll. Auch dieses möchten wir an dieser Stelle empfehlen.
Prognose und Ausblick bei Zöliakie
Zöliakie ist eine Autoimmunerkrankung und wird als solche als lebenslänglich und unheilbar eingestuft. Bei Zöliakie ist dies der Fall, da die Glutenallergie lebenslang bestehen bleibt.
Wird die Krankheit erst später oder gar nicht erkannt oder keine glutenfreie Ernährung durchgeführt, steigt das Risiko für zahlreiche andere Autoimmunerkrankungen, Erkrankungen des Immunsystems, des Lymphsystems und des Magen-Darm-Traktes. Außerdem sinkt die Lebenserwartung drastisch, da Betroffene unter starken Nährstoffmängeln leiden. Diese verschärfen sich mit zunehmendem Alter.
Dank neuester Diagnostik und Fortschritte in der Lebensmitteltechnologie (glutenfreie Produkte) ist Zöliakie heutzutage jedoch kein allzu starker Eingriff in die Lebensqualität. Es bestehen sehr gute Alternativen und Möglichkeiten, ein gutes Leben bei bester Gesundheit zu führen.
Zöliakie Austausch
Im Internet finden Sie zahlreiche Möglichkeiten, sich mit Betroffenen auszutauschen und sich Tipps für den Alltag zu holen. Zu nennen ist die Facebook-Gruppe „Zöliakie Austausch“, mit fast 23.000 Mitgliedern.
Soforthilfe für Zöliakie-Betroffene
Wenn Sie die Diagnose Zöliakie erhalten haben, könnte Ihnen die folgende Checkliste dabei helfen, eine glutenfreie Ernährung in Ihren Alltag zu integrieren:
- Überprüfen Sie alle Lebensmittel zu Hause. Markieren Sie glutenhaltige Lebensmittel. Wenn Sie alleine leben, verschenken Sie alle glutenhaltigen Lebensmittel. Wenn Sie mit einer Familie zusammenleben, wählen Sie einen Schrank in der Küche aus. Diesen putzen Sie gründlich. In ihm werden nur glutenfreie Nahrungsmittel gelagert.
- Kaufen Sie sich neue Butter, Marmelade, Honig, Nutella, Frischkäse oder andere verarbeitete Produkte, die Sie weggegeben haben und die mit Gluten kontaminiert sein könnten.
- Manche Küchengeräte sollten neu gekauft werden und nur noch mit glutenfreien Produkten in Kontakt kommen:
- Holzlöffel
- Holzbrettchen
- Plastikbrettchen mit tiefen Rillen
- Pfanne mit Kratzern
- Kuchenformen aus Metall
- Toaster
- Handmixer
- Getreidemühle
- Alles mit Ritzen, in denen sich Mehl festsetzen kann
- Handtücher
- Wischlappen
- Spülschwämme
Geschirrspüler: Sie können Ihr Geschirr zusammen mit allem anderen Geschirr in der Spülmaschine spülen. Es besteht keine Gefahr.
Ofen und Mikrowelle: Es besteht keine Gefahr, dass mit Umluft oder über die Luft Gluten aufgewirbelt wird. Es empfiehlt sich immer, auf Sauberkeit und Hygiene zu achten und Ofen und Mikrowelle ausgiebig zu putzen, bevor und nachdem sie verwendet wurden.
Zusammenfassung – Zöliakie
Zöliakie ist eine allergisch bedingte Autoimmunerkrankung des Magen-Darm-Traktes. Es kommt zu einer Allergie und einer Autoimmunreaktion gegenüber Gluten sowie Gluten-Protein-Komplexen im Magen-Darm-Trakt.
Infolge der chronischen Entzündung und Autoimmunreaktion gegen Gluten-Komplexe und Darmzellen kommt es zu einem starken Rückgang der Darmzotten. Die Oberfläche des Dünndarms nimmt stark ab und Nährstoffe können nur noch unzureichend verdaut und aufgenommen werden.
Es kommt zu einer Entzündung des Magen-Darm-Traktes mit charakteristischen Symptomen sowie zu starken Nährstoffmängeln.
Etwa 800.000 Menschen sind in Deutschland von Zöliakie betroffen. In vielen Fällen äußert sich die Krankheit das erste Mal im frühen Kindesalter. Bei Menschen zwischen 30 und 40 Jahren tritt die Krankheit ebenfalls häufiger auf, wobei Frauen häufiger betroffen sind als Männer.
Die Symptome reichen von spezifisch im Magen-Darm-Trakt bis hin zu unspezifisch, wie Müdigkeit und Gelenkschmerzen. Die Diagnose sollte zeitnah an den Verdacht erfolgen und ist in der Regel sehr präzise.
Eine schulmedizinische Behandlung gibt es nicht. Eine glutenfreie Ernährung ist in der Regel völlig ausreichend und ermöglicht nach wenigen Monaten bis Jahren eine Rückbildung der Darmzotten sowie eine vollständig funktionsfähige Verdauung.
Bei der glutenfreien Ernährung ist auf verarbeitete Produkten zu achten. Jegliche auf Getreide basierende Zutaten sowie das Getreide selbst müssen vermieden werden. In der Form von Brot, Nudeln, Backwaren und Co sollten einige glutenhaltige Getreidesorten gemieden werden (unter anderem Weizen, Gerste, Hafer, Dinkel), während glutenfreie Getreidesorten (zum Beispiel Mais und Hirse) problemlos vertragen werden.
Am Ende ist eine Autoimmunerkrankung immer individuell. Die in diesem Beitrag gegebenen Informationen können nicht verallgemeinert werden und geben nur Hinweise. Beobachten Sie daher Ihren Körper und wie er auf welche Nahrungsmittel reagiert.
Sind Sie von Zöliakie betroffen oder vermuten eine Zöliakie? Wie sind Ihre Erfahrung mit dieser Krankheit?
Wir freuen uns über Ihren Kommentar!
[su_spoiler title=“Quellenverzeichnis“]
- Laass, Martin W.; Schmitz, Roma; Uhlig, Holm H.; Zimmer, Klaus-Peter; Thamm, Michael; Koletzko, Sibylle (2015): Zöliakieprävalenz bei Kindern und Jugendlichen in Deutschland. In: Dtsch Arztebl International 112 (33-34), S. 553–560. DOI: 10.3238/arztebl.2015.0553.
- Biesiekierski, Jessica R.; Newnham, Evan D.; Irving, Peter M.; Barrett, Jacqueline S.; Haines, Melissa; Doecke, James D. et al. (2011): Gluten causes gastrointestinal symptoms in subjects without celiac disease: a double-blind randomized placebo-controlled trial. In: The American journal of gastroenterology 106 (3), 508-14; quiz 515. DOI: 10.1038/ajg.2010.487.
- Briani, Chiara; Samaroo, Diana; Alaedini, Armin (2008): Celiac disease: from gluten to autoimmunity. In: Autoimmunity reviews 7 (8), S. 644–650. DOI: 10.1016/j.autrev.2008.05.006.
- Diamanti, Antonella; Capriati, Teresa; Bizzarri, Carla; Ferretti, Francesca; Ancinelli, Monica; Romano, Francesca et al. (2016): Autoimmune diseases and celiac disease which came first: genotype or gluten? In: Expert review of
- Drago, Sandro; El Asmar, Ramzi; Di Pierro, Mariarosaria; Grazia Clemente, Maria; Sapone, Amit Tripathi Anna; Thakar, Manjusha et al. (2006): Gliadin, zonulin and gut permeability: Effects on celiac and non-celiac intestinal mucosa and intestinal cell lines. In: Scandinavian Journal of Gastroenterology 41 (4), S. 408–419. DOI: 10.1080/00365520500235334.
- Engstrom, Niklas; Sandberg, Ann-Sofie; Scheers, Nathalie (2015): Sourdough fermentation of wheat flour does not prevent the interaction of transglutaminase 2 with alpha2-gliadin or gluten. In: Nutrients 7 (4), S. 2134–2144. DOI: 10.3390/nu7042134.
- Esposito, Carla; Paparo, Francesco; Caputo, Ivana; Porta, Raffaele; Salvati, Virginia M.; Mazzarella, Giuseppe et al. (2003): Expression and enzymatic activity of small intestinal tissue transglutaminase in celiac disease. In: The American journal of gastroenterology 98 (8), S. 1813–1820. DOI: 10.1111/j.1572-0241.2003.07582.x.
- Esposito, Carla; Paparo, Francesco; Caputo, Ivana; Porta, Raffaele; Salvati, Virginia M.; Mazzarella, Giuseppe et al. (2003): Expression and enzymatic activity of small intestinal tissue transglutaminase in celiac disease. In: The American journal of gastroenterology 98 (8), S. 1813–1820. DOI: 10.1111/j.1572-0241.2003.07582.x.
- Falth-Magnusson, K.; Magnusson, K. E. (1995): Elevated levels of serum antibodies to the lectin wheat germ agglutinin in celiac children lend support to the gluten-lectin theory of celiac disease. In: Pediatric allergy and immunology : official publication of the European Society of Pediatric Allergy and Immunology 6 (2), S. 98–102.
- Fine, K. D.; Meyer, R. L.; Lee, E. L. (1997): The prevalence and causes of chronic diarrhea in patients with celiac sprue treated with a gluten-free diet. In: Gastroenterology 112 (6), S. 1830–1838.
- Lindfors, Katri; Maki, Markku; Kaukinen, Katri (2010): Transglutaminase 2-targeted autoantibodies in celiac disease: Pathogenetic players in addition to diagnostic tools? In: Autoimmunity reviews 9 (11), S. 744–749. DOI: 10.1016/j.autrev.2010.06.003.
- Ress, Krista; Annus, Triine; Putnik, Urve; Luts, Katrin; Uibo, Raivo; Uibo, Oivi (2014): Celiac disease in children with atopic dermatitis. In: Pediatric dermatology 31 (4), S. 483–488. DOI: 10.1111/pde.12372.
- Rosinach, Merce; Fernandez-Banares, Fernando; Carrasco, Anna; Ibarra, Montserrat; Temino, Rocio; Salas, Antonio; Esteve, Maria (2016): Double-Blind Randomized Clinical Trial: Gluten versus Placebo Rechallenge in Patients with Lymphocytic Enteritis and Suspected Celiac Disease. In: PloS one 11 (7), e0157879. DOI: 10.1371/journal.pone.0157879.
- Samsel, Anthony; Seneff, Stephanie (2013): Glyphosate, pathways to modern diseases II: Celiac sprue and gluten intolerance. In: Interdisciplinary toxicology 6 (4), S. 159–184. DOI: 10.2478/intox-2013-0026.
- Servick, Kelly (2018): The war on gluten. In: Science 360 (6391), S. 848. DOI: 10.1126/science.360.6391.848.
- Skodje, Gry I.; Sarna, Vikas K.; Minelle, Ingunn H.; Rolfsen, Kjersti L.; Muir, Jane G.; Gibson, Peter R. et al. (2018): Fructan, Rather Than Gluten, Induces Symptoms in Patients With Self-Reported Non-Celiac Gluten Sensitivity. In: Gastroenterology 154 (3), 529-539.e2. DOI: 10.1053/j.gastro.2017.10.040.
- Tursi, Antonio (2004): Gastrointestinal motility disturbances in celiac disease. In: Journal of clinical gastroenterology 38 (8), S. 642–645. clinical immunology 12 (1), S. 67–77. DOI: 10.1586/1744666X.2016.1095091.
- Bhadada, Sanjay Kumar; Kochhar, Rakesh; Bhansali, Anil; Dutta, Usha; Kumar, Padala R.; Poornachandra, Kuchhangi S. et al. (2011): Prevalence and clinical profile of celiac disease in type 1 diabetes mellitus in north India. In: Journal of gastroenterology and hepatology 26 (2), S. 378–381. DOI: 10.1111/j.1440-1746.2010.06508.x.
- Cohn, Aaron; Sofia, Anthony M.; Kupfer, Sonia S. (2014): Type 1 diabetes and celiac disease: clinical overlap and new insights into disease pathogenesis. In: Current diabetes reports 14 (8), S. 517. DOI: 10.1007/s11892-014-0517-x.
- Serena, Gloria; Camhi, Stephanie; Sturgeon, Craig; Yan, Shu; Fasano, Alessio (2015): The Role of Gluten in Celiac Disease and Type 1 Diabetes. In: Nutrients 7 (9), S. 7143–7162. DOI: 10.3390/nu7095329.
- Tuhan, Hale; Isik, Sakine; Abaci, Ayhan; Simsek, Erdem; Anik, Ahmet; Anal, Ozden; Bober, Ece (2016): Celiac disease in children and adolescents with Hashimoto Thyroiditis. In: Turk pediatri arsivi 51 (2), S. 100–105. DOI: 10.5152/TurkPediatriArs.2016.3566.
- Bhatia, Bhavnit K.; Millsop, Jillian W.; Debbaneh, Maya; Koo, John; Linos, Eleni; Liao, Wilson (2014): Diet and Psoriasis: Part 2. Celiac Disease and Role of a Gluten-Free Diet. In: Journal of the American Academy of Dermatology 71 (2), S. 350–358. DOI: 10.1016/j.jaad.2014.03.017.
- Uusitalo, Ulla; Lee, Hye-Seung; Aronsson, Carin Andrén; Yang, Jimin; Virtanen, Suvi M.; Norris, Jill et al. (2015): Gluten consumption during late pregnancy and risk of celiac disease in the offspring: the TEDDY birth cohort. In: The American Journal of Clinical Nutrition 102 (5), S. 1216–1221. DOI: 10.3945/ajcn.115.119370.
- Schuppan, Detlef; Hahn, Eckhart G. (2002): Gluten and the Gut–Lessons for Immune Regulation. In: Science 297 (5590), S. 2218. DOI: 10.1126/science.1077572.
[/su_spoiler]