Zuletzt aktualisiert am 19. März 2020 um 21:01
[su_box title=“Multiple Sklerose – Kurze Zusammenfassung“]
- Multiple Sklerose (MS) ist eine Autoimmunkrankheit des zentralen Nervensystems und des Rückenmarks.
- Bei Autoimmunerkrankungen greifen Immunzellen körpereigene Zellen an und zerstören diese.
- Da Teile des Zentralnervensystems geschädigt werden, sind Betroffene in ihren kognitiven und motorischen Fähigkeiten mehr oder weniger stark eingeschränkt.
- Die wichtigsten Formen der MS sind schubförmig, progressiv und chronisch progredient. Bei letzterem kommt es zu Schüben und die Krankheit verschlimmert sich fortschreitend.
- Die schulmedizinische Therapie ist sehr vielschichtig, je nach Symptomatik und betroffenen Körperregionen werden verschiedene Therapieformen und Medikamente angewandt.
- Ernährung und Lebensführung sind für den Großteil der Auslöser und Risikofaktoren bei multipler Sklerose verantwortlich, gesundes Ernähren und ein gesundes Leben verbessern das Krankheitsbild.
[/su_box]
Multiple Sklerose ist eine chronisch-entzündliche Autoimmunerkrankung des Zentralnervensystems, die meist lebenslang bestehen bleibt. Bei der Erkrankung wird das Immunsystem fehlgeleitet, bildet autoreaktive (gegen den Körper gerichtete) Antikörper und greift die Myelinscheiden der Nervenbahnen sowie die Blut-Hirn-Schranke an.
Je nachdem, wo die Entzündungsherde/Läsionen auftreten, kommt es zu einer mehr oder weniger starken Beeinträchtigung der Sehkraft, Motorik und Kognition. Die Krankheit gilt als unheilbar. Multiple Sklerose wird auch „Enzepahlomyelitis disseminata“ bezeichnet, was übersetzt „in Gehirn und Rückenmark verstreute Krankheiten“ heißt.
Dies beschreibt die an vielen Stellen auftretenden Entzündungen und Verhärtungen, was zu eingeschränkter Muskelfunktion, Spasmen und Muskelstarre führt.
Wie viele Menschen sind in Deutschland von MS betroffen?
Deutschlandweit sind etwa 200.000 Menschen betroffen, davon 70 % Frauen. Die Hormone scheinen bei der Entstehung der Krankheit eine bedeutende Rolle zu spielen. Die Häufigkeit von MS nimmt seit etwa 40 Jahren stetig zu, was für einen bedeutenden Einfluss der „westlichen Lebensführung“ auf den Ursprung der Krankheit schließen lässt.
Wie verläuft multiple Sklerose?
Durch die Erkrankung kommt es zur chronischen Entzündung und zum Abbau der Myelinscheiden. Dies ist die Isolierschicht um die Nervenbahnen, ähnlich wie bei einem Stromkabel: Geht die Isolierschicht verloren, fließt Strom (Informationen) nur noch stotternd. Durch die Unterbrechung der Signalweitergabe im Zentralnervensystem kommt es zu Einschränkungen in den kognitiven und motorischen Fähigkeiten der Betroffenen.
Was genau und wie stark beeinträchtigt ist, hängt vom Areal des Nervensystems ab, das von der Autoimmunreaktion betroffen ist. Bei zu später oder unzureichender Therapie nehmen die Symptome immer weiter zu und schränken Betroffene immer stärker in ihrer Lebensführung ein.
Daher ist eine rasche und effektive, integrative Therapie wichtig, welche Methoden der Schulmedizin (Symptomunterdrückung) mit denen der Komplementärmedizin verbindet.
Welche Symptome zeigt multiple Sklerose?
Es gibt viele Symptome, die individuell ausfallen – je nachdem, wo die Erkrankung im ZNS auftritt. Die Symptome werden in spezifisch (motorische Störungen, Lähmungen, Taubheitsgefühl, Muskelzuckungen, Sehstörungen) und unspezifisch (Erschöpfbarkeit, Fieber, Müdigkeit, Depressionen, Schwindelgefühle) unterteilt.
Sie fallen bei jedem Betroffen unterschiedlich aus, da die Läsionen im Zentralnervensystem an verschiedenen Orten und unterschiedlich stark auftreten können. Bei einer Verschlimmerung der Krankheit ist schwer vorhersehbar, welches Areal als nächstes betroffen sein könnte und welche Symptome sich anschließend zeigen. Daher und aufgrund der vielfältigen Symptome wird MS auch als „Krankheit der 1000 Gesichter“ bezeichnet.
Wie wird multiple Sklerose (MS) diagnostiziert?
Multiple Sklerose wird auch als „Krankheit der 1000 Gesichter“ bezeichnet und ist entsprechend schwer zu diagnostizieren. Dies gilt besonders für frühe Stadien der Erkrankung, die selbst erfahrene Ärzte schwer erkennen können.
Aber gerade im Frühstadium ist eine Diagnose am wichtigsten, da hier bleibende Schäden am Nervensystem erkannt und therapiert werden können. Die Diagnose unterteilt sich in die fünf Bereiche Anamnese, neurologische Körperuntersuchungen (zum Beispiel Klopfen), Test der Nervenleitfähigkeit, Lumbalpunktion (Entnahme von Nervenflüssigkeit) und MRT.
Bei 95 % der Betroffenen sind im Nervenwasser Antikörper nachweisbar, dort sollten im gesunden Körper keine Antikörper vorzufinden sein. Dies erleichtert die Diagnose, die ein Mischmosaik der verschiedenen Diagnostik-Schritte ist.
Wie wird multiple Sklerose therapiert?
Die schulmedizinische Therapie sieht eine Unterdrückung der Symptome und eine Linderung der Schmerzen, der körperlichen Beeinträchtigung und der Schübe vor sowie eine möglichst lange beschwerdefreie Zeit. Eine Ursachentherapie oder gar Remission sieht die Schulmedizin nicht vor.
Verschiedene Therapieansätze sind etabliert und sorgen für eine vorübergehende, starke Besserung bei den Betroffenen. Die Therapie unterteilt sich in Schubtherapie (Entzündungslinderung), symptomatische Therapie, Immunmodulation (Änderung der Immunaktivität) und Immunsuppressiva (Unterdrückung der Immunaktivität).
Diese Art von Therapie bringt üblicherweise eine schnelle Besserung mit sich – diese Zeit sollte dazu genutzt werden, die Ursachen der Krankheit zu erkennen und mittels Komplementärmedizin zu behandeln.
Was sind die Ursachen hinter multipler Sklerose?
Ebenso wie die Diagnose ist auch die Ursachenfindung ein Mischmosaik, welches bei jedem Betroffenen anders ausfällt und hoch individuell ist. Es gibt mittlerweile verschiedene Faktoren, die zur Entstehung der Krankheit beitragen und als Ursachen beziehungsweise Risikofaktoren bezeichnet werden können:
Genetische Veranlagung, Infektionen (wie EBV), Trauma (größere Verletzung am ZNS), Vitamin-D-Mangel, Leaky Gut Syndrom, Mitochondrienschäden, Rauchen, Übergewicht, eine entzündungsfördernde Darmflora und eine ungesunde Ernährung sind die wichtigsten gesicherten Faktoren.
Welche Ernährung bei multipler Sklerose?
Mittels ergänzender gesunder Ernährung, Nährstofftherapie, Kräutertherapie und gesunder Lebensführung lässt sich eine starke Besserung der Symptome und die Beseitigung von Ursachen erreichen. Die Ernährung sollte möglichst nährstoffreich sein und Stoffe, die Darm und Immunsystem schaden, meiden oder zumindest stark reduzieren.
Eine naturnahe und möglichst unverarbeitete Ernährungsform wie die Paleo-Ernährung sind dazu besonders geeignet. Spezifische Ernährungsempfehlungen entnehmen Sie bitte dem entsprechenden Kapitel, ebenso wie Ratschläge zur Nährstofftherapie bei multipler Sklerose.
Ist multiple Sklerose (MS) heilbar?
Aus Studien und zahlreichen Erfahrungsberichten ist bekannt, dass multiple Sklerose nicht zwangsläufig unheilbar und lebenslang sein muss. Die Erkrankung liegt nur zu einem geringen Teil in der Genetik begründet, zu einem Großteil in der Lebensführung.
Dies bedeutet, dass Sie mit einer guten schulmedizinischen Therapie sowie einer gesunden Ernährung und Lebensführung einen bedeutenden Einfluss auf die Erkrankung nehmen können.
Was ist multiple Sklerose?
Multiple Sklerose ist eine chronisch-entzündliche, meist lebenslang verlaufende Autoimmunerkrankung des Zentralnervensystems. Sie wird zu den Autoimmunerkrankungen gezählt, da eine Immunreaktion gegen körpereigene Zellen vorliegt.
Bei Autoimmunerkrankungen wird das Immunsystem fehlgeleitet und greift statt Feind nun Freund an19. Es kommt zur Bildung von Autoantikörpern10,42, die körpereigene Zellen für die zytotoxischen Zellen des Immunsystems als Feind markieren. Bei multipler Sklerose sind die Myelinscheiden des zentralen Nervensystems Ziel des Autoimmunangriffs.
Multiple Sklerose wird auch als Enzephalomyelitis disseminata bezeichnet, was als „in Gehirn und Rückenmark verstreute Krankheiten“ übersetzt werden kann. Wörtlich bedeutet multiple Sklerose das Auftreten vieler (multipler) Verhärtungen (von griechisch skleros = hart), was die eingeschränkten Muskelfunktionen, Muskelstarre und Spasmen bezeichnet. Multiple Sklerose ist eine der häufigsten neurologischen Erkrankungen im jungen Erwachsenenalter, neben ALS (Amyotrophe Lateralsklerose) und Parkinson41.
Formen der multiplen Sklerose
Medizinisch wird multiple Sklerose in drei Verlaufsformen eingeteilt, die sich je nach Krankheitsschüben und -verlauf unterscheiden:
Schubweiser Verlauf
Es kommt zu gelegentlichen, unterschiedlich stark ausfallenden Schüben. Je nach Verlauf der Erkrankung können diese stärker und häufiger werden. Zwischen den Schüben ist die Krankheit nicht stark bemerkbar.
Progressiver Verlauf
Es kommt nicht zum Auftreten von Schüben, die Symptome sind fortwährend spürbar und werden im zeitlichen Verlauf der Erkrankung schwerwiegender.
Chronisch progredienter Verlauf
Eine Mischform der ersten beiden Formen. Die Schübe werden im zeitlichen Verlauf stärker, zwischen den Schüben sind die Symptome spürbar und nehmen ebenfalls im zeitlichen Verlauf zu.[td_smart_list_end] Die folgende Abbildung zeigt als Skala die drei Formen der multiplen Sklerose auf:

Was ist ein Schub?
In Bezug auf multiple Sklerose und viele andere Autoimmunerkrankungen lesen Sie hier öfters von Schüben. Doch was sind Schübe? Ein aktiver Krankheitsschub ist ein Aufflammen der für die Krankheit charakteristischen Symptome. Ein Schub kann plötzlich vorkommen oder sich zeitlich ankündigen. Bei der multiplen Sklerose beginnen Schübe in der Regel über einen Zeitraum von zwölf bis 24 Stunden und halten unterschiedlich lange an.
Häufigkeit von multipler Sklerose
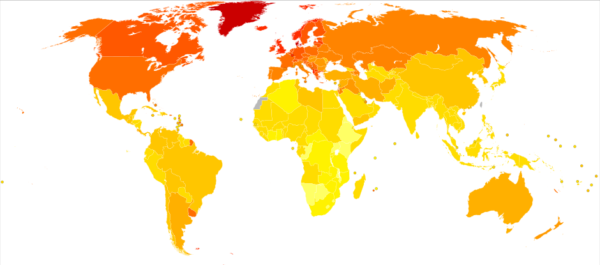
Wie häufig kommt multiple Sklerose vor? Weltweit geht man aktuell von 2,5 Millionen Betroffenen aus, in Deutschland von etwa 200.000. Jedes Jahr erkranken 2.500 Menschen in Deutschland neu, Tendenz steigend53. Denn Autoimmunerkrankungen nehmen von Jahr zu Jahr zu, was neben MS bei anderen Autoimmunerkrankungen ebenfalls stark ersichtlich ist. Das mittlere Erkrankungsalter liegt bei 20 bis 40 Jahren, in den jungen Erwachsenenjahren ist der Ausbruch der Krankheit am wahrscheinlichsten.
70 % der Betroffenen sind Frauen, was auf einen starken Einfluss von Sexualhormonen auf die Entstehung der Krankheit schließen lässt54. Global gesehen (siehe folgende Abbildung) fällt auf, dass multiple Sklerose häufiger vorkommt, je weiter man sich vom Äquator entfernt.
Es wird aktuell diskutiert, ob Faktoren, die mit der Sonneneinstrahlung (zum Beispiel Vitamin-D-Mangel) zusammenhängen, für die Krankheit verantwortlich sind. Möglich ist auch, dass dies mit der steigenden Hygiene in den weiter nördlich und südlich liegenden Ländern zusammenhängt. Genetische Faktoren sind ebenfalls nicht auszuschließen.
Multiple Sklerose (MS): Verlauf
Was passiert bei MS?
Bei MS kommt es zu einem Autoimmunangriff auf die Myelinscheiden des zentralen Nervensystems (Nerven, Gehirn, Rückenmark). Myleinscheiden (Markscheiden) sind die Isolierschicht der Nervenbahnen, Sie können sich das wie ein Stromkabel vorstellen: Der leitfähige Teil des Stromkabels entspricht der Nervenzelle (dem Axon), die Isolierschicht um den leitfähigen Kupferdraht entspricht der Myelinscheide. Sie verhindert, dass Schäden am Kupferdraht auftreten und der Stromfluss unterbrochen wird.
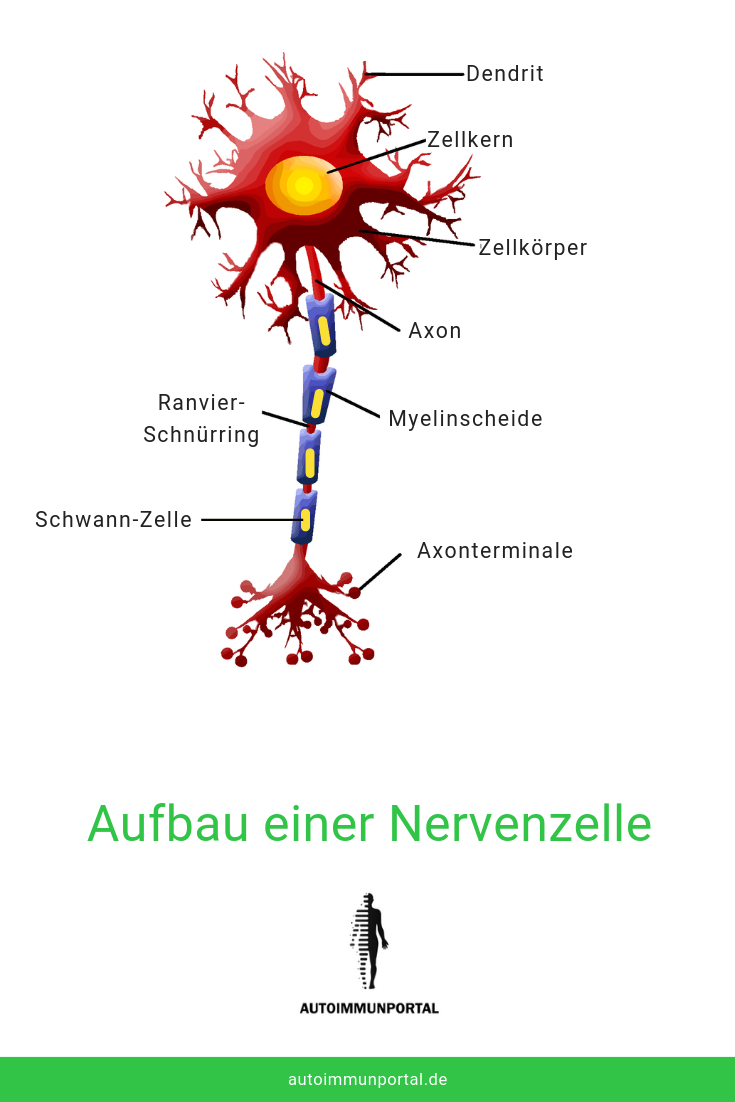
So verhält es sich bei multipler Sklerose: Die Myelinscheiden (Zellfortsätze von sogenannten Gliazellen) werden angegriffen und teilweise zerstört, es kommt zu einer Unterbrechung der Signalweitergabe in den Nervenbahnen (weiße Substanz).
Entsprechend eingeschränkt sind die kognitiven und motorischen Fähigkeiten der Betroffenen, je nachdem, in welchem Gehirnareal, Nerv oder in welchem Teil des Rückenmarks der Entzündungsherd auftritt. Im weiteren Verlauf der Erkrankung werden Myelinscheiden in verschiedenen Entzündungsherden im Körper abgebaut und Immunzellen können in die weiße Substanz, also in die Hirnflüssigkeit (Liquor) eindringen30,52,70.
Normalerweise ist dies ein antikörper-freier Raum, bei MS dringen Immunzellen und Autoantikörper in Bereiche vor, in denen sie sich normalerweise nicht aufhalten.
[su_spoiler title=“Was ist Myelin?„] Myelin ist eine Membran, die Axone umgibt.
Sie sind Ausstülpungen einer eigenen Zellart, der Gliazellen. In Gehirn und Rückenmark (Zentralnervensystem) werden diese Gliazellen Oligodendrozyten, im peripheren Nervensystem Schwann-Zellen genannt.
Sie isolieren und stützen die Nervenzellen und versorgen sie mit Nährstoffen. Im Unterschied zu üblichen Zellmembranen im menschlichen Körper enthält Myelin sehr viele Lipide (Fette, 70 %) und nur wenige Proteine (30 %). Die Lipide bestehen aus40 25 % Cholesterin, 20 % Galactocerebrosid, 5 % Galactosulfatid und 50 % weiteren Phospholipiden, hauptsächlich Phosphatidylethanolamin und Lecithin. Die Proteine dienen der Informationsweitergabe und der Erkennung durch Antikörper. [/su_spoiler]
[su_spoiler title=“Ist multiple Sklerose „Leaky Brain“?„] Bei multipler Sklerose kommt es auch zum Angriff auf die Blut-Hirn-Schranke – einer Einzelzellschicht, die das Blut von der Hirnflüssigkeit und den Zellen (Nervenzellen und Gliazellen) abgrenzt.
Die Blut-Hirn-Schranke verhindert das Eindringen von Immunzellen und Schadstoffen in das Gehirn. Bei MS wird auch die Blut-Hirn-Schranke attackiert, daher bezeichnen einige Experten multiple Sklerose auch als „Leaky Brain“. Dies ist eine Analogie auf das Leaky Gut Syndrom, bei dem es zur Entstehung von Schäden im Darm und zu einem löchrigen Darm kommt.
Immunreaktionen innerhalb des Gehirns und der Nachweis von Autoantikörpern im Liquor (Hirnwasser), was normal nicht der Fall ist, bestärkt diese These. [/su_spoiler]
Die Symptome konzentrieren sich entsprechend überwiegend auf Störungen der Sehkraft (Sehnerv), des Bewegungsapparates und der Kognition. Nicht in jedem Fall sind Autoantikörper messbar. Dies spiegelt sich in der schwierigen Diagnose bei multipler Sklerose wider. Doch es wird mittlerweile nicht mehr infrage gestellt, dass es sich um eine Autoimmunerkrankung handelt.
Multiple Sklerose (MS): Symptome und Anzeichen
Zu Beginn haben wir geschrieben, dass multiple Sklerose auch als „Krankheit mit 1000 Gesichtern“ bezeichnet wird. Je nachdem, welche Teile des Zentralnervensystems betroffen sind, kann sich das in vielen verschiedenen Symptomen widerspiegeln. Jedoch gibt es einige Symptome, die sich häufen und die Früherkennung der Erkrankung erleichtern.
Symptome und Anzeichen zu Beginn der Erkrankung
- Motorische Störungen und Lähmungen
- Sehstörungen (Verschwommenes Sehen oder Nebelsehen)
- Sensibilitätsstörungen der Haut
- Kribbeln in den Extremitäten
- Taubheitsgefühl in den Extremitäten
- Blasenstörungen und Inkontinenz
- Unsicherheit beim Laufen
- Steifigkeitsgefühl in den Extremitäten bis hin zu Spastik
- Unkontrollierte Muskelzuckungen
Schwer fassbare Beschwerden und allgemeine Symptome bei MS
- Schnelle Erschöpfbarkeit
- Müdigkeit
- Fieberschübe
- Sinkende Aufmerksamkeit
- Depressionen
- Schmerzen in den Extremitäten
- Schwindelgefühle
- Nachlassende Merkfähigkeit
- Sexuelle Funktionsstörungen
Wichtig: Bitte beachten Sie, dass diese Symptome bei MS zur Diagnose beitragen können, jedoch nicht zwangsläufig für die Krankheit stehen müssen! Diese Symptome können andere Ursachen haben. Je mehr dieser Symptome zusammenkommen, desto höher ist die Chance für MS.
Dies sind die häufigsten Symptome und Anzeichen, die mit multipler Sklerose in Verbindung gebracht werden. Sollten bei Ihnen oder einem Ihnen nahestehenden Menschen mehrere dieser Anzeichen auftreten, muss erhöhte Vorsicht gelten.
Wenn sich Symptome und Anzeichen häufen, schubweise auftreten und mit der Zeit schlimmer werden, sei angeraten, einen Arzt aufzusuchen, um eine mögliche Diagnose abzuklären.
Multiple Sklerose (MS): Diagnose
Wie wird MS diagnostiziert?
In der Früherkennung der Erkrankung liegen die größten Chancen für Betroffene. Denn in frühen Phasen der Erkrankung ist es möglich, das Fortschreiten zu stoppen und etwaige aufgetretene Schäden am Zentralnervensystem komplett zu regenerieren.
Das gilt in der Theorie. In der Praxis ist die multiple Sklerose auch für erfahrene Ärzte in den Frühphasen nur schwer zu erkennen und zu diagnostizieren. Daher liegt ein wichtiger Faktor bei Betroffenen, aufmerksam zu sein und die körpereigenen Symptome zu beobachten und, noch besser, schriftlich festzuhalten. Dies erleichtert dem Arzt eine Abschätzung bei einer möglichen Diagnose ungemein. Es gilt: Je früher die Erkrankung erkannt wird, desto besser die Chancen für Betroffene.
 Was macht die Diagnostik selbst für erfahrene Ärzte so schwer? Hier sind zum einen die vielfältigen Symptome zu nennen, die sich psychologisch, immunologisch und neurologisch zeigen können. Betroffene werden oft lange Zeit von Arzt zu Arzt weitergereicht, die diese unspezifischen Symptome nicht zuordnen können, bis ein Arzt dann die Diagnose MS stellt.
Was macht die Diagnostik selbst für erfahrene Ärzte so schwer? Hier sind zum einen die vielfältigen Symptome zu nennen, die sich psychologisch, immunologisch und neurologisch zeigen können. Betroffene werden oft lange Zeit von Arzt zu Arzt weitergereicht, die diese unspezifischen Symptome nicht zuordnen können, bis ein Arzt dann die Diagnose MS stellt.
Die Früherkennung der Symptome und eine frühestmögliche Diagnose (im Anschluss) ist zunächst der beste Weg, Betroffenen zu helfen und Langzeitschäden zu minimieren. Eine übliche MS Diagnose läuft bei einem erfahrenen Endokrinologen, Neurologen, Orthomolekularmediziner, Mitochondrialmediziner oder funktionellen Mediziner folgendermaßen ab:
- Anamnese: Berichten Sie dem Arzt ausführlich von Ihren Symptomen, der Stärke und dem zeitlichen Auftreten. Ein Symptomtagebuch hilft dem Arzt bei der Einschätzung sehr.
- Neurologische Untersuchungen am Körper: Der Arzt untersucht mittels verschiedener Techniken und Klopfinstrumenten die neurologischen Funktionen des Körpers.
- Evozierte Potenziale: Die Nervenleitfähigkeit, also die Nervengeschwindigkeit kann gemessen werden, diese ist bei MS-Betroffenen reduziert.
- Lumbalpunktion: Vermuten Ärzte aufgrund der bis hierher gemessenen Symptome und Faktoren multiple Sklerose, wird eine Lumbalpunktion am Rückenmark durchgeführt. Dabei wird über eine kleine Kanüle dem Betroffenen eine Probe Nervenwasser (Zellflüssigkeit der Nervenbahnen) entnommen. Bei 95 % der MS-Betroffenen sind hier Antikörper intrathekal (im Liquor, also in der weißen Substanz) nachweisbar, was bei Nicht-Betroffenen nicht der Fall ist.
- Magnetresonanztomographie (MRT): Dieses wichtige Instrument bildet den Abschluss möglicher Diagnostikmethoden. Betroffenen wird ein Gadolinium-haltiges Kontrastmittel gegeben, welches akute Läsionen (Schäden) am Zentralnervensystem anzeigen kann. Besonders Läsionen der Blut-Hirn-Schranke werden so sichtbar gemacht.
Ein Blutbild wird in der Regel nicht zur Diagnostik herangezogen, da hier nur selten Autoantikörper oder Auswirkungen der Autoimmunreaktion sichtbar sind. Zur Überprüfung von Entzündungswerten und des Stoffwechsels sind Blutbilder ein geeignetes Mittel, jedoch keine diagnostische Methode bei MS32.
Die Diagnose ist anschließend ein Mischmosaik aus den hier angezeigten Punkten, die zur Diagnose führen können. Ob eine Diagnose zustande kommt, wird anhand der McDonald Kriterien entschieden44: McDonald Kriterien zur Diagnose der multiplen Sklerose:
- Zwei oder mehr eindeutige Krankheitsschübe wurden beschrieben
- Zwei oder mehr klinisch bewiesene Läsionen an Gehirn, Sehnerv oder Rückenmark wurden mittels MRT nachgewiesen, zudem liegt ein positiver Antikörperbefund nach einer Lumbalpunktion vor.
- Schleichende neurologische Progression der Erkrankung
Anhand dieser Kriterien wird eine Diagnose gestellt. Die Diagnose MS ist für viele Betroffene sowohl Erleichterung als auch Schock. Erleichterung, weil die oft jahrelange Suche nach den Ursachen der Symptome endlich ein Ende hat. Schock, weil es sich bei multipler Sklerose um eine als unheilbar und lebenslang bekannte Autoimmunerkrankung handelt. Ärzte haben zudem nur selten die Zeit, Betroffene emotional und fachlich auf die Krankheit, Verlauf der Erkrankung sowie auf die Therapie einzustellen.
Für Sie ist nun wichtig, sich bestmöglich über die Erkrankung zu informieren und möglichst zeitnah mit der vom Arzt empfohlenen Therapie zu beginnen. Je früher die Erkrankung behandelt wird, desto besser stehen Ihre Chancen, nicht stark beeinträchtigt zu sein.
Wir können Ihnen an dieser Stelle sagen: Die Diagnose MS bedeutet nicht zwangsläufig einen starken Muskelschwund und auch nicht zwangsläufig ein Leben im Rollstuhl. Die Therapiemöglichkeiten sind mittlerweile gut erforscht und sehr fortschrittlich, zusätzlich wirken gesunde Ernährung und Lebensführung unterstützend.
Prognose bei multipler Sklerose
Wie sind Ihre Aussichten nach der Diagnose MS? Wie verläuft die Erkrankung und wie sind die Langzeitfolgen? Je früher das Stadium, in dem die Erkrankung erkannt und behandelt wird, desto besser. Je weiter fortgeschritten die Erkrankung ist, desto schwerer sind die Schäden. Doch selbst in fortgeschrittenen Krankheitsstadien sind Fälle bekannt, bei denen sich die Erkrankung bei erfolgreicher Therapie, Ernährung und Lebensführung stark zurückbildete und neues Myelin gebildet wurde.
Nur in schweren Fällen (weniger als 5 %) sind Betroffene so stark beeinträchtigt, dass sie sich nur noch mit Gehhilfen fortbewegen können. Wenn die Erkrankung fünf bis zehn Jahre am Stück stabil ist und nicht fortschreitend schlimmer wird, bestehen gute Chancen auf einen guten Verlauf der Erkrankung. Diese Faustregel ist unter Ärzten verbreitet und ein Ziel der Behandlung. In der Regel beginnt die Erkrankung schubweise, nach zehn bis 15 Jahren wird sie bei etwa der Hälfte der Betroffenen chronisch progredient (SPMS).
10 % Betroffene sind von Beginn an von einem primären chronisch-progredienten Verlauf betroffen. Da die Autoimmunreaktion im Zentralnervensystem lokalisiert ist, ist nur schwer vorhersehbar, wann der nächste Schub oder eine Beeinträchtigung eintreten wird. Zusätzliche Hilfe geben die MS Landesverbände, die auch in Deutschland sehr verbreitet sind.
Ist multiple Sklerose heilbar?
Heilung ist bei Autoimmunerkrankungen ein schwerer Begriff. Denn Heilung impliziert, dass nicht nur die Symptome verschwinden, sondern auch, dass betroffene Körperregionen auf den Ausgangszustand regeneriert werden können. Bei einem akuten Problem wie einer Viruserkrankung ohne bleibende Schäden kann der Begriff Heilung eingesetzt werden.
Bei Autoimmunerkrankungen sind die Schäden am Körper nicht selten dauerhaft. Auch wenn die Symptome komplett verschwinden (Remission), kann es sein, dass einige Schäden lebenslang bestehen bleiben. Je stärker eine Autoimmunerkrankung voranschreitet, desto höher die Wahrscheinlichkeit für bleibende Schäden.
In dem Sinne sprechen wir selten von Heilung, vielmehr ist Remission (Symptomfreiheit) das Ziel. Remission bedeutet für Betroffene eine nur geringe Einschränkung der Lebensqualität. Remission ist bei multipler Sklerose möglich und schon vielfach vorgekommen.
Auch in fortgeschrittenen Krankheitsstadien ist es möglich, den Verlauf der Krankheit positiv sein zu beeinflussen, Myelin nachzubilden und schlussendlich in Remission zu gelangen. In dem Sinne stimmt es nicht, dass multiple Sklerose unheilbar ist.
Multiple Sklerose – Lebenserwartung
Wie sieht die Lebenserwartung bei MS aus? Wie bei anderen Autoimmunerkrankungen auch ist die Lebenserwartung bei MS geringer. Gründe dafür sind chronische Entzündungen im Körper durch die Autoimmunreaktion, ein steigendes Risiko für kardiovaskuläre Ereignisse und in schweren Krankheitsfällen die zunehmende körperliche Beschränkung.
Für MS-Betroffene wurde in einer Übersichtsstudie die Lebenserwartung um zehn Jahre herabgesetzt87. Dies gilt besonders für schwere Verlaufsformen, nicht zwangsläufig für leichte Verlaufsformen, die in einer Remission enden.
Multiple Sklerose (MS): Therapie und Medikamente
In diesem Abschnitt möchten wir Ihnen die verschiedenen Medikamente und Therapiemöglichkeiten nach Schulmedizin aufzeigen. Es ist generell empfehlenswert, einer Ihnen verschriebenen Therapie zu folgen, um die Krankheit möglichst aufzuhalten.
Die meisten Ärzte wissen, was sie tun und sind an Ihrer Besserung interessiert. Jedoch sind schulmedizinische Therapien nicht ursächlich, behandeln also nicht die Ursachen und Auslöser der Erkrankung. Vielmehr wird versucht, die Symptome so weit zu unterdrücken, dass Betroffene möglichst wenig in ihrer Lebensqualität beeinträchtigt sind.
Sie können hier herauslesen, dass die schulmedizinische Therapie so gesehen nicht auf Remission oder nachhaltige Besserung abzielt. Symptomunterdrückung gewährt Ihnen wertvolle Zeit, um die Ursachen und Auslöser der Erkrankung auf anderen Wegen anzugehen.
Dafür und für eine vorübergehende Besserung Ihrer Lebensqualität ist es empfehlenswert, der schulmedizinischen Therapie zu folgen und mittels gesunder Ernährung, Lebensführung und alternativen Behandlungsmethoden die Dosis der Medikamente mit der Zeit zu reduzieren. Die schulmedizinische Therapie orientiert sich daran, ob die Krankheit schubweise oder primär progredient ist.
Die schulmedizinische Therapie hat vier ausgewiesene Ziele:
- Schubtherapie: Entzündungen lindern
- Fortschreiten der Krankheit aufhalten (Ausbreitung der Erkrankung und Zunahme der Läsionen)
- Beschwerdefreie Zeit verlängern (verlaufsmodifizierende Therapie)
- Symptomatische Therapie: Behandlung der MS Symptome
An die Zielsetzungen schließen wir nun die etabliertesten Modelle und Medikamente bei MS an. Bitte beachten Sie, dass es hier kein festgelegtes Protokoll gibt, an das sich Ärzte halten. Die Erkrankung äußert sich vielfältig und ist hinsichtlich Ursachen und Symptomen individuell. Entsprechend verschieden gehen Ärzte auch bei der Behandlung vor.
Die nun folgenden Therapiemöglichkeiten sind nicht alleinstehend und können miteinander kombiniert werden. Sie alle orientieren sich an verschiedenen Zielen und Symptomen.
Bitte beachten: Diese Liste ist nicht vollständig und bezieht sich lediglich auf die häufigsten Therapiemöglichkeiten. Nicht alle in der Medizin verwendeten Medikamente sind hier aufgelistet:
Schubtherapie bei multipler Sklerose
Diese Therapie zielt auf eine Linderung der Entzündungen im Körper ab, besonders einer Entzündung im Gehirn. Glukokortikoide werden in der Regel hoch dosiert gegeben (zum Beispiel Dexamethason, Kortison).
Jedoch fehlen bis heute Studiennachweise, ob das effektiv ist. Glukokortikoide vermindern die Strukturschäden der Blut-Hirn-Schranke, sind jedoch mit zahlreichen Nebenwirkungen und Komplikationen (Resistenz, Diabetes, Bluthochdruck, Gewichtszunahme, Muskelschwund) verbunden.
Sorgen die hoch dosierten Glukokortikoide nicht für schnelle Erfolge, wird auf eine Schubtherapie mit intravenöser Gabe von Methyl-Prednisolon fortgefahren: dem Betroffenen werden drei bis fünf Tage lang 1000 mg gegeben. Wenn dies nicht effektiv ist, wird die Schubtherapie nach zwei Wochen erneut wiederholt, mit doppelter Wirkstoffmenge. Ergänzend kann eine Plasmapherese durchgeführt werden.
Dies ist eine Art Dialyse, die autoreaktive Antikörper aus dem Blut filtert. Bei Lähmungserscheinungen der Extremitäten oder der Atemwege wird dies standardmäßig durchgeführt.
Symptomatische Therapie
Wie an den MS Symptomen zu erkennen war, äußert sich die Erkrankung auf verschiedenen Wegen und mit verschiedenen Symptomen. Mittels der folgenden Therapiemöglichkeiten können die Symptome behandelt werden:
- Physiotherapie
- Ergotherapie
- Logopädie
- Psychotherapie
- Psychoneuro-Therapie

Immunmodulation
In vielen Studien wird nicht zwischen einer Immunmodulation (Änderung der Immunaktivität) und einer Immunsuppression (Unterdrückung des Immunsystems) unterschieden. Die Immunmodulation zielt darauf ab, bestehende Zellen und zelluläre Gleichgewichte zu modulieren und auf ein natürliches Maß zu bringen.
Denn eine Dysbalance der Immunzellen ist mit dem Aufkommen der Erkrankung und mit der Schwere der Symptome in Verbindung gebracht worden. Bei dieser Therapieform werden ß-Interferone und Glatirameracetat gegeben.
Bei diesen Wirkstoffen handelt es sich um Botenstoffe, die die Bildung bestimmter Immunzellen verstärken und so das Immunsystem insgesamt in einen weniger entzündungsfördernden Zustand bringen sollen. Möglich ist, dass der Körper Antikörper gegen diese Wirkstoffe bildet, die daraufhin ihre Wirksamkeit verlieren.
Immunsuppressiva
Dies wird auch Reservetherapie genannt und angewandt, wenn andere Therapieformen nicht wirken und die Krankheit weiter fortschreitet. Die üblichen Medikamente, die auch bei anderen Autoimmunerkrankungen gegeben werden, sind Azathioprin, Methotrexat, Cyclophosphamid und Mitoxantron. Immunsuppressiva ist gemein, dass sie Immunzellen entweder unterdrücken oder die Bildung neuer Immunzellen verhindern. Besonders Letzteres ist sehr häufig, so wird die Neubildung autoreaktiver Immunzellen verhindert. Auf lange Sicht ist die immunsuppressive Therapie jedoch kein erstrebenswertes Ziel, da so das Risiko für Tumorerkrankungen und Infektionserkrankungen signifikant steigt. Auf lange Sicht sollte daher von dieser Therapieform abgesehen werden. Mitoxantron ist ein noch nicht lange in Anwendung befindlicher Wirkstoff, der zwar effektiv die Bildung neuer Immunzellen verhindert, jedoch auf lange Sicht kardiotoxisch wirkt. Das bedeutet, ab einer bestimmten Gesamtdosis schädigt dieser Wirkstoff das Herz irreversibel und muss dann abgesetzt werden. In der Regel wird dieser Wirkstoff gegeben, bis diese kritische Menge erreicht ist und dann erst abgesetzt. Bitte reden Sie mit Ihrem Arzt vor der Einnahme über diesen Wirkstoff und sehen von einer Verwendung ab, um keine bleibenden Schäden am Herzen zu erleiden.
Schubförmiger Verlauf
Beim schubförmigen Verlauf ist die erste Wahl die Gabe von Immunmodulatoren sowie von Fumarsäure-Estern und Teriflunomid. Fumarsäure-Ester sind in Erdrauch (ein Wildkraut) vorkommende Verbindungen, die bei rheumatischen Erkrankungen, Schuppenflechte und bei MS eingesetzt werden. Sie wirken immunsuppressiv und antioxidativ und sind im Vergleich zu den meisten anderen Medikamenten mit weniger Nebenwirkungen behaftet. Nebenwirkungen beschränken sich meist auf Magen-Darm-Probleme. Teriflunomid wird bei schubweiser MS angewandt und ist ein Immunmodulator – es reduziert die Anzahl aktiver B- und T-Lymphozyten im zentralen Nervensystem und reduziert so die Anzahl neuer Schübe. Zeigen Medikamente der ersten Wahl keine oder zu geringe Wirkung, wird auf die Eskalationstherapie zurückgegriffen. Hier werden stärkere Medikamente angewandt, die jedoch auch mit stärkeren Nebenwirkungen verbunden sind: Mitoxantron, Natalizumab, Alemtuzumab, Fingolimod und Cyclophosphamid (hoch dosiert) sind üblich. Natalizumab, ein therapeutischer Antikörper, ist ein α4-Integrin-Inhibitor und verhindert die Einwanderung von Immunzellen in Entzündungsherde. Der Wirkstoff wird intravenös verabreicht. Nebenwirkungen sind meist allgemein, wie Kopfschmerzen, Müdigkeit, Schwindel und Gliederschmerzen. Alemtuzumab ist ebenfalls ein therapeutischer Antikörper und bindet an das CD52-Protein auf der Oberfläche von Immunzellen. Es wird auch bei CLL, der häufigsten Form der Leukämie, angewandt. Alemtuzumab reduziert Schübe um bis zu 74 %, jedoch kommt es bei allen Patienten zu Nebenwirkungen, die auf eine Immunschwäche zurückzuführen sind. Daher muss regelmäßig eine Blutuntersuchung durchgeführt werden, um Infektionen und Langzeitschäden zu vermeiden. Fingolimod hält Lymphozyten in den Lymphknoten zurück und verhindert das Auftreten neuer Entzündungen. Der entstehende Mangel an weißen Blutkörperchen begünstigt jedoch das Auftreten von Infektionen. Cyclophosphamid ist ein verbreitetes Immunsuppressivum und verhindert das Wachstum neuer Immunzellen. Auch hier zeigt sich längerfristig eine Erhöhung des Infektions- und Krebsrisikos.
Behandlung der Gehbehinderung bei MS
Es werden krampflösende Medikamente verabreicht, damit Betroffene wieder unbeschwerter laufen können. Bei großer Behinderung wird ein Kaliumkanalblocker namens Fampridin gegeben. Nebenwirkungen umfassen allgemein Schwindelgefühle, Kopfschmerzen, Rückenschmerzen und Gleichgewichtsstörungen.
Behandlung der Spastik bei MS
Durch Entzündungen der Pyramidenbahn im Zentralnervensystem kommt es zu Schmerzen und Spannungen in den Extremitäten. Die Behandlung der Spastiken ist variabel und kann mit Baclofen, Tizanidin, Botox oder THC durchgeführt werden.
Behandlung der Schmerzen bei MS
Je nach Schmerzart ist die Behandlung hier unterschiedlich. Der jeweilige Lokus und die Ursache der Schmerzen müssen mit einbezogen werden. Die Gabe von Schmerzmitteln (NSAID) ist häufig kontraindiziert, weil sie zwar gegen die Schmerzen helfen, jedoch die allgemeinen Symptome der Erkrankung weiter verschlimmern.
Behandlung der Blasenstörungen bei MS
Da Infektionen der Harnwege und Dehydrierung reale Bedrohungen für die Betroffenen darstellen, müssen die Blasenstörungen ebenfalls behandelt werden. Üblich sind Beckenbodengymnastik, eine gute Einteilung der Flüssigkeitszufuhr, Katheterisierung und Medikamente, die die Kontinenz verbessern.
Behandlung der Depressionen und Müdigkeit bei MS
Diese Symptome werden wie Depressionen behandelt: SSRI erhöhen die Konzentration von Serotonin, einem Glückshormon und sorgen für eine bessere Zufriedenheit. Acetyl-L-Carnitin verbessert die Bereitstellung von Energie in Nervenzellen. Amantadin wird üblicherweise bei Parkinson oder Infektion mit Haemophilus-Influenzae A gegeben, wirkt jedoch auch bei vielen Betroffenen der MS gegen Depressionen. Weitere Behandlungsmöglichkeiten sind Aspirin75 (ein NSAID) und Modafinil65, welches unter anderem bei ADHS eingesetzt wird. Bei Aspirin konnte bislang keine Wirksamkeit in Studien gezeigt werden75. Sie haben einen ausführlichen Überblick über die verschiedenen Behandlungsmöglichkeiten bei multipler Sklerose erfahren. Bitte beachten Sie, dass die Behandlung sehr verschieden und sehr vielschichtig sein kann. Je nach Schwere, Form der Erkrankung und je nach Symptomatik werden unterschiedliche Modelle und Therapieformen eingesetzt. Die schulmedizinische Therapie zielt auf eine Erhöhung der Lebensqualität der Betroffenen und eine Symptomunterdrückung ab. Dies ist wichtig, um für eine vorübergehende Linderung zu sorgen und, um den Betroffenen wertvolle Zeit zu gewinnen. Zeit, um mittels gesunder Ernährung, Lebensführung und alternativen Behandlungsmöglichkeiten die Ursachen und Auslöser der Erkrankung anzugehen und zu beseitigen. Die Schulmedizin zielt nicht auf eine nachhaltige Besserung oder Remission der MS ab. Es ist daher empfehlenswert, die im weiteren Verlauf des Beitrages erwähnten Methoden hinsichtlich Ernährung, Lebensführung und Nährstofftherapie in Erwägung zu ziehen.
Multiple Sklerose (MS): Ursachen und Risikofaktoren
Um die Krankheit längerfristig zu verstehen und erfolgreicher zu behandeln, ist es wichtig, die Ursachen und Auslöser auszumachen und zu beseitigen. Diese sollen nun diskutiert werden:

Wie entsteht MS?
Grundsätzlich sind die molekularen Auslöser der multiplen Sklerose bisher schlecht erforscht. Es sind viele Risikofaktoren, Auslöser und Ursachen bekannt, die die Krankheit begünstigen und auslösen können. Die eine zentrale Ursache gibt es nicht. Es gibt genetische Prädispositionen, die die Entstehung der Krankheit begünstigen und weitere Faktoren, die die Erkrankung auslösen können. Diese Faktoren werden als direkte Ursachen (stark), Auslöser und Risikofaktoren (mittel) bezeichnet und geben an, wie stark sie zum Ausbruch der Krankheit beitragen.
Wann die Krankheit erstmals ausbricht, lässt sich mit der Fasstheorie beschreiben:
Nach ihr fließen alle Stressoren und ungesunden Faktoren in Ihrem Leben von oben in ein Fass. Unten läuft Wasser hinaus, dies steht sinnbildlich für alle gesunden und Stress-reduzierenden Faktoren in Ihrem Leben. Die Genetik zeigt zudem an, wie groß das Fass ist. Kommt es im Übermaß zu Stress-Faktoren für Körper und Immunsystem, läuft das Fass irgendwann über. Dies kann ein traumatisches Ereignis, eine stressige Situation wie ein Umzug oder eine Scheidung oder eine Krankheit sein. Läuft das Fass über, kommt es zum ersten Krankheitsschub. Die Ursachen und Auslöser der Erkrankung zu kennen ist wichtig, da es sehr individuell ist, was die Krankheit verursacht und verschlimmert. Für die nachhaltige Besserung oder gar eine Remission ist es unbedingt notwendig zu wissen, welche Auslöser bei Ihnen zutreffen. Der nächste Schritt wird dann sein, diese Ursachen und Risikofaktoren zu beseitigen und so Körper und Immunsystem zu regenerieren. Im Folgenden finden Sie eine Auflistung verschiedenster Auslöser für multiple Sklerose:
Genetik
Die Genetik macht etwa 20 bis 30 % der Erkrankung aus. Das bedeutet, der Großteil der Auslöser der Erkrankung sind nicht in der Genetik begründet, sondern in der Lebensführung. Die Genetik macht Sie für die Krankheit empfänglicher, löst sie aber nicht aus. Die Genetik umfasst Mutationen in für das zentrale Nervensystem oder das Immunsystem wichtigen Bereichen. Die bisher am besten beschriebenen Risikofaktoren umfassen Mutationen in den Genen HLA-DRB1, TNFR sowie für den ATP-Kaliumkanal KIR4.168. Bei eineiigen Zwillingen, die genetisch völlig identisch sind, kommt es mit einer Wahrscheinlichkeit von 25 bis 35 % zum doppelten Auftreten von multipler Sklerose60-62. Dadurch ist zu sehen, dass Ernährung und Lebensführung insgesamt wichtiger als die Genetik sind. Sie sehen auch, dass es falsch ist, alles auf die Genetik zu schieben. Die Ausrede mit „Genetik“ oder „Veranlagung“ wird häufig ausgesprochen, um von anderen Faktoren abzulenken.
Infektionen
Über einen Prozess namens molekulare Mimikry können Infektionen Autoimmunerkrankungen begünstigen. Einige Krankheitserreger sind besonders häufig mit Autoimmunerkrankungen in Zusammenhang gebracht worden. Der Hintergrund hinter der molekularen Mimikry ist, dass Oberflächenproteine auf den Erregern körpereigenen Proteinen ähneln. So kann es passieren, dass das Immunsystem Antikörper produziert, die bispezifisch sind, also gegen Krankheitserreger und gegen körpereigene Zellen binden. Dann kommt es „versehentlich“ zu Autoimmunreaktionen. Mit multipler Sklerose sind Infektionen mit dem Epstein-Barr-Virus6-7, HVV4, Chlamydien und Staphylococcus aureus in Zusammenhang gebracht worden. Bei 90 % aller MS Betroffenen werden intrathekal Antikörper gegen Masern, Röteln und Varizella-Zoster-Viren nachgewiesen. Hier ist allerdings nicht bekannt, ob es zu einer molekularen Mimikry kommt oder ob es sich um eine Korrelation handelt. Dies wird aktuell in der Wissenschaft diskutiert.
Trauma
Eine größere Verletzung am Zentralnervensystem, etwa durch einen Unfall oder eine Verletzung durch einen Schlag, könnte den Beginn von multiple Sklerose markieren. Es kommt zu einer größeren Läsion und Entzündung an einer betroffenen Stelle, diese Entzündungsreaktion könnte sich ausweiten und schließlich eine Autoimmunerkrankung verursachen. Dies würde Sinn ergeben, da durch eine Läsion Teile des Zentralnervensystems verletzt werden und Immunzellen tote Zellen abbauen. Dazu bedienen sie sich eventuell Autoantikörpern, um die toten Zellen „einzusammeln“. Durch ein Ungleichgewicht im Immunsystem (zu wenige regulatorische T-Zellen45, zu viele TH17-Zellen64,69) bleibt diese vorübergehende Autoimmunreaktion bestehen und MS entsteht.
Hygiene
Die Hygienehypothese besagt, dass heutzutage Kinder unter zu sterilen Bedingungen aufwachsen74. In der frühen Kindheitsentwicklung ist es wichtig, dass Kinder mit Mikroorganismen in der Natur in Kontakt kommen und das Immunsystem sich darauf einstellen kann. Fehlen diese Mikroorganismen, also Zeit in der Natur, kann sich das Immunsystem der Kinder nicht richtig entwickeln, das Risiko für Autoimmunerkrankungen ist erhöht.
Vitamin-D-Mangel
Mit kaum einer Autoimmunerkrankung steht Vitamin-D-Mangel so eng in Verbindung wie mit multipler Sklerose22-26. Vitamin D ist ein essenzieller Nährstoff, um einen funktionellen Darm und ein aktives Immunsystem zu entwickeln. 85 % aller Deutschen leiden unter einem Vitamin-D-Mangel, was ebenfalls Autoimmunerkrankungen begünstigt.
Leaky Gut Syndrom
Betroffene der multiplen Sklerose leiden überdurchschnittlich häufig an Darmproblemen und besonders am Leaky Gut Syndrom. Hier kommt es punktuell zu kleinen Läsionen und Mikroblutungen im Darm. Durch kleine Löcher können Krankheitserreger, Giftstoffe, unverdaute Proteine und Allergene in den Körper gelangen und eine systemische Entzündung verursachen. Mit Autoimmunerkrankungen hängt Leaky Gut Syndrom ebenfalls eng zusammen29.
Mitochondriale Dysfunktion
Mitochondrien sind die Kraftwerke in jeder einzelnen Zelle, die die Energie produzieren. Es wird gerade diskutiert, ob eine mitochondriale Dysfunktion der multiplen Sklerose vorausgeht oder nur ein Begleitfaktor ist. In jedem Fall funktionieren die Mitochondrien in den Nervenzellen und Myelinscheiden von MS Betroffenen nicht mehr zu 100 %, was oxidativen Stress und Entzündungen zur Folge hat4,76. Ebenso können die Nervenzellen nicht mehr uneingeschränkt arbeiten, entzünden sich und eine Autoimmunreaktion wird begünstigt.
Immun-Dysbalancen
Es gibt verschiedene Immunzellen, alle haben eigene Aufgaben. Sie müssen in einem natürlichen Gleichgewicht vorliegen, um alle Aufgaben und Prozesse im Körper zu kontrollieren64,69. Geht dieses natürliche Gleichgewicht verloren, drohen chronische Erkrankungen und besonders Autoimmunerkrankungen.
Bei multipler Sklerose mangelt es an regulatorischen T-Zellen, die Autoimmunerkrankungen unterdrücken. Zeitgleich gibt es zu viele TH17-Zellen, die dafür bekannt sind, die Blut-Hirn-Schranke und Myelinscheiden aktiv anzugreifen und in darunter liegende Gewebe einzudringen.
Rauchen
Einer Studie zufolge erhöht Rauchen die Wahrscheinlichkeit, an MS zu erkranken, um über 50 %36. Rauchen begünstigt Entzündungen im Körper, Nährstoffmängel und reizt das Immunsystem.
Übergewicht
Auch Übergewicht erhöht das Risiko für Autoimmunerkrankungen und MS39,45,58. Übergewicht ist ebenfalls eine chronische Entzündung im Körper, Immunzellen werden dabei fehlgeleitet.
Mikrobiom
Nicht Immunzellen, sondern auch die Bakterien im Darm müssen einem halbwegs natürlichen Gleichgewicht entsprechen. Sie sind wichtig, um das Immunsystem zu regulieren und den Stoffwechsel zu beeinflussen. Ebenso produzieren sie viele gesunde Stoffe, die der Körper braucht.
Eine ungesunde Darmflora infolge ungesunder Ernährung56 oder chronischen Infektionen hat eher das Gegenteil zur Folge: Entzündungen, Nährstoffmängel und ein gereiztes Immunsystem. Autoimmunerkrankungen wie MS können die Folge sein11,57.
Sexualhormone
70 % der MS-Betroffenen sind Frauen54, daher scheinen die Sexualhormone eine wichtige Rolle zu spielen. Genaue Zusammenhänge konnten noch nicht bestätigt werden und werden aktuell in der Wissenschaft diskutiert. Eine Dysbalance der Sexualhormone scheint eine wichtige Rolle zu spielen. Sowohl Östrogenmangel als auch Östrogendominanz wird aktuell diskutiert33-43.
Innere Uhr
Der menschliche Stoffwechsel unterliegt einem 24 Stunden Rhythmus, an den sich das Immunsystem anpasst – die „innere Uhr“. Gerät sie außer Kontrolle, geraten auch Immunprozesse außer Kontrolle, was Autoimmunerkrankungen und besonders multiple Sklerose stark begünstigt.
Künstliches Licht am Abend (Fernseher, Handy, Laptop, LED) und Schichtarbeit37-38 sorgen dafür, dass die innere Uhr aus dem Takt gerät. Zu viel Koffein ebenso.
Salz
Ganz neu ist der Zusammenhang zwischen einer salzreichen Ernährung und multipler Sklerose. Denn zu viel Salz scheint die Bildung von TH17-Zellen zu erhöhen und die Bildung von regulatorischen T-Zellen zu unterdrücken27-28. Es ist nicht bekannt, ob es direkt das Salz ist oder das ungesunde Essen wie Fast Food, das mit einer zu salzreichen Ernährung einhergeht.
Medikamente
Einige Medikamente sind dafür bekannt, das Immunsystem, den Darm oder das Nervensystem zu reizen und zu entzünden sowie Nährstoffmängel zu verursachen. Folgende Medikamente und Typen sind mit einer Verschlimmerung der MS Symptome in Verbindung gebracht worden: Statine, Betablocker, Diuretika, Metformin, Antibiotika, Antazida, Kontrazeptiva wie die Pille und Schmerzmittel (NSAID).
Wenn Sie an MS leiden und eines oder mehrere dieser Medikamente einnehmen, reden Sie bitte mit Ihrem Arzt darüber. Besprechen Sie mögliche Alternativen und eine negative Beeinflussung der MS. Die genannten Faktoren können multiple Sklerose verursachen oder verschlimmern. Sie bringen über verschiedene Wege Körper und Immunsystem aus dem Gleichgewicht und begünstigen Autoimmunerkrankungen.
Es sind immer mehrere dieser Faktoren für die Ursache von MS verantwortlich. Dies ist je nach individueller Ernährung, Genetik und Umwelt unterschiedlich. Für die meisten dieser Ursachen und Auslöser finden Sie bei uns Beiträge, mit denen Sie sich näher informieren und einschreiten können, wenn Probleme vorliegen.
Das Gute ist, und Studien weisen ebenfalls drauf hin, dass Sie Ihre Krankheit sehr positiv beeinflussen können, wenn Sie diese Faktoren erkennen und aus Ihrem Leben beseitigen. Denn sie haben die Krankheit nicht nur verursacht, sondern verschlimmern sie auch weiterhin. In den folgenden Abschnitten soll es darum gehen, wie Sie Ihre Erkrankung konkret positiv beeinflussen können.
Multiple Sklerose (MS): Gesunde Ernährung
Mit einer gesunden Ernährung ist es möglich, viele Ursachen der multiplen Sklerose auf einen Schlag zu beseitigen, das Immunsystem zu beruhigen, den Darm zu regenerieren und den Körper wieder mit wertvollen Nährstoffen zu versorgen.
[su_spoiler title=“Dr. Terry Wahls – eine Erfolgsgeschichte“] Dr. Terry Wahls ist eine US-amerikanische Ärztin. Sie ist ein lebendes Beispiel dafür, dass multiple Sklerose nicht unbedingt in eine Richtung gehen muss:
Dr. Wahls litt bereits mehr als zehn Jahre an multipler Sklerose, konnte sich nicht mehr ohne Krücken oder Rollstuhl fortbewegen und verbrachte den Großteil des Tages im Liegen. Sie war immer noch praktizierende Ärztin, aber sehr stark beeinträchtigt. Sie war in einem Programm der besten MS-Klinik in den USA, erhielt Betreuung von den besten Ärzten und die besten und neuesten Medikamenten.
Trotzdem ging es mit ihrer Gesundheit stetig bergab. Irgendwann hatte sie davon genug und begann, sich selbstständig in das Thema einzulesen: Sie las Studien und neueste Kenntnisse über multiple Sklerose und das zentrale Nervensystem.
Sie fand heraus, dass das Immunsystem nicht nur beruhigt, sondern, dass die Erkrankung komplett in Remission gebracht werden kann.
Nicht nur das: Mit der richtigen Ernährung und Lebensführung ist es möglich, bereits stark geschädigte Teile des Zentralnervensystems und Myelinscheiden zu regenerieren8,13,66. Sie stellte Ernährung und Lebensführung um und die Ergebnisse ließen nicht lange auf sich warten:
- Nach nur zwei Monaten mit neuer Ernährung konnte sie erstmals wieder kleine Entfernungen mit einer Krücke laufen.
- Nach drei Monaten benötigte sie gar keine Krücken mehr und konnte selbstständig durch die Klinik laufen – das erste Mal seit vielen Jahren.
- Nach fünf Monaten saß sie das erste Mal wieder auf einem Fahrrad und dreht eine Runde um den Block. Das erste Mal seit zehn Jahren.
- Nach neun Monaten mit ihrem Wahls-Protokoll führte sie eine 25 km lange Radtour durch. Sie dachte vorher, dies könnte sie nie wieder tun.
- Nach einem Jahr nahm sie an einer mehrtägigen Reitexkursion in die Rocky Mountains Teil.
- Nach zwei Jahren stand sie auf der Bühne und gab eine Präsentation über ihren Krankheitsverlauf, ihre Genesung und stellte das Wahls-Protokoll einer großen Zuschauerschaft vor. Ihr TEDx-Talk ist einer der meist gesehenen aller Zeiten und aufgrund der großen Resonanz und der Hoffnung für viele Autoimmunerkrankte entwickelte sie das Wahls-Protokoll auch für ein großes Publikum.
Seitdem betreut sie Betroffene der multiplen Sklerose, hält Vorträge und schreibt Bücher über gesunde Ernährung und Lebensführung bei MS. Eine wissenschaftliche Studie zum Wahls-Protokoll ist ebenfalls erschienen12.
Ausführlich werden wir ihre Erkenntnisse in einem bald folgenden Beitrag beschreiben. Im Folgenden werden wir näher auf die dort besprochene und nach wissenschaftlichen Erkenntnissen formulierte Ernährung und gesunde Lebensführung bei MS eingehen: [/su_spoiler]
Die exakte Vorgehensweise und Ernährung von Dr. Terry Wahls, wie in ihrem Wahls-Protokoll beschrieben, wird in Zukunft in einem eigenen Beitrag erklärt. Die Kernessenzen aus Studienergebnissen und dem Wahls-Protokoll möchten wir Ihnen im Folgenden beschreiben.
Viele Ärzte bestreiten, dass Ernährung und Lebensführung einen positiven Einfluss auf MS haben können. Studien zeigen wieder und wieder, dass dem nicht so ist und dass Sie mit einer gesunden Ernährung starke Verbesserungen erleben können8,13,66.
Die wichtigsten Ernährungs-Ratschläge hinsichtlich multipler Sklerose werden alle auf eine Ernährungsweise hinauslaufen: Einer kohlenhydratreduzierten Variante der Paleo-Ernährung.
Was die Paleo-Ernährung ist, können Sie im Beitrag dazu ausführlich nachlesen. Die Paleo-Ernährung orientiert sich am Speiseplan unserer Vorfahren aus der Steinzeit, die aus unverarbeiteten, natürlichen und nährstoffreichen Lebensmitteln bestand. Sie enthält genau die Nährstoffe in gesunden Mengen, die Ihr Immunsystem und Ihr Nervensystem benötigen, um sich von der Krankheit zu erholen und zu regenerieren.
In Studien wurde bestätigt, dass eine Beschränkung der Kohlenhydrat-Zufuhr und ein Fokus auf hochwertige und gesunde Fette mit einer deutlichen und nachhaltigen Besserung der Symptomatik zusammenhängt. Sie erinnern sich daran, dass Myelin zu 70 % aus Lipiden besteht? Auch diese Bausteine müssen über die Ernährung bereitgestellt werden.
Das Wahls-Protokoll ist sehr streng kohlenhydratreduziert, die Paleo-Ernährung ist Studienhinweisen zufolge für Sie ein sehr guter Startpunkt.

Die wichtigsten Faktoren der gesunden Ernährung bei multipler Sklerose
Die folgenden Faktoren sind Studien und Erfahrungen zufolge die Kernessenzen einer gesunden Ernährung bei multipler Sklerose. Wir teilen sie auf in Nahrungsmittel, die sich positiv auf die Krankheit auswirken können sowie Nahrungsmittel, die nicht empfehlenswert sind.
Empfehlenswerte Nahrungsmittel bei multipler Sklerose
- Grünes und buntes Gemüse
- Beeren
- Reifes Obst, saisonal und regional
- Fisch aus Wildfang, möglichst fett
- Meeresfrüchte und Algen (wenn keine Schilddrüsenprobleme vorliegen)
- Fleisch aus artgerechter Haltung
- Organfleisch von Tieren aus artgerechter Haltung
- Stärkehaltiges Gemüse
- Zwiebelgewächse
- Nüsse
- Ölhaltige Saaten (Leinsamen, Chiasamen, Sonnenblumenkerne)
- Ölreiche Früchte (Oliven, Avocados)
- Olivenöl
- Butter und Butterschmalz
- Kokosöl
- Bio-Schmalz
- Grüntee
- Ingwer
Nicht empfehlenswerte Nahrungsmittel bei multipler Sklerose
- Getreide, besonders glutenhaltige Getreide (siehe glutenfreie Ernährung)
- Milchprodukte
- Hülsenfrüchte
- industrielle Speiseöle
- Fast Food – verarbeitete Nahrungsmittel
- Eier
- Soja
- Zucker
- Alkohol
- Kaffee
- Fleisch aus Massentierhaltung
- Fisch mit Schwermetallbelastung (Thunfisch, Schwertfisch, Königsmakrele, Hai)
Diese Ernährungs-Ratschläge sind überwiegend Teil der Paleo-Ernährung und des Paleo-Autoimmunprotokolls (eine Ernährungsform speziell für Autoimmunerkrankte). Wissenschaftliche Studien ergeben einen Zusammenhang zwischen der Schwere der Erkrankung, der Symptomatik und der Ernährung.
Mit diesen Nahrungsmitteln schaffen Sie eine gute Grundlage, um Darm und Immunsystem zu beruhigen und das zentrale Nervensystem ein Stück weit zu regenerieren.
Reduktion der Kohlenhydrat-Zufuhr
Die Erfahrung, das Wahls-Protokoll und wissenschaftliche Studien haben einen Zusammenhang zwischen der Kohlenhydrat-Zufuhr und der Krankheits-Symptomatik bestätigt. Vielen Betroffenen geht es zunehmend besser, wenn sie die Kohlenhydrat-Zufuhr beschränken und den Anteil gesunder Fette erhöhen.
Wir empfehlen, zunächst mit der Ernährungsumstellung zu beginnen und natürliche, gesunde und unverarbeitete Nahrungsmittel in den Vordergrund zu stellen. Ein Ernährungstagebuch ist ein guter Begleiter und hilft Ihnen, den Überblick zu behalten und Zusammenhänge zwischen bestimmten Nahrungsmitteln und der Krankheit zu überprüfen.
Als nächster Schritt empfiehlt es sich, die Makronährstoffe Fett und Kohlenhydrate zu modulieren und schrittweise den Kohlenhydrat-Konsum zu reduzieren. Ein guter Arzt oder Therapeut wird Ihnen dabei zur Seite stehen und Sie fachkundig beraten.
Wenn Sie merken, dass Ihnen eine Kohlenhydrat-Reduktion gut tut, so können Sie dies schrittweise weiterführen. Vielen Betroffenen geht es mit einer ketogenen Ernährung (sehr Kohlenhydrat-reduziert) am besten17,71, letztendlich ist dies jedoch individuell und benötigt Eigeninitiative.
Multiple Sklerose – Nährstofftherapie
Bei Betroffenen der multiplen Sklerose kommt es zu Nährstoffmängeln, die die Krankheit mit verursachen und den Schweregrad beeinflussen können. Wenn Sie diese Nährstoffmängel beseitigen, ist mit einer Besserung des Krankheitsverlaufs zu rechnen.
Die Faustregel sollte sein, den Nährstoffbedarf des Körpers über die Ernährung zu decken. Wenn dann immer noch Nährstoffmängel auftreten, können diese mit gezielter Gabe von Nahrungsergänzungsmitteln beseitigt werden. Es ist daher empfehlenswert, nach Umstellung der Ernährung nach einer gewissen Zeit eine große Blutanalyse durchführen zu lassen, um etwaige Nährstoffmängel aufzudecken.
Im Folgenden finden Sie eine Auflistung von Nahrungsergänzungsmitteln, die sich bei multipler Sklerose bewährt haben und empfehlenswert sind. Sie finden dazu den Tagesbedarf des Nährstoffs, die Nahrungsmittel, in denen der Nährstoff enthalten ist und Empfehlungen zur Gabe als Nahrungsergänzung.

Vitamin D
In wissenschaftlichen Studien wurde Vitamin D bei MS sehr gut untersucht und die meisten Betroffenen leiden unter einem starken Vitamin-D-Mangel22-26. Hinzu kommt eine häufige genetische Prädisposition, die den Vitamin-D-Bedarf erhöht21. Im Beitrag zu Vitamin D und Autoimmunerkrankungen finden Sie mehr Informationen zu Vitamin D, zur Deckung des Tagesbedarfs über Sonne und Nahrungsergänzung. Den Vitamin-D-Bedarf über die Ernährung zu decken, ist nicht möglich.
Dazu ist der Aufenthalt in der Sonne und eine Ergänzung mit einem Vitamin-D3-Produkt notwendig. Im hinterlegten Beitrag finden Sie dazu alle notwendigen Informationen.
Eine interessante Anwendung bei MS ist das Coimbra-Protokoll, das wir kurz beschreiben wollen:
Das Coimbra Protokoll – Vitamin D und MS
Prof. Coimbra ist ein Professor aus Brasilien der beobachtete, dass hochdosiertes Vitamin D bei Patienten mit MS sehr effektiv wirkt. Er macht dafür eine sogenannte „Vitamin D-Resistenz“ verantwortlich:
Betroffene brauchen mehr Vitamin D als der Durchschnitt, um eine Erhöhung der Blutwerte zu ermöglichen. Das nach ihm genannte Coimbra-Protokoll ist ein etabliertes Hochdosis-Vitamin D-Protokoll speziell für Autoimmunerkrankte.
Wichtig ist, einen speziell ausgebildeten Therapeuten aufzusuchen, und es nicht selbst in die Hand zu nehmen. Denn es wird mit hohen Dosen (40.000-100.000 IU täglich) gearbeitet, was medizinisches Wissen nötig macht.
Eine Liste von Coimbra-Therapeuten in Deutschland entnehmen Sie bitte hier.
Keine Sorge, trotz hoher Dosis ist das Protokoll sicher und in Studien konnte bestätigt werden, dass eine langfristige Einnahme einer hohen Dosis (35.000 IU täglich) keinerlei Nebenwirkungen verursacht.89
Bei sachgemäßer Anwendung ist besonders bei multipler Sklerose von einer außerordentlich hohen Erfolgsrate die Rede.
Omega-3-Fettsäuren
Neben Vitamin D wirken sich auch Omega-3-Fettsäuren aus Fisch und Fleisch aus artgerechter Haltung positiv auf die Krankheit aus.
Sie dienen als Hormonvorstufen, lindern Entzündungen und wirken sich positiv auf das Immunsystem aus. 3 bis 4 Gramm Omega-3-Fettsäuren täglich haben sich in Studien als optimal herausgestellt50-51.
Dies entspricht 100 bis 150 Gramm Lachs, 400 Gramm Fleisch aus artgerechter Haltung oder einigen Fischölkapseln. Es empfiehlt sich, an Tagen, an denen Sie kein Fisch essen, Fischölkapseln zuzuführen, wenn Sie diesen Tagesbedarf erreichen möchten.
Ballaststoffe
Ballaststoffe sind keine Nahrungsergänzungsmittel, sondern ein wichtiger Bestandteil der Ernährung.
Die Erfahrung zeigt, dass die Symptome sich verbessern, je mehr Ballaststoffe zugeführt werden. Neben einer Zufuhr von viel Obst und Gemüse auf täglicher Basis empfiehlt sich auch der Einbau von ballaststoffreichen Samen wie Leinsamen oder Chiasamen in den täglichen Ernährungsplan, um den Ballaststoffgehalt weiter zu steigern.
Magnesium
Magnesium wirkt beruhigend auf Körper, Geist und Nervensystem und reduziert Muskelkrämpfe und Spasmen im Körper. Den Tagesbedarf von 400 bis 500 mg decken Sie über den täglichen Verzehr von grünem Gemüse oder die Ergänzung mit einem Nahrungsergänzungsmittel.
Curcumin
Curcumin ist der gelbe Farbstoff aus der Kurkuma-Knolle und eines der stärksten Antioxidantien in der Natur. Bei chronischen Erkrankungen und Autoimmunerkrankungen ist Curcumin sehr effizient, beruhigt Darm und Immunsystem und reduziert Entzündungen im Körper78-80. Die Gabe von ein bis zwei Kapseln Curcumin ist eine übliche Tagesdosis.
Verdauungsenzyme
Viele Autoimmunerkrankte weisen eine unzureichende Verdauung auf. Grund dafür ist oftmals der nicht ausreichende Anteil Verdauungsenzyme, um Nahrungsproteine aufzuspalten und im Dünndarm aufzunehmen. Ein untersäuerter Magen kommt oftmals hinzu.
Wenn Sie spüren, dass die Verdauung nach einer proteinreichen Mahlzeit beeinträchtigt ist oder Sie Konzentrationsprobleme bekommen, könnte ein Mangel an Verdauungsenzymen der Grund sein.
In dem Beitrag zu Natron können Sie herausfinden, ob Sie unter einem untersäuerten Magen leiden. Sollten diese Probleme fortbestehen, können Sie mit einer Gabe von Verdauungsenzymen oder Betain-HCl (Magensäure) nachhelfen.
Schwefel
Besonders bei multipler Sklerose sind schwefelhaltige Nährstoffe wichtig, da so nicht nur das Immunsystem besser reguliert wird, sondern auch Myelin nachgebildet werden kann63.
Schwefel ist ein wichtiger Ko-Faktor für die Neubildung der Myelinschicht. Schwefelhaltige Pflanzennährstoffe finden Sie ausreichend in Zwiebelgewächsen und in Kohlgewächsen.
Die Nahrungsergänzung mit N-Acetyl-Cystein (2-3 Gramm täglich)73, DMSO, MSM, DIM oder Sulfuraphan (30 mg täglich) sowie Knoblauch-Extrakt (3 Kapseln täglich) hat sich als wirkungsvoll herausgestellt. Diese Präparate sind allesamt wirkungsvoll, die angegebenen Mengenangaben sind Erfahrungswerte.
B-Vitamine
Für die Neubildung von Myelin sind große Mengen B-Vitamine nötig. Über Organfleisch (vor allem Herz und Leber) sowie Kombucha decken Sie Ihren Vitamin B-Bedarf.
Da nicht jeder Kombucha oder Organfleisch mag oder diese zu selten konsumiert, empfiehlt sich eine Gabe eines hochwertigen Vitamin-B-Präparates. Ein Vitamin-B-Komplex mit hochdosierten und bioaktiven B-Vitaminen gibt Ihrem Körper die B-Vitamine, die für die genannten Prozesse benötigt werden.
Vitamin C
Betroffene der multiplen Sklerose weisen signifikant niedrigere Antioxidantien im Körper auf, besonders Vitamin-C-Mangel ist verbreitet.
Vitamin C ist ebenfalls nötig, um neues Myelin zu bilden. Eine zusätzliche Gabe wirkt sich nicht nur positiv auf die Kognition, sondern auf die komplette Lebensqualität aus34-35,49. Eine aus Studien umgerechnete humane Dosis von 2 Gramm Vitamin C täglich könnte für diese Verbesserung sorgen.
Gamma-Linolensäure
Neben Omega-3-Fettsäuren ist diese Fettsäure wichtig, um das Immunsystem und die Sexualhormone besser zu regulieren55.
Nachtkerzenöl oder Schwarzkümmel-Öl wird von vielen MS-Betroffenen ergänzend eingenommen, die meisten berichten über eine Besserung der Lebensqualität. Ein Teelöffel Öl morgens und abends vor der Mahlzeit oder zwei Kapseln jeweils morgens und abends können für diesen Effekte sorgen.
Cordyceps sinensis (chinesischer Raupenpilz)
In einer Studie an Mäusen mit einem MS-Modell konnte Cordyceps-Extrakt (ein asiatischer Heilpilz) die Symptome stark lindern und Immungleichgewichte in einen sehr positiven Bereich bringen: Entzündungsfördernde TH17-Zellen wurden stark unterdrückt, während regulatorische T-Zellen sich stark erhöhten77. Der Effekt kommt dem von potenten Medikamenten gleich, allerdings ohne Nebenwirkungen. Wieviel Extrakt als Tagesdosis benötigt wird, um beim Menschen diese Effekte zu erzielen, ist nicht bekannt. Studien am Menschen bleiben abzuwarten.[td_smart_list_end]
Multiple Sklerose – Kräutertherapie
In der Volksheilkunde haben sich einige Kräuter als Behandlung bei multipler Sklerose über die Jahre hinweg etabliert. Kräuter werden zur Alternativmedizin gezählt, obwohl sie über Jahrtausende die wichtigste Medizin der Menschheit waren.
Es bleibt Ihnen überlassen, ob Sie auch Kräutertherapie in Betracht ziehen. In der Regel übersteigen die Wirkungen von Kräutern die Nebenwirkungen um ein Vielfaches. Kräuter wirken sich überdies allgemein auf die Gesundheit aus.
Nachfolgend aus „Heilkräuter aus dem Garten Gottes“, Maria Treben: „Die folgenden Kräuter können bei dieser als unheilbar geltenden Krankheit helfen, Sie müssen allerdings die nötige Ausdauer und ausreichend Zeit in die Behandlung investieren. Naturmedizin wirkt längerfristig und wirkt nicht sofort.
Eine Wirkung ist meist erst nach mehreren Wochen Anwendung spürbar. Die nachfolgenden aufgeführten Heilkräuter können selbstverständlich unmöglich alle zur gleichen Zeit eingesetzt werden. Wichtig ist nur zu wissen, dass alle aufgeführten Bäder, Tees und Essenzen helfen können. Es ist Ihrer Fantasie und Verfügbarkeit der betreffenden Kräuter überlassen, wie und in welcher Reihenfolge Sie die verschiedenen Heilmittel einsetzen.
Frauenmantel
Ein gehäufter Teelöffel pro Tasse, mit heißem Wasser aufbrühen, eine halbe Minute ziehen lassen, abseihen, schluckweise über den Tag verteilt vier Tassen trinken.
Kamillen-Thymian-Öl
Frisch gepflückte Kamilleblüten und/oder Thymianblüten in eine Flasche füllen und mit Öl übergießen. Die Flasche drei Wochen in die Wärme stellen. Mit dem Öl den ganzen Körper einreiben.
Salbei
Neben dem Frauenmantel-Tee verabreicht man zwei Tassen Salbei-Tee pro Tag. Ein gehäufter Teelöffel Salbei pro Tasse mit heißem Wasser aufbrühen, eine halbe Minute ziehen lassen, abseihen, schluckweise trinken.
Schafgarbe
Morgens und abends trinkt man je eine Tasse Schafgarben-Tee. Ein gehäufter Teelöffel Schafgarbe pro Tasse mit heißem Wasser aufbrühen, eine halbe Minute ziehen lassen, abseihen und schluckweise trinken.
Kleiner Schwedenbitter
Pro Tag nimmt man drei Esslöffel Kleinen Schwedenbitter, mit etwas Wasser oder Kräutertee verdünnt, zu sich. Dabei kommt ein Esslöffel Kleiner Schwedenbitter auf eine halbe Tasse, die man jeweils zur Hälfte vor und nach den drei Mahlzeiten trinkt.
Sitzbäder
Pro Woche darf nur eine Kräutersorte für ein Sitzbad verwendet werden. Sitzbäder aus Fichtenspitzen, Johanniskraut, Kamille, Salbei, Schafgarbe, Thymian und Zinnkraut sind erfolgreich im Kampf gegen Lähmungen. Dazu 100 Gramm Kräuter 12 Stunden lang in einem 5 l Eimer mit kaltem Wasser einweichen. Anschließend wird der Kaltansatz erwärmt, abgeseiht und dem Badewasser zugegossen. Die Wanne muss dabei so viel Wasser fassen, dass die Nieren des Badenden bedeckt sind. Die Badedauer beträgt 20 Minuten. Abschließend nicht abtrocknen, sondern in einen Bademantel gehüllt im Bett eine Stunde nachschwitzen.
Vollbäder
Einmal wöchentlich kann ein Vollbad im Wechsel zwischen einem Brennnessel- und einem Thymian-Vollbad erfolgen. Dazu analog zum Sitzbad 200 Gramm Kräuter 12 Stunden lang in einem 5 l Eimer mit kaltem Wasser einweichen. Anschließend erwärmen, abseihen und dem Badewasser zugießen.
Die Wanne sollte so voll sein, dass das Herz des Badenden außerhalb des Wassers ist. 20 Minuten baden, anschließend nicht abtrocknen, sondern in einen Bademantel gehüllt im Bett eine Stunde nachschwitzen. Im abschließenden Kapitel erfahren Sie mehr über die gesunde Lebensführung bei multipler Sklerose und erhalten darüber hinaus einen Aktionsplan, mit dem Sie noch heute starten können.
Multiple Sklerose (MS): Gesunde Lebensführung
Neben Ernährung, Nährstofftherapie und Kräutertherapie ist die gesunde Lebensführung bei multipler Sklerose ebenfalls wichtig. Denn hier liegen wichtige Ursachen und Risikofaktoren, die die Krankheit auslösen und verstärken können.
Diese zu erkennen und zu korrigieren bedeutet für Betroffene meist eine starke Besserung der Lebensqualität und eine nachhaltige Besserung der Krankheit.

Aktiv bleiben
Körperlich aktiv zu bleiben ist sehr wichtig, auch wenn die körperlichen Beeinträchtigungen und Schmerzen Betroffene einschränken. Eine körperliche Aktivität im Alltag und sportliche Aktivität in der Freizeit wirkt sich positiv auf den Körper aus. Dies kann in der Form von Kraftsport erfolgen (um die Muskeln zu stärken), langen Spaziergängen, Wanderungen oder Ausdauersport.
Erdung
Beim Kontakt des Körpers mit der Erdoberfläche nimmt der Körper Elektronen auf, die antioxidativ wirken. Sie reduzieren Stresshormone, Entzündungen und wirken beruhigend81-86. Ein paar Minuten barfuß auf einer Wiese oder Waldboden laufen oder der Aufenthalt in einem natürlichen Gewässer sind bereits ausreichend.
Stressreduktion
Stress hängt sehr direkt mit dem Schweregrad der Krankheit zusammen. Natürlich ist die Krankheit selbst ein Stressfaktor, eine bewusste Stressreduktion wirkt sich in der Regel sehr positiv auf Betroffene aus15,46-48. Unsere Beiträge über Stress, Stress abbauen und Stressbewältigung helfen Ihnen, Stress im Alltag zu erkennen und zu reduzieren. Stressreduktion kann in der Form von Sport, Meditation, Gartenarbeit, Yoga, Musik oder anderem erfolgen.
Optimismus
Die innere Einstellung gegenüber der Krankheit und Ihrem Körper wirkt sich ebenfalls stark auf alle Prozesse im Körper und das Immunsystem aus. Akzeptieren Sie, dass Sie erkrankt sind, aber akzeptieren Sie nicht, dass diese Krankheit unheilbar und lebenslang sein muss. Bleiben Sie optimistisch und pflegen Sie eine positive Lebenseinstellung – Stressreduktion und Meditation helfen Ihnen dabei.
Informieren
Informieren Sie sich bestmöglich über multiple Sklerose, die verschiedenen Ursachen und Behandlungsmöglichkeiten.
Gesunder Schlaf
Die meisten MS-Betroffenen klagen über schlechten, zu wenig oder unzureichenden Schlaf. Die Pflege einer guten Schlafhygiene hilft dem Körper, die innere Uhr wieder einzustellen16,31 sowie nachts besser zu regenerieren9,12.
Der Beitrag gesunder Schlaf liefert Ihnen dafür wertvolle Informationen. Diese Faktoren der Lebensführung haben sich in wissenschaftlichen Studien und in der Erfahrung als wirkungsvoll und empfehlenswert erwiesen. Wenn Sie an dieser Stelle noch etwas ergänzen möchten, würden wir uns sehr über Ihren Kommentar freuen.
Multiple Sklerose – der Aktionsplan für den Sofort-Start
Der Beitrag ist sehr lang und liefert viele Informationen. Um Verwirrung zu nehmen und Ihnen eine Starthilfe zu gewähren, finden Sie im Folgenden einen kleinen Aktionsplan zum Sofort-Starten:
Nehmen Sie Medikamente wie vom Arzt verordnet ein, informieren Sie sich ausgiebig über die Nebenwirkungen. In unserem Beitrag haben Sie viel über die verschiedenen Medikamente erfahren. Sie müssen keine Medikamente einnehmen, wenn Sie nicht möchten. Bei Nebenwirkungen gibt es immer Alternativen, auf die Sie zurückgreifen können.
Suchen Sie einen Arzt, der neben der Schulmedizin die im Beitrag empfohlenen Behandlungsmethoden Ernährung, Nährstofftherapie, Kräutertherapie und gesunde Lebensführung anbietet. Die funktionelle Medizin bietet dafür die besten Grundlagen, einen funktionellen Mediziner in Ihrer Umgebung können Sie mit einer Google-Suche wie „funktionelle Medizin Frankfurt“ ausfindig machen.
Lassen Sie einen Test gegen Nahrungsmittelunverträglichkeiten sowie eine Schwermetallbelastung durchführen und reagieren Sie auf etwaige Allergien oder Schwermetallbelastungen.
Ziehen Sie eine Ernährungsumstellung in Erwägung. Dies liefert Ihrem Körper wichtige Nährstoffe und meidet gleichzeitig Reizstoffe, die Körper und Immunsystem schaden können.
Durch ein großes Blutbild lassen sich etwaige Nährstoffmängel ausmachen und durch gezielte Gaben von Nahrungsmitteln oder Nahrungsergänzungsmitteln beseitigen.
Lassen Sie die Konzentration und Aufteilung Ihrer Sexualhormone testen. Besonders bei Frauen kommt es hier sehr häufig zu Ungleichgewichten, die die Krankheit verschlimmern. Sehr verbreitet sind Östrogendominanz, Testosteronmangel und Progesteronmangel.
Mit Kräutertherapie und gesunder Lebensführung unterstützen Sie Ihren Körper zusätzlich, lindern Entzündungen und beruhigen das Immunsystem. Dies ist ausschlaggebend dafür, dass sich das zentrale Nervensystem erholen kann.
Pflegen Sie eine positive Lebenseinstellung und Optimismus. Multiple Sklerose ist nicht unheilbar und es sind viele Berichte bekannt von Betroffenen, die selbst bei mittlerer oder schwerer Progression der Erkrankung eine starke Verbesserung erfahren durften. Wie sind Ihre Erfahrung mit multipler Sklerose? Welche Therapiemöglichkeiten haben Ihnen bisher geholfen, welche nicht? Wir freuen uns über Ihren Kommentar!
[su_spoiler title=“Quellenverzeichnis“] Bildquellen: (c) Depositphotos @ralwel, unixx@gmail.com, pathastings
- https://www.awmf.org/leitlinien/detail/ll/030-050.html
- Leaky Gut und MS http://journals.plos.org/plosone/article?id=10.1371/journal.pone.0106335
- MS & SIBO https://link.springer.com/article/10.1007/s10096-010-0979-y
- Ames, Bruce N. (2004): Delaying the mitochondrial decay of aging. In: Annals of the New York Academy of Sciences 1019, S. 406–411. DOI: 10.1196/annals.1297.073.
- Andersen, Catherine J. (2018): Impact of Dietary Cholesterol on the Pathophysiology of Infectious and Autoimmune Disease. In: Nutrients 10 (6). DOI: 10.3390/nu10060764.
- Ascherio, Alberto; Munger, Kassandra L. (2015): EBV and Autoimmunity. In: Current topics in microbiology and immunology 390 (Pt 1), S. 365–385. DOI: 10.1007/978-3-319-22822-8_15.
- Alotaibi, Suad; Kennedy, Julia; Tellier, Raymond; Stephens, Derek; Banwell, Brenda (2004): Epstein-Barr virus in pediatric multiple sclerosis. In: JAMA 291 (15), S. 1875–1879. DOI: 10.1001/jama.291.15.1875.
- Bagur, M. Jose; Murcia, M. Antonia; Jimenez-Monreal, Antonia M.; Tur, Josep A.; Bibiloni, M. Mar; Alonso, Gonzalo L.; Martinez-Tome, Magdalena (2017): Influence of Diet in Multiple Sclerosis: A Systematic Review. In: Advances in nutrition (Bethesda, Md.) 8 (3), S. 463–472. DOI: 10.3945/an.116.014191.
- Bamer, A. M.; Johnson, K. L.; Amtmann, D.; Kraft, G. H. (2008): Prevalence of sleep problems in individuals with multiple sclerosis. In: Multiple sclerosis (Houndmills, Basingstoke, England) 14 (8), S. 1127–1130. DOI: 10.1177/1352458508092807.
- Berger, Thomas; Rubner, Paul; Schautzer, Franz; Egg, Robert; Ulmer, Hanno; Mayringer, Irmgard et al. (2003): Antimyelin antibodies as a predictor of clinically definite multiple sclerosis after a first demyelinating event. In: The New England journal of medicine 349 (2), S. 139–145. DOI: 10.1056/NEJMoa022328.
- Bhargava, Pavan; Mowry, Ellen M. (2014): Gut microbiome and multiple sclerosis. In: Current neurology and neuroscience reports 14 (10), S. 492. DOI: 10.1007/s11910-014-0492-2.
- Bisht, Babita; Darling, Warren G.; Grossmann, Ruth E.; Shivapour, E. Torage; Lutgendorf, Susan K.; Snetselaar, Linda G. et al. (2014): A multimodal intervention for patients with secondary progressive multiple sclerosis: feasibility and effect on fatigue. In: Journal of alternative and complementary medicine (New York, N.Y.) 20 (5), S. 347–355. DOI: 10.1089/act.2014.20606.
- Bourre, J. M. (2006): Effects of nutrients (in food) on the structure and function of the nervous system: Update on dietary requirements for brain. Part 1: Micronutrients. In: The journal of nutrition, health & aging 10.
- Bove, Riley M. (2018): Why monkeys do not get multiple sclerosis (spontaneously): An evolutionary approach. In: Evolution, medicine, and public health 2018 (1), S. 43–59. DOI: 10.1093/emph/eoy002.
- Bruce, Jared M.; Lynch, Sharon G. (2011): Personality traits in multiple sclerosis: association with mood and anxiety disorders. In: Journal of psychosomatic research 70 (5), S. 479–485. DOI: 10.1016/j.jpsychores.2010.12.010.
- Cao, Qi; Zhao, Xuan; Bai, Jingwen; Gery, Sigal; Sun, Haibo; Lin, De-Chen et al. (2017): Circadian clock cryptochrome proteins regulate autoimmunity. In: Proceedings of the National Academy of Sciences of the United States of America 114 (47), S. 12548–12553. DOI: 10.1073/pnas.1619119114.
- Choi, In Young; Piccio, Laura; Childress, Patra; Bollman, Bryan; Ghosh, Arko; Brandhorst, Sebastian et al. (2016): A Diet Mimicking Fasting Promotes Regeneration and Reduces Autoimmunity and Multiple Sclerosis Symptoms. In: Cell reports 15 (10), S. 2136–2146. DOI: 10.1016/j.celrep.2016.05.009.
- Coyle, P. K. (1989): Molecular analysis of IgA in multiple sclerosis. In: Journal of neuroimmunology 22 (2), S. 83–92.
- Deodhar, S. D. (1992): Autoimmune diseases: overview and current concepts of pathogenesis. In: Clinical biochemistry 25 (3), S. 181–185.
- DeStefano, Frank; Verstraeten, Thomas; Jackson, Lisa A.; Okoro, Catherine A.; Benson, Patti; Black, Steven B. et al. (2003): Vaccinations and risk of central nervous system demyelinating diseases in adults. In: Archives of neurology 60 (4), S. 504–509. DOI: 10.1001/archneur.60.4.504.
- Elkama, Aylin; Karahalil, Bensu (2018): Role of gene polymorphisms in vitamin D metabolism and in multiple sclerosis. In: Arhiv za higijenu rada i toksikologiju 69 (1), S. 25–31. DOI: 10.2478/aiht-2018-69-3065.
- Kouchaki, Ebrahim; Afarini, Maryam; Abolhassani, Javad; Mirhosseini, Naghmeh; Bahmani, Fereshteh; Masoud, Seyed Ali; Asemi, Zatollah (2018): High-dose omega-3 Fatty Acid Plus Vitamin D3 Supplementation Affects Clinical Symptoms and Metabolic Status of Patients with Multiple Sclerosis: A Randomized Controlled Clinical Trial. In: The Journal of nutrition. DOI: 10.1093/jn/nxy116.
- Kriegel, Martin A.; Manson, JoAnn E.; Costenbader, Karen H. (2011): Does vitamin D affect risk of developing autoimmune disease?: a systematic review. In: Seminars in arthritis and rheumatism 40 (6), 512-531.e8. DOI: 10.1016/j.semarthrit.2010.07.009.
- Rosen, Y.; Daich, J.; Soliman, I.; Brathwaite, E.; Shoenfeld, Y. (2016): Vitamin D and autoimmunity. In: Scandinavian journal of rheumatology 45 (6), S. 439–447. DOI: 10.3109/03009742.2016.1151072.
- Smolders, Joost (2010): Vitamin d and multiple sclerosis: correlation, causality, and controversy. In: Autoimmune diseases 2011, S. 629538. DOI: 10.4061/2011/629538.
- Zhang, Hong-Liang; Wu, Jiang (2010): Role of vitamin D in immune responses and autoimmune diseases, with emphasis on its role in multiple sclerosis. In: Neuroscience bulletin 26 (6), S. 445–454. DOI: 10.1007/s12264-010-0731-8.
- Farez, Mauricio F.; Fiol, Marcela P.; Gaitan, Maria I.; Quintana, Francisco J.; Correale, Jorge (2015): Sodium intake is associated with increased disease activity in multiple sclerosis. In: Journal of neurology, neurosurgery, and psychiatry 86 (1), S. 26–31. DOI: 10.1136/jnnp-2014-307928.
- Krementsov, Dimitry N.; Case, Laure K.; Hickey, William F.; Teuscher, Cory (2015): Exacerbation of autoimmune neuroinflammation by dietary sodium is genetically controlled and sex specific. In: FASEB journal : official publication of the Federation of American Societies for Experimental Biology 29 (8), S. 3446–3457. DOI: 10.1096/fj.15-272542.
- Fasano, Alessio (2012): Leaky gut and autoimmune diseases. In: Clinical reviews in allergy & immunology 42 (1), S. 71–78. DOI: 10.1007/s12016-011-8291-x.
- Friese, Manuel A.; Schattling, Benjamin; Fugger, Lars (2014): Mechanisms of neurodegeneration and axonal dysfunction in multiple sclerosis. In: Nature Reviews Neurology 10, 225 EP -. DOI: 10.1038/nrneurol.2014.37.
- Ghareghani, Majid; Dokoohaki, Shima; Ghanbari, Amir; Farhadi, Naser; Zibara, Kazem; Khodadoust, Saeid et al. (2017): Melatonin exacerbates acute experimental autoimmune encephalomyelitis by enhancing the serum levels of lactate: A potential biomarker of multiple sclerosis progression. In: Clinical and experimental pharmacology & physiology 44 (1), S. 52–61. DOI: 10.1111/1440-1681.12678.
- Giovannoni, G.; Miller, D. H.; Losseff, N. A.; Sailer, M.; Lewellyn-Smith, N.; Thompson, A. J.; Thompson, E. J. (2001): Serum inflammatory markers and clinical/MRI markers of disease progression in multiple sclerosis. In: Journal of neurology 248 (6), S. 487–495.
- Gonzalez, Delia Almeida; Diaz, Buenaventura Brito; Rodriguez Perez, Maria del Cristo; Hernandez, Ana Gonzalez; Chico, B. Nicolas Diaz; Leon, Antonio Cabrera de (2010): Sex hormones and autoimmunity. In: Immunology letters 133 (1), S. 6–13. DOI: 10.1016/j.imlet.2010.07.001.
- Guo, Yu-E; Suo, Na; Cui, Xue; Yuan, Qianting; Xie, Xin (2018): Vitamin C promotes oligodendrocytes generation and remyelination. In: Glia 66 (7), S. 1302–1316. DOI: 10.1002/glia.23306.
- Hadzovic-Dzuvo, Almira; Lepara, Orhan; Valjevac, Amina; Avdagic, Nesina; Hasic, Sabaheta; Kiseljakovic, Emina et al. (2011): Serum total antioxidant capacity in patients with multiple sclerosis. In: Bosnian journal of basic medical sciences 11 (1), S. 33–36. DOI: 10.17305/bjbms.2011.2620.
- Hawkes, C. H. (2007): Smoking is a risk factor for multiple sclerosis: a metanalysis. In: Multiple sclerosis (Houndmills, Basingstoke, England) 13 (5), S. 610–615. DOI: 10.1177/1352458506073501.
- Hedstrom, Anna Karin; Akerstedt, Torbjorn; Hillert, Jan; Olsson, Tomas; Alfredsson, Lars (2011): Shift work at young age is associated with increased risk for multiple sclerosis. In: Annals of neurology 70 (5), S. 733–741. DOI: 10.1002/ana.22597.
- Hedstrom, A. K.; Akerstedt, T.; Olsson, T.; Alfredsson, L. (2015): Shift work influences multiple sclerosis risk. In: Multiple sclerosis (Houndmills, Basingstoke, England) 21 (9), S. 1195–1199. DOI: 10.1177/1352458514563592.
- Hedstrom, Anna K.; Olsson, Tomas; Alfredsson, Lars (2012): High body mass index before age 20 is associated with increased risk for multiple sclerosis in both men and women. In: Multiple sclerosis (Houndmills, Basingstoke, England) 18 (9), S. 1334–1336. DOI: 10.1177/1352458512436596.
- Ho, Peggy P.; Kanter, Jennifer L.; Johnson, Amanda M.; Srinagesh, Hrishikesh K.; Chang, Eun-Ju; Purdy, Timothy M. et al. (2012): Identification of Naturally Occurring Fatty Acids of the Myelin Sheath That Resolve Neuroinflammation. In: Science Translational Medicine 4 (137), 137ra73. DOI: 10.1126/scitranslmed.3003831.
- Hu, Wei; Lucchinetti, Claudia F. (2009): The pathological spectrum of CNS inflammatory demyelinating diseases. In: Seminars in immunopathology 31 (4), S. 439–453. DOI: 10.1007/s00281-009-0178-z.
- Iaccarino, L.; Ghirardello, A.; Canova, M.; Zen, M.; Bettio, S.; Nalotto, L. et al. (2011): Anti-annexins autoantibodies: their role as biomarkers of autoimmune diseases. In: Autoimmunity reviews 10 (9), S. 553–558. DOI: 10.1016/j.autrev.2011.04.007.
- Javadian, Ani; Salehi, Eisa; Bidad, Katayon; Sahraian, Mohammad Ali; Izad, Maryam (2014): Effect of estrogen on Th1, Th2 and Th17 cytokines production by proteolipid protein and PHA activated peripheral blood mononuclear cells isolated from multiple sclerosis patients. In: Archives of medical research 45 (2), S. 177–182. DOI: 10.1016/j.arcmed.2014.01.002.
- Kelly, S. B.; Kinsella, K.; Duggan, M.; Tubridy, N.; McGuigan, C.; Hutchinson, M. (2013): A proposed modification to the McDonald 2010 criteria for the diagnosis of primary progressive multiple sclerosis. In: Multiple sclerosis (Houndmills, Basingstoke, England) 19 (8), S. 1095–1100. DOI: 10.1177/1352458512464829.
- Kelly, A. S.; Ryder, J. R.; Marlatt, K. L.; Rudser, K. D.; Jenkins, T.; Inge, T. H. (2016): Changes in inflammation, oxidative stress and adipokines following bariatric surgery among adolescents with severe obesity. In: International journal of obesity (2005) 40 (2), S. 275–280. DOI: 10.1038/ijo.2015.174.
- Mohr, David C.; Hart, Stacey L.; Julian, Laura; Cox, Darcy; Pelletier, Daniel (2004): Association between stressful life events and exacerbation in multiple sclerosis: a meta-analysis. In: BMJ (Clinical research ed.) 328 (7442), S. 731. DOI: 10.1136/bmj.38041.724421.55.
- Stojanovich, Ljudmila; Marisavljevich, Dragomir (2008): Stress as a trigger of autoimmune disease. In: Autoimmunity reviews 7 (3), S. 209–213. DOI: 10.1016/j.autrev.2007.11.007.
- Kim, Do Young; Hao, Junwei; Liu, Ruolan; Turner, Gregory; Shi, Fu-Dong; Rho, Jong M. (2012): Inflammation-mediated memory dysfunction and effects of a ketogenic diet in a murine model of multiple sclerosis. In: PloS one 7 (5), e35476. DOI: 10.1371/journal.pone.0035476.
- Kohm, Adam P.; Carpentier, Pamela A.; Anger, Holly A.; Miller, Stephen D. (2002): Cutting edge: CD4+CD25+ regulatory T cells suppress antigen-specific autoreactive immune responses and central nervous system inflammation during active experimental autoimmune encephalomyelitis. In: Journal of immunology (Baltimore, Md. : 1950) 169 (9), S. 4712–4716.
- Kong, Weimin; Yen, Jui-Hung; Ganea, Doina (2011): Docosahexaenoic acid prevents dendritic cell maturation, inhibits antigen-specific Th1/Th17 differentiation and suppresses experimental autoimmune encephalomyelitis. In: Brain, behavior, and immunity 25 (5), S. 872–882. DOI: 10.1016/j.bbi.2010.09.012.
- Kristensen, S.; Schmidt, E. B.; Schlemmer, A.; Rasmussen, C.; Johansen, M. B.; Christensen, J. H. (2018): Beneficial effect of n-3 polyunsaturated fatty acids on inflammation and analgesic use in psoriatic arthritis: a randomized, double blind, placebo-controlled trial. In: Scandinavian journal of rheumatology 47 (1), S. 27–36. DOI: 10.1080/03009742.2017.1287304.
- Kutzelnigg, Alexandra; Lucchinetti, Claudia F.; Stadelmann, Christine; Bruck, Wolfgang; Rauschka, Helmut; Bergmann, Markus et al. (2005): Cortical demyelination and diffuse white matter injury in multiple sclerosis. In: Brain : a journal of neurology 128 (Pt 11), S. 2705–2712. DOI: 10.1093/brain/awh641.
- Lerner, Aaron; Jeremias, Patricia; Matthias, Torsten (2015): The World Incidence and Prevalence of Autoimmune Diseases is Increasing. In: International Journal of Celiac Disease 3 (4), S. 151–155. DOI: 10.12691/ijcd-3-4-8.
- Luchetti, Sabina; van Eden, Corbert G.; Schuurman, Karianne; van Strien, Miriam E.; Swaab, Dick F.; Huitinga, Inge (2014): Gender differences in multiple sclerosis: induction of estrogen signaling in male and progesterone signaling in female lesions. In: Journal of neuropathology and experimental neurology 73 (2), S. 123–135. DOI: 10.1097/NEN.0000000000000037.
- Majdinasab, Nastaran; Namjoyan, Foroogh; Taghizadeh, Mohsen; Saki, Hamid (2018): The effect of evening primrose oil on fatigue and quality of life in patients with multiple sclerosis. In: Neuropsychiatric disease and treatment 14, S. 1505–1512. DOI: 10.2147/NDT.S149403.
- Manzel, Arndt; Muller, Dominik N.; Hafler, David A.; Erdman, Susan E.; Linker, Ralf A.; Kleinewietfeld, Markus (2014): Role of “Western Diet” in Inflammatory Autoimmune Diseases. In: Current allergy and asthma reports 14 (1), S. 404. DOI: 10.1007/s11882-013-0404-6.
- Marino, Eliana; Richards, James L.; McLeod, Keiran H.; Stanley, Dragana; Yap, Yu Anne; Knight, Jacinta et al. (2017): Gut microbial metabolites limit the frequency of autoimmune T cells and protect against type 1 diabetes. In: Nature immunology 18 (5), S. 552–562. DOI: 10.1038/ni.3713.
- Mokry, Lauren E.; Ross, Stephanie; Timpson, Nicholas J.; Sawcer, Stephen; Davey Smith, George; Richards, J. Brent (2016): Obesity and Multiple Sclerosis: A Mendelian Randomization Study. In: PLoS medicine 13 (6), e1002053. DOI: 10.1371/journal.pmed.1002053.
- Moretti, Morgana; Fraga, Daiane Bittencourt; Rodrigues, Ana Lucia S. (2017): Preventive and therapeutic potential of ascorbic acid in neurodegenerative diseases. In: CNS neuroscience & therapeutics 23 (12), S. 921–929. DOI: 10.1111/cns.12767.
- Mumford, C. J.; Wood, N. W.; Kellar-Wood, H.; Thorpe, J. W.; Miller, D. H.; Compston, D. A. (1994): The British Isles survey of multiple sclerosis in twins. In: Neurology 44 (1), S. 11–15.
- Ristori, Giovanni; Cannoni, Stefania; Stazi, Maria Antonietta; Vanacore, Nicola; Cotichini, Rodolfo; Alfo, Marco et al. (2006): Multiple sclerosis in twins from continental Italy and Sardinia: a nationwide study. In: Annals of neurology 59 (1), S. 27–34. DOI: 10.1002/ana.20683.
- Willer, C. J.; Dyment, D. A.; Risch, N. J.; Sadovnick, A. D.; Ebers, G. C. (2003): Twin concordance and sibling recurrence rates in multiple sclerosis. In: Proceedings of the National Academy of Sciences of the United States of America 100 (22), S. 12877–12882. DOI: 10.1073/pnas.1932604100.
- Park, Byung Sun; Kim, Hyun-Wook; Im Rhyu, Joo; Park, Chan; Yeo, Seung Geun; Huh, Youngbuhm et al. (2015): Hydrogen sulfide is essential for Schwann cell responses to peripheral nerve injury. In: Journal of neurochemistry 132 (2), S. 230–242. DOI: 10.1111/jnc.12932.
- Petermann, Franziska; Korn, Thomas (2011): Cytokines and effector T cell subsets causing autoimmune CNS disease. In: FEBS letters 585 (23), S. 3747–3757. DOI: 10.1016/j.febslet.2011.03.064.
- Rammohan, K. W.; Rosenberg, J. H.; Lynn, D. J.; Blumenfeld, A. M.; Pollak, C. P.; Nagaraja, H. N. (2002): Efficacy and safety of modafinil (Provigil) for the treatment of fatigue in multiple sclerosis: a two centre phase 2 study. In: Journal of neurology, neurosurgery, and psychiatry 72 (2), S. 179–183.
- Riccio, Paolo; Rossano, Rocco (2015): Nutrition facts in multiple sclerosis. In: ASN neuro 7 (1). DOI: 10.1177/1759091414568185.
- Sanoobar, Meisam; Eghtesadi, Shahryar; Azimi, Amirreza; Khalili, Mohammad; Khodadadi, Behnam; Jazayeri, Shima et al. (2015): Coenzyme Q10 supplementation ameliorates inflammatory markers in patients with multiple sclerosis: a double blind, placebo, controlled randomized clinical trial. In: Nutritional neuroscience 18 (4), S. 169–176. DOI: 10.1179/1476830513Y.0000000106.
- Schneider, Raphael (2013): Autoantibodies to Potassium Channel KIR4.1 in Multiple Sclerosis. In: Frontiers in Neurology 4. DOI: 10.3389/fneur.2013.00125.
- Sospedra, Mireia; Martin, Roland (2005): Immunology of multiple sclerosis. In: Annual review of immunology 23, S. 683–747. DOI: 10.1146/annurev.immunol.23.021704.115707.
- Stadelmann, Christine; Wegner, Christiane; Bruck, Wolfgang (2011): Inflammation, demyelination, and degeneration – recent insights from MS pathology. In: Biochimica et biophysica acta 1812 (2), S. 275–282. DOI: 10.1016/j.bbadis.2010.07.007.
- Storoni, Mithu; Plant, Gordon T. (2015): The Therapeutic Potential of the Ketogenic Diet in Treating Progressive Multiple Sclerosis. In: Multiple sclerosis international 2015, S. 681289. DOI: 10.1155/2015/681289.
- Tachibana, N.; Howard, R. S.; Hirsch, N. P.; Miller, D. H.; Moseley, I. F.; Fish, D. (1994): Sleep problems in multiple sclerosis. In: European neurology 34 (6), S. 320–323. DOI: 10.1159/000117070.
- Wang, Gangduo; Wang, Jianling; Ma, Huaxian; Ansari, G. A. S.; Khan, M. Firoze (2013): N-Acetylcysteine protects against trichloroethene-mediated autoimmunity by attenuating oxidative stress. In: Toxicology and applied pharmacology 273 (1), S. 189–195. DOI: 10.1016/j.taap.2013.08.020.
- Weiss, Scott T. (2002): Eat dirt–the hygiene hypothesis and allergic diseases. In: The New England journal of medicine 347 (12), S. 930–931. DOI: 10.1056/NEJMe020092.
- Wingerchuk, D. M.; Benarroch, E. E.; O’Brien, P. C.; Keegan, B. M.; Lucchinetti, C. F.; Noseworthy, J. H. et al. (2005): A randomized controlled crossover trial of aspirin for fatigue in multiple sclerosis. In: Neurology 64 (7), S. 1267–1269. DOI: 10.1212/01.WNL.0000156803.23698.9A.
- Witte, Maarten E.; Mahad, Don J.; Lassmann, Hans; van Horssen, Jack (2014): Mitochondrial dysfunction contributes to neurodegeneration in multiple sclerosis. In: Trends in molecular medicine 20 (3), S. 179–187. DOI: 10.1016/j.molmed.2013.11.007.
- Zhong, Shan-Shan; Xiang, Ya-Juan; Liu, Pen-Ju; He, Yang; Yang, Ting-Ting; Wang, Yang-Yang et al. (2017): Effect of Cordyceps sinensis on the Treatment of Experimental Autoimmune Encephalomyelitis: A Pilot Study on Mice Model. In: Chinese Medical Journal 130 (19), S. 2296–2301. DOI: 10.4103/0366-6999.215335.
- Mohajeri, Maryam; Sadeghizadeh, Majid; Najafi, Farhood; Javan, Mohammad (2015): Polymerized nano-curcumin attenuates neurological symptoms in EAE model of multiple sclerosis through down regulation of inflammatory and oxidative processes and enhancing neuroprotection and myelin repair. In: Neuropharmacology 99, S. 156–167. DOI: 10.1016/j.neuropharm.2015.07.013.
- Schmitz, Katja; Barthelmes, Julia; Stolz, Leonie; Beyer, Susanne; Diehl, Olaf; Tegeder, Irmgard (2015): „Disease modifying nutricals“ for multiple sclerosis. In: Pharmacology & therapeutics 148, S. 85–113. DOI: 10.1016/j.pharmthera.2014.11.015.
- Xie, Lin; Li, Xiao-Kang; Takahara, Shiro (2011): Curcumin has bright prospects for the treatment of multiple sclerosis. In: International immunopharmacology 11 (3), S. 323–330. DOI: 10.1016/j.intimp.2010.08.013.
- Chamberlin, Kent; Smith, Wayne; Chirgwin, Christopher; Appasani, Seshank; Rioux, Paul (2014): Analysis of the Charge Exchange Between the Human Body and Ground: Evaluation of “Earthing” From an Electrical Perspective. In: Journal of Chiropractic Medicine 13 (4), S. 239–246. DOI: 10.1016/j.jcm.2014.10.001.
- Chevalier, Gaétan; Sinatra, Stephen T.; Oschman, James L.; Sokal, Karol; Sokal, Pawel (2012): Earthing: Health Implications of Reconnecting the Human Body to the Earth’s Surface Electrons. In: Journal of environmental and public health 2012. DOI: 10.1155/2012/291541.
- Oschman, James L. (2007): Can electrons act as antioxidants? A review and commentary. In: Journal of Alternative and Complementary Medicine 13 (9), S. 955–967. DOI: 10.1089/acm.2007.7048.
- Oschman, James L.; Chevalier, Gaetan; Brown, Richard (2015): The effects of grounding (earthing) on inflammation, the immune response, wound healing, and prevention and treatment of chronic inflammatory and autoimmune diseases. In: Journal of inflammation research 8, S. 83–96. DOI: 10.2147/JIR.S69656.
- Sinatra, Stephen T.; Oschman, James L.; Chevalier, Gaetan; Sinatra, Drew (2017): Electric Nutrition: The Surprising Health and Healing Benefits of Biological Grounding (Earthing). In: Alternative therapies in health and medicine 23 (5), S. 8–16.
- Sokal, Karol; Sokal, Pawel (2011): Earthing the Human Body Influences Physiologic Processes. In: Journal of Alternative and Complementary Medicine 17 (4), S. 301–308. DOI: 10.1089/acm.2010.0687.
- Brønnum-Hansen et al (2004): Trends in survival and cause of death in Danish patients with multiple sclerosis. Brain. 2004 Apr;127(Pt 4):844-50. Epub 2004 Feb 11.
- Katz Sand I. The Role of Diet in Multiple Sclerosis: Mechanistic Connections and Current Evidence. Curr Nutr Rep. 2018;7(3):150–160. doi:10.1007/s13668-018-0236-z
- Finamor DC, Sinigaglia-Coimbra R, Neves LC, et al. A pilot study assessing the effect of prolonged administration of high daily doses of vitamin D on the clinical course of vitiligo and psoriasis. Dermatoendocrinol. 2013;5(1):222–234. doi:10.4161/derm.24808
[/su_spoiler]