Zuletzt aktualisiert am 10. März 2021 um 22:36
Was ist Cortison?
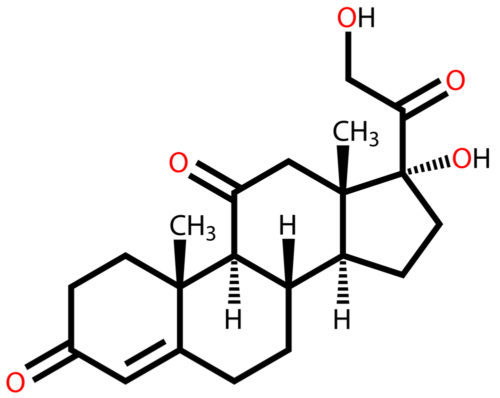
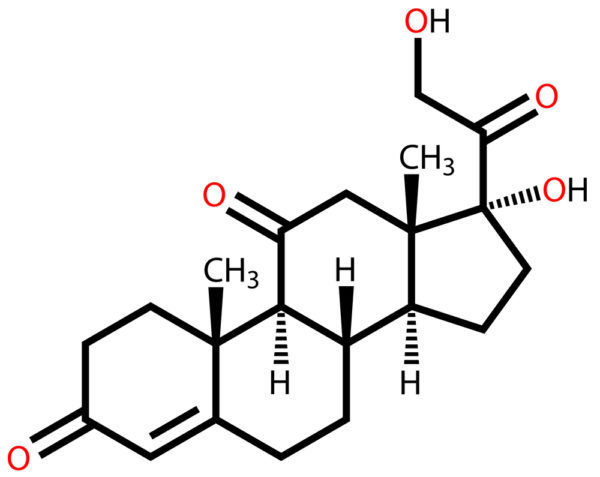
Bei Cortison, auf Deutsch auch Kortison geschrieben, handelt es sich um eine wenig aktivere Form des Steroidhormons Cortisol, ein Hormon aus der Familie der Glucocorticoide. Cortison wird vom Körper gebildet, kann jedoch auch künstlich hergestellt und als Medikament gegeben werden.
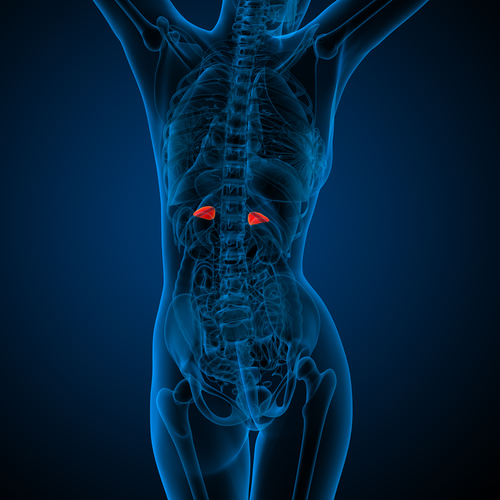
Die Nebennierenrinde bildet Cortisol sowie das inaktivere Cortison, welche zusammen mit Adrenalin und Noradrenalin als Stresshormone bekannt sind. In diesem Beitrag soll es um Kortison in seiner Anwendung als entzündungshemmendes Medikament gehen.
Kortison erfüllt zahlreiche Aufgaben im Körper, unter anderem im Stoffwechsel und beim Schlaf-Wach-Zyklus. Cortison wurde ursprünglich als Medikament vor allem als Cortisonacetat verwendet, eine organische Verbindung mit Essigsäure.
Heute werden weitere synthetische Glukokorticoide als Arzneien eingesetzt, unter anderem Hydrocortison, Budenosid, Dexamethason und Prednisolon. In der Umgangssprache hat es sich jedoch eingebürgert, alle Glukokortikoide mit Cortisol-ähnlicher Wirkung als „Cortison“ zu bezeichnen.
Cortison ist seit langem als entzündungshemmendes Medikament im Einsatz. Drei verschiedene Arbeitsgruppen isolierten die Substanz in den 40-er Jahren aus tierischen Nebennieren und erhielten dafür im Jahr 1950 den Nobelpreis für Medizin. 1948 wurde Cortison zum ersten Mal einer Rheumakranken injiziert, die darauf hin keine Schmerzen mehr hatte. 1951 wurde Kortison zum ersten Mal synthetisch hergestellt.
Wie wirkt Cortison?
Cortison hat die chemische Struktur eines Steroids und kann aufgrund dessen über den Glukokortikoid-Rezeptor leicht in das Zellinnere eindringen. Im Zytoplasma verbindet sich Cortison mit einem oder zwei Glucocorticoid-Rezeptoren (GC-Rezeptoren) oder anderen Rezeptoren. Jede Zelle im menschlichen Körper verfügt über bis zu 10.000 Rezeptoren, die mit Cortison interagieren können.
Anschließend wandert die Verbindung (Kortison und Rezeptor) zum Zellkern und beeinflusst dort bis zu 100 verschiedene Gene. Der GC-Rezeptor wird daher auch als ein Nukleär-Rezeptor bezeichnet. Auf diese Weise unterdrückt es zahlreiche Prozesse, die bei einer Immunreaktion wichtig sind, zum Beispiel dämpft es die Bildung von Antikörpern (1) und entzündungsfördernden Zytokinen (2). Außerdem aktiviert es das sogenannte GILZ Protein (3-4) (Glucocorticoid induced Leucin Zipper). Es hemmt Entzündungen, indem es Signalwege entzündungsfördernder Botenstoffe blockiert. Auf ähnliche Weise agiert übrigens auch Kurkuma (5) im menschlichen Körper – eine gelbe Wurzel, die zu Pulver verrieben als Gewürz verwendet wird.
Was bewirkt Cortison?
Durch seine vielfältige Wirkungsweise direkt im Zellkern entfaltet Cortison zahlreiche Effekte im Körper. Im Prinzip wirkt Cortison im Körper wie das Hormon Cortisol, nur etwas weniger stark, dafür langanhaltender. Es ist als Stresshormon bekannt, weil es bei kurzfristigem und chronischem Stress, (6) bedingt durch häufige Flucht-oder-Kampf-Reaktionen, eine wichtige Rolle spielt (7).
Cortisol bereitet den Körper, unter anderem, auf Höchstleistung vor: Dazu unterdrückt es alle unnötigen Reflexe und Prozesse, die nicht unmittelbar dem Überleben dienen. Dazu gehört die Immunreaktion. Darüber hinaus beeinflusst es den Stoffwechsel auf vielfache Weise. Zum Beispiel sorgt Cortisol auf natürliche Weise am Morgen dafür, dass wir aufwachen. Deshalb ist die Konzentration morgens im Blut am höchsten, während der Körper um Mitternacht herum kaum Cortisol herstellt.
Alleskönner für das Immunsystem?
Für moderne Mediziner ist Kortison eine Art Alleskönner, wenn es um Reaktionen des Immunsystems geht. Sie setzen es zur Immunsuppression bei Autoimmunerkrankungen aller Art ein, um Entzündungen zu hemmen, zum Beispiel bei Colitis ulcerosa und anderen Morbus Crohn, bei autoimmunen Hauterkrankungen wie der Schuppenflechte, bei multipler Sklerose und rheumatoider Arthritis. Aber auch bei nicht-autoimmunen Gelenkserkrankungen wie Arthritis.
[ads type=“banner“]
Weil es Entzündungen senkt, wirkt Cortison ebenfalls gut gegen die damit verbundenen Schmerzen, zum Beispiel bei allen Arten von Gelenkbeschwerden. Auch allergische Reaktionen aller Art lassen sich mit Cortison gut in den Griff bekommen. Organtransplantationen wären ohne Cortison und andere Glukokortikoide sowie Immunsuppressiva nicht möglich, da es Abstoßungsreaktionen des Immunsystems unterdrückt. Darüber hinaus wirkt sich Cortison günstig bei bestimmten Krebsmedikamenten aus, die Brechreiz auslösen.
Die Wirkungen von Cortison in Kürze:
- Unterdrückt Reaktionen des Immunsystems (immunsuppressiv)
- Hemmt Entzündungen (antiinflammatorisch)
- Verlangsamt Zellteilung (zytostatisch)
- Verhindert Erbrechen bei Krebsmitteln (antiemetisch)
Bei folgenden häufigen Autoimmunerkrankungen wird Kortison regelmäßig eingesetzt:
- multiple Sklerose
- Morbus Crohn
- Colitis ulcerosa
- Rheumatoide Arthritis
- Sklerodermie
- Schuppenflechte
- kreisrunder Haarausfall
- Antiphospholipid-Syndrom
Cortison wird bei Autoimmunerkrankungen in der Regel in Tablettenform verschrieben, damit es im gesamten Körper wirken kann. Sie bekommen jedoch auch Cortison-haltige Salben bei Hautkrankheiten sowie Spritzen und Sprays mit Cortison.
Wie schnell wirkt Cortison?
Die Geschwindigkeit der Wirkung hängt von dem vorhandenen Cortisol im Körper ab, sowie von der Dosierung. Die normale Ausschüttung von Cortisol von der Nebennierenrinde beträgt zwischen 20 und 30 mg am Tag. Bei Stress (8) kann sich diese Menge stark erhöhen, bis zu 300 mg täglich.
Wenn Sie Cortison als Medikament einnehmen, unterdrückt der Körper diesen Regelkreis. Die Arznei kann ihre Wirkung jedoch erst entfalten, wenn sie das körpereigene Hormon in den Zellen ersetzt. Cortison-Medikamente wirken manchmal nach wenigen Minuten, bis zu einigen Stunden. Es kann aber auch mehrere Tage dauern, bis die wohltuenden Effekte spürbar werden.
Schocktherapie mit hohen Dosen
Bei Notfällen verabreichen Ärzte Cortison deshalb sehr hoch dosiert (9). Dabei blockieren sie zudem die Freisetzung von Histaminen. Das ist wichtig, wenn geschwollenes Gewebe den Patienten zu ersticken droht oder wenn ein Schockzustand das Leben in Gefahr bringt.
Spüren Sie nach rund einer Woche immer noch keine Wirkung, empfiehlt sich eine erneute Arzt-Konsultation. Es ist außerdem ratsam, eine weitere Expertenmeinung einzuholen. Vielleicht wirkt das Cortison bei Ihnen nicht, weil der Arzt eine falsche Diagnose gestellt hat, oder ein Wechsel auf ein anderes Präparat ist angebracht.
Ausschleichen der Therapie
Da Cortison die normale Bildung von Cortisol im Körper beeinträchtigt, sollte das Medikament nicht abrupt abgesetzt werden. Der Körper braucht einige Zeit, um sich auf die veränderte Situation einzustellen. Deshalb ist das sogenannte Ausschleichen der Therapie angebracht. Das bedeutet, die Dosierung wird nach und nach reduziert.
Dosierung von Cortison
Die richtige Dosierung von Cortison ist das A und O, um unerwünschte Nebenwirkungen zu verhindern. Berliner Mediziner von der Rheuma-Abteilung der Charité in Berlin haben deshalb im Jahr 2002 Richtlinien (10) herausgegeben. Demnach gelten weniger als 7,5 mg am Tag als niedrige Dosis, zwischen 7,5 und 30 mg täglich als mittlere Dosis und bis zu 100 mg als hohe Dosierung. Eine sehr hohe Dosierung beträgt über 100 mg täglich.
Darüber hinaus gelten neben dem Grundsatz – so wenig wie möglich, so viel wie nötig – folgende Grundregeln:
- Zu Beginn der Therapie sollte die Dosierung höher sein, um schnell zu wirken.
- Anschließend sollte die Dosis langsam verringert werden, um ein Aufflammen der Entzündung zu vermeiden.
- Bei langfristiger Einnahme sollte eine sogenannte Low-Dose-Therapy angestrebt werden, die sich beispielsweise bei rheumatoider Arthritis (11) bewährt haben.
- Beim Beenden einer langfristigen Therapie kann ein Bluttest ermitteln, ob die körpereigene Cortisol-Produktion wieder normalisiert ist.
Wichtig: Sie sollten nie ein Cortisonpräparat eigenmächtig absetzen, da der plötzliche Entzug gefährliche Konsequenzen haben kann.
Gefährliche Entzugserscheinungen
Was passiert, wenn man Cortison zu schnell absetzt? In diesem Fall leidet der Körper unter einem akuten Mangel an Cortisol. Das kann sich durch vielfältige Entzugserscheinungen bemerkbar machen, unter anderem Durchfall, schlechteres Sehvermögen, Ausschlag, starke Schmerzen und Wiederaufflammen von Entzündungen.
Manche Ärzte sind der Ansicht, dass bei einer Dosierung von bis zu 5 mg am Tag die positive Wirkung von Cortison mögliche Nebenwirkungen übertrifft. Schwieriger wird es bei Patienten mit mittleren und hohen Dosierungen. In diesen Fällen können schwerwiegende Nebenwirkungen den Nutzen übertreffen.
Cortison Einnahme
Cortison sollten Sie so früh wie möglich einnehmen, da die Nebennierenrinde das Hormon zum größten Teil vor 7 Uhr morgens ausschüttet. Nur bei hohen Dosen wird die Menge aufgeteilt. In diesem Fall sind zwei Drittel der Dosis am Morgen und ein Drittel am Mittag empfehlenswert. Darüber hinaus gibt es die sogenannte alternierende Therapie. Dabei nehmen Sie an jedem zweiten Tag die doppelte Tagesmenge. Das hat den Vorteil, dass die Nebenniere etwas stimuliert wird.
Bei der Verschreibung in schweren Krankheitsfällen orientieren sich Ärzte an der sogenannten Äquivalenzdosis. Das ist die Menge, mit der man das gefürchtete Cushing Syndrom gerade noch vermeidet.
Hier ist eine Übersicht über die Äquivalenzdosis gängiger Glukokortikoide:
- Kortisol (Hydrokortison): 30 mg pro Tag
- Kortison (Kortisonacetat): 40 mg pro Tag
- Prednison: 7,5 mg pro Tag
- Prednisolon: 7,5 mg pro Tag
- Methylprednisolon: 6 mg pro Tag
- Triamcinolon: 6 mg pro Tag
- Budenosid: 3 mg pro Tag
- Dexamethason: 1 mg pro Tag
Nebenwirkungen von Cortison
Bei akuten Erkrankungen und Cortisongaben in Notfällen stellen sich in der Regel keine Nebenwirkungen ein. Bei langfristiger Einnahme von mehr als 4 Wochen kann es jedoch zum Cushing-Syndrom und weiteren Nebenwirkungen kommen.
Weil Cortison in allen Zellen auf vielfältige Art und Weise wirkt und tief in den Hormonhaushalt eingreift, sind auch die unerwünschten Nebenwirkungen breit gefächert. Wie beschrieben, bereitet Cortisol den Körper unter anderem auf Höchstleistungen in Stress-Situationen vor. Dafür erhöht Cortisol – und auch synthetische Glukokortikoide – die Bildung von Glukose in der Leber (Glukoneogenese).
Gleichzeitig hemmt es die Zellen daran, Glukose zu verarbeiten. Im Ernstfall steht so viel Energie in der Blutbahn zur Verfügung. Das führt jedoch zu einem Anstieg des Blutzuckerspiegels und Beschwerden, die Diabetes ähneln. Deshalb spricht man von einer sogenannten Steroid-Diabetes (12).
Vorsicht: Osteoporose als Nebenwirkung
Eine weitere gefährliche Nebenwirkung betrifft die Kalziumaufnahme. Cortison senkt den Kalziumgehalt im Blut. Dafür hindert es Darm und Niere daran, Kalzium aufzunehmen. Die Nebenschilddrüse reagiert auf den Kalziummangel mit der Ausschüttung des Parathormons. Das führt dazu, dass der Körper Kalzium aus den Knochen herauslöst. Außerdem aktiviert Kortison die Zellen, welche Knochen aktiv abbauen (Osteoklasten), um daraus Kalzium freizusetzen.
Cortisonpräparate sind die häufigste Ursache für Osteoporose bei Menschen unter 50 Jahren (13). Experten schätzen, dass etwa die Hälfte aller Menschen, die langfristig Cortison einnehmen, an Osteoporose leiden. Diese Nebenwirkung kann nicht rückgängig gemacht werden.
Gefürchtetes Cushing Syndrom
Das sogenannte Cushing Syndrom vereint alle Nebenwirkungen, die auf chronisch erhöhte Cortisol-Werte im Blut zurückzuführen sind. (14-15). Der US-amerikanische Chirurg Dr. Cushing hat dieses Syndrom 1910 zum ersten Mal beschrieben. Am bekanntesten, wenn auch nicht so gefährlich wie Osteoporose und Diabetes, sind typische Veränderungen der Körperform. Besonders sticht dabei das von Cortison verursachte Vollmondgesicht hervor: Die Gesichtsform rundet sich und die Wangen leuchten rot. Fettansammlungen zwischen den Schultern bilden einen ‚Büffelnacken’. Der Bauch schwillt auf, während Arme und Beine schlank bleiben – es kommt zu einer Körperform, die auch als skinny fat bezeichnet wird.
Weitere Symptome bei Morbus Cushing:
- Der Blutdruck ist durch Cortison ebenso erhöht wie der Cholesterinspiegel.
- Muskeln bilden sich zurück, da Kortison katabol wirkt.
- Die Haut erhält einen pergamentartigen Charakter.
- Rote Dehnungsstreifen können am Bauch auftreten.
- Weil das Immunsystem starkt geschwächt ist, leiden Patienten häufig an Infekten, etwa Erkältungen.
- Auch die Wundheilung ist gestört. Hautunreinheiten und Furunkel treten häufig auf.
Weitere Nebenwirkungen – Depressionen und Wachstumsprobleme
- Darüber hinaus kann es zu Depressionen und sexuellen Störungen kommen
- Die Körperbehaarung von Frauen verstärkt sich an für Männer typischen Stellen
- Der normale Zyklus ist gestört
- Männer entwickeln oft Erektionsstörungen
- Bei Kindern ist das Wachstum verzögert, weil Cortison das Wachstumshormon hemmt
- Weitere Nebenwirkungen sind Probleme mit den Augen wie grüner und grauer Star sowie Magen- und Verdauungsprobleme
- Cortison greift die Schleimhäute an und hemmt Darmepithelzellen am Wachstum, sodass sich ein Leaky Gut Syndrom entwickeln kann
Mögliche Langzeitfolge: Nebennieren-Insuffizienz
Neben Osteoporose können irreversible Nebenwirkungen an den Nebennieren auftreten. Sie brauchen nach einer Therapie mit Cortison oft viel Zeit, bis sie wieder richtig funktionieren. Nebennieren-Insuffizienz ist nach dem Absetzen von Cortison relativ häufig. Eine Metastudie (16) von britischen Wissenschaftlern zeigte 2016, dass 15 Prozent aller Patienten noch nach drei Jahren an einer Insuffizienz der Nebennieren litten. Das bedeutet, Cortison hat ihren Hormonhaushalt nachhaltig verändert.
Nebenwirkungen von Cortison-Salben
Bei Salben mit Cortison kommt es nicht zum Cushing Syndrom. Mögliche Nebenwirkungen (17) sind Pigmentstörungen der Haut und Hautunreinheiten durch entzündete Haarwurzeln. Außerdem kann sich die Haut verdünnen. Das führt zu roten Äderchen, die sich wie ein Spinnennetz über die Haut ausbreiten. Wenn die Dosierung und der Wirkstoff stimmen, können Nebenwirkungen meist vermieden werden.
Als schwache Glukokortikoide gelten Hydrocortison und Prednisolon. Diese Arten von Cortison eignen sich für die empfindliche Haut im Gesicht, an Innenseiten von Gelenken und Geschlechtsteilen. An Händen und Füßen und auf der behaarten Kopfhaut können wirksamere Mittel angewendet werden, zum Beispiel Prednicarbat und Betamethasonvalerat. Wenn Sie das Präparat auf feuchte Haut auftragen, wirkt es stärker als auf trockener Haut. Bedecken Sie die behandelte Stelle, erhöhen Sie die Aufnahme des Wirkstoffs um ein Vielfaches.
Nebenwirkungen vermeiden: Tipps zur Ernährung
Wenn Sie Cortison einnehmen, ist viel Bewegung empfehlenswert. Das beugt Muskelabbau, Osteoporose und Depressionen vor. Außerdem hilft es Betroffenen, auf eine ausgewogene Ernährung achten: Viel frisches Gemüse stärkt das Immunsystem. Mit Obst ist ebenso vorsichtig wie mit Zucker Vorsicht angeraten. Cortison erhöht den Blutzuckergehalt, sodass Sie diese Wirkung nicht noch zusätzlich verstärken sollten. Halten Sie bei Obst also Maß, und genießen regional und saisonal.
Achten Sie auf den glykämischen Index der Lebensmittel. Das gibt Ihnen an, wie stark sie den Blutzuckerspiegel beeinflussen. Hülsenfrüchte, stärkehaltiges Gemüse, mageres Fleisch und Fisch können viel dazu beitragen, dass Sie trotz Einnahme von Cortison nicht zunehmen. Salz sollte so viel wie möglich durch frische Kräuter ersetzt und verarbeitete Nahrungsmittel (auch Wurst, Käse und Brot) gemieden werden, da diese viel verstecktes Salz enthalten. Dies wirkt Wassereinlagerungen im Gewebe durch Cortison entgegen.
Wichtig ist auch, genügend zu trinken, rund 30 ml pro Kilogramm Körpergewicht täglich sind eine gute Faustregel. Auf Alkohol und Rauchen sollten Sie verzichten.
Wie lange bleibt Cortison im Körper?
Oder: Wie lange dauert es, bis Cortison aus dem Körper ist? Glücklicherweise verlässt Cortison den Körper relativ schnell, wenn die Einnahme nicht langfristig war. Bei einer Therapie, die weniger als 3 bis 4 Wochen dauert, ist der Wirkstoff nach spätestens 4 Wochen komplett abgebaut und ausgeschieden.
Häufige Fragen von Cortison-Patienten sind: „Wassereinlagerung bei Cortison, wie lange dauert das?“ Und: „Gewichtszunahme durch Cortison: Wie kann ich abnehmen?“ Die offizielle Ansicht ist, dass sich das durch Cortison verursachte Gewicht rasch nach dem Absetzen des Medikaments zurückbildet. Das ist leider jedoch nicht immer so. Viele Menschen verlieren zwar nach der Cortison-Behandlung rasch an Gewicht. Ein paar überflüssige Kilogramm bleiben dennoch oft hängen.
Anschließende Darmsanierung
Da Cortison den Magen-Darm-Trakt belastet, empfehlen wir nach einer längeren Cortison-Behandlung eine umfassende Darmsanierung. Das hilft dem Körper, sein Gleichgewicht wiederzufinden. Leiden Sie anschließend noch an Übergewicht, empfiehlt sich das Paleo-Autoimmunprotokoll. Viele Menschen nehmen mit dieser Ernährung auf natürliche Weise ab. Auch intermittierendes Fasten kann ein Weg sein, überflüssiges Gewicht zu verlieren.
Natürliches Cortison
Es gibt Nahrungsmittel, deren Einnahme die Wirkmechanismen von Cortison im Körper teilweise imitieren. Das könnte längerfristig einen geringeren Bedarf von Cortison bedeuten und dem Körper bei der natürlichen Regulation helfen.
Bitte ändern Sie nicht selbstständig etwas an Ihrer Medikamentation! Aber beachten Sie, dass es auch natürliche Möglichkeiten gibt, frei von Nebenwirkungen:
- Ingwer
- Weihrauch
- Kurkuma
- Reishi Extrakt
- Cordyceps Extrakt
- Süßholz
Zusammenfassend – Cortison: Fluch oder Segen?
Bei akuten Entzündungen und lebensbedrohlichen Zuständen kann Cortison wie ein Wundermittel helfen. Menschen mit Autoimmunerkrankungen sollten aber vorsichtig bei der langfristigen Einnahme von Cortisonpräparaten (Glukokortikoide) sein. Sie unterdrücken das Immunsystem und bringen den gesamten Hormonhaushalt durcheinander. Osteoporose, Nebennieren-Insuffizienz, Diabetes, Bluthochdruck, Depressionen und Cushing Syndrom sind mögliche Nebenwirkungen, die positive Effekte schnell verdrängen können.
Sprechen Sie deshalb Ihren Arzt auf mögliche Alternativen an, bevor Sie einer ständigen Einnahme von Cortison zustimmen. Es ist nicht das einzige Mittel, das Entzündungen wirksam bekämpft. Curcumin, der Wirkstoff von Kurkuma, sowie Weihrauchextrakt können Entzündungen ebenfalls behandeln.
Welche Erfahrungen haben Sie mit Cortison gemacht? Wir würden uns über einen Kommentar sehr freuen.
[su_posts template=“templates/list-loop.php“ posts_per_page=“5″ tax_term=“290″ order=“desc“ orderby=“none“]
[su_spoiler title=“Quellenverzeichnis“]
(1) Jonathan D. Ashwell, Frank W. M. Lu, and Melanie S. Vacchio.
Glucocorticoids in T Cell Development and Function. Annual Review of Immunology 2000 18:1, 309-345 (https://www.annualreviews.org/doi/pdf/10.1146/annurev.immunol.18.1.309)
(2) Brattsand R, Linden M. Cytokine modulation by glucocorticoids: mechanisms and actions in cellular studies. Aliment Pharmacol Ther. 1996;10 Suppl 2:81-90; discussion 91-2. Review. PubMed PMID: 8899106. (https://www.ncbi.nlm.nih.gov/pubmed/8899106)
(3) Risch,RT, Hirschfelder,K, Hoppstädter,J, Diesel,B, Huwer,H, Kiemer,AK. Der anti-inflammatorische Mediator GILZ ist ein negativer Regulator der TLR2 Expression im Gefäß. Pneumologie 2011; 65 – A48. DOI: 10.1055/s-0031-1296139 (https://www.thieme-connect.com/products/ejournals/abstract/10.1055/s-0031-1296139)
(4) Coutinho, A. E., & Chapman, K. E. (2011). The anti-inflammatory and immunosuppressive effects of glucocorticoids, recent developments and mechanistic insights. Molecular and cellular endocrinology, 335(1), 2-13. (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3047790/)
(5) Hoppstädter, J., Hachenthal, N., Valbuena-Perez, J. V., Lampe, S., Astanina, K., Kunze, M. M., Bruscoli, S., Riccardi, C., Schmid, T., Diesel, B., … Kiemer, A. K. (2016). Induction of Glucocorticoid-induced Leucine Zipper (GILZ) Contributes to Anti-inflammatory Effects of the Natural Product Curcumin in Macrophages. The Journal of biological chemistry, 291(44), 22949-22960. (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5087716/)
(6) González-Cabrera J, Fernández-Prada M, Iribar-Ibabe C, Peinado JM. Acute and chronic stress increase salivary cortisol: a study in the real-life setting of a national examination undertaken by medical graduates. Stress. 2014 Mar;17(2):149-56. doi: 10.3109/10253890.2013.876405. Epub 2014 Jan 13. PubMed PMID: 24351081. (https://www.ncbi.nlm.nih.gov/pubmed/24351081)
(7) Hannibal, K. E., & Bishop, M. D. (2014). Chronic stress, cortisol dysfunction, and pain: a psychoneuroendocrine rationale for stress management in pain rehabilitation. Physical therapy, 94(12), 1816-25. (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4263906/)
(8) Bozovic D, Racic M, Ivkovic N. Salivary cortisol levels as a biological marker of stress reaction. Med Arch. 2013;67(5):374-7. PubMed PMID: 24601177. (https://www.ncbi.nlm.nih.gov/pubmed/24601177)
(9) Gensler L. S. (2013). Glucocorticoids: complications to anticipate and prevent. The Neurohospitalist, 3(2), 92-7. (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3726115/)
(10) https://pdfs.semanticscholar.org/cdc6/5d273acd960a3ab485d986df44277203ec60.pdf
(11) Kavanaugh, A., & Wells, A. F. (2014). Benefits and risks of low-dose glucocorticoid treatment in the patient with rheumatoid arthritis. Rheumatology (Oxford, England), 53(10), 1742-51. (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4165844/)
(12) Suh, S., & Park, M. K. (2017). Glucocorticoid-Induced Diabetes Mellitus: An Important but Overlooked Problem. Endocrinology and metabolism (Seoul, Korea), 32(2), 180-189. (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5503862/)
(13) Briot, K., & Roux, C. (2015). Glucocorticoid-induced osteoporosis. RMD open, 1(1), e000014. doi:10.1136/rmdopen-2014-000014 (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4613168/)
(14) Sharma, S. T., & Nieman, L. K. (2011). Cushing’s syndrome: all variants, detection, and treatment. Endocrinology and metabolism clinics of North America, 40(2), 379-91, viii-ix. (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3095520/)
(15) Lamberts SW. Glucocorticoid receptors and Cushing’s disease. Mol Cell Endocrinol. 2002 Nov 29;197(1-2):69-72. Review. PubMed PMID: 12431798. (https://www.ncbi.nlm.nih.gov/pubmed/12431798)
(16) Joseph, R. M., Hunter, A. L., Ray, D. W., & Dixon, W. G. (2016). Systemic glucocorticoid therapy and adrenal insufficiency in adults: A systematic review. Seminars in arthritis and rheumatism, 46(1), 133-41. (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4987145/)
(17) Coondoo, A., Phiske, M., Verma, S., & Lahiri, K. (2014). Side-effects of topical steroids: A long overdue revisit. Indian dermatology online journal, 5(4), 416-25. (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4228634/)
[/su_spoiler]