Zuletzt aktualisiert am 19. März 2020 um 21:01
Nur wenige Autoimmunerkrankungen werden so unterschätzt wie das Antiphospholipid-Syndrom. Es ist nur bei den wenigsten Patienten und Ärzten präsent, jedoch eine der häufigsten Autoimmunerkrankungen. Bis zu vier Millionen Menschen sind alleine in Deutschland betroffen. Erfahren Sie heute mehr über das Antiphospholipid-Syndrom! Was ist es, welche Ursachen stecken dahinter, welche Symptome zeigen sich und wie kann es diagnostiziert und behandelt werden.
[su_box title=“Antiphospholipid-Syndrom – Kurze Zusammenfassung“]
- Das Antiphospholipid-Syndrom ist eine systemische Autoimmunerkrankung.
- Das Immunsystem wird fehlgeleitet und greift phospholipid-transportierende Proteine an. Es kommt zu einer verfrühten Blutgerinnung.
- APS ist eine bedeutende Ursache für kardiovaskuläre Komplikationen (Blutgerinnsel, Herzinfarkt, Schlaganfall).
- Bis zu 95 % der Fälle bleiben undiagnostiziert, bis zu vier Millionen Menschen sind in Deutschland betroffen.
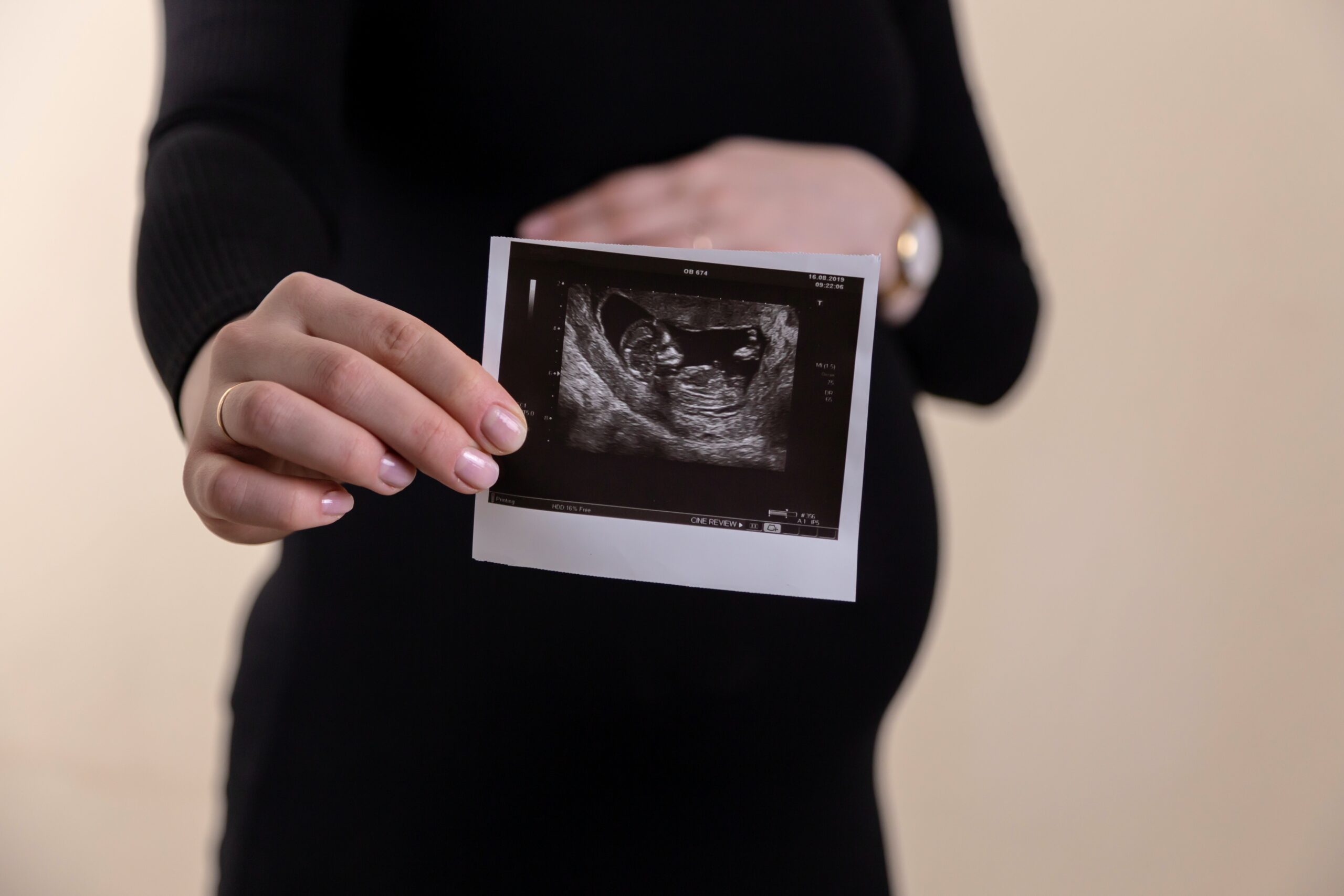
- APS ist eine wichtige Ursache für Fehlgeburten und akute Herz-Kreislauf-Erkrankungen.
- Die Standardbehandlung umfasst Immunsuppressiva und Gerinnungshemmer, um das Risiko für Komplikationen zu minimieren.
- Gesunde Lebensführung nimmt eine wichtige Rolle bei der Behandlung ein, da so Ursachen der Erkrankung beseitigt werden.
[/su_box]
Was ist eine Autoimmunerkrankung?
Das Antiphospholipid-Syndrom ist eine Autoimmunerkrankung. Dabei greift das Immunsystem über Autoantikörper körpereigene Zellen an und beschädigen diese.
Binden Autoantikörper an körpereigene Proteine oder Zellen, werden Immunzellen angelockt und beginnen mit dem Autoimmunprozess gegen das betroffene Gewebe. Je nachdem, welches Gewebe attackiert und zerstört wird, kommt es zu unterschiedlichen Autoimmunerkrankungen.
Aktuell gibt es über 140 bekannte Autoimmunerkrankungen, wobei es wahrscheinlich noch mehr sind. Die bekanntesten sind Hashimoto Thyreoiditis, Diabetes Typ 1, Multiple Sklerose, rheumatoide Arthritis, Lupus Erythematodes, Neurodermitis, Psoriasis, Morbus Crohn, Zöliakie, Colitis Ulcerosa. Einen genaueren Überblick über Autoimmunerkrankungen finden Sie in diesem Beitrag Was sind Autoimmunerkrankungen?.
Was ist das Antiphospholipid-Syndrom?
Das Antiphospholipid-Syndrom ist eine unsymptomatische Autoimmunerkrankung. Es gehört zu den Rheuma-Erkrankungen (Kollagenosen), den Autoimmunerkrankungen der Bindegewebe, zu denen auch Rheumatoide Arthritis, Lupus Erythematodes und das Sjögren Syndrom gehören.
Konkret bildet das Immunsystem beim Antiphospholipid-Syndrom Antikörper gegen Proteine, die Phospholipide binden22,29.
Es kommt nicht, wie vermutet, zur Bildung von Autoantikörpern gegen die Phospholipide selbst, sondern gegen die Proteine, die sie binden oder transportieren.
Was sind Phospholipide?
Phospholipide sind kleine Moleküle, die in jeder Zelle des Körpers vorkommen. Zellen sind von einer Fetthülle umgeben, den Zellmembranen. Phospholipide bilden diese Zellmembranen und grenzen die Zelle vom umliegenden Plasma ab. Phospholipide bestehen aus einem wasserlöslichen Kopf (mit Phosphorgruppe) und einem fettlöslichen Schwanz, eine oder mehrere Fettsäuren. So sind Phospholipide ähnlich wie Seife in Wasser und in Fett löslich und damit die ideale Membran für Zellen.
Relevanz
Das Antiphospholipid-Syndrom ist deswegen so dramatisch, weil Phospholipide überall im Körper vorkommen und es überall zu Komplikationen kommen kann.
Das Antiphospholipid-Syndrom betrifft bis zu 5 % der Bevölkerung in Deutschland – bei zwei bis fünf Prozent aller Menschen lassen sich für das Antiphospholipid-Syndrom charakteristische Antikörper nachweisen, 80 % davon sind Frauen.
Zwar tritt die Erkrankung nicht bei allen Betroffenen merklich auf, jedoch ist bei den meisten damit zu rechnen. Es kann jederzeit zu Thrombosen und Blutgerinnseln kommen.
Das Antiphospholipid-Syndrom (APS) ist eine der häufigsten Autoimmunerkrankungen (mit Schuppenflechte und Hashimoto), jedoch relativ unbekannt. Das soll sich jetzt ändern! Denn hinter vielen Thrombosen, Schlaganfällen und Fehlgeburten versteckt sich in Wahrheit das APS.
Was passiert beim APS?
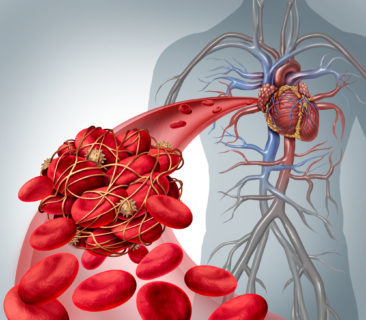
Die Autoantikörper binden phospholipid-haltige Proteine der Gerinnungskaskade. Die Gerinnungskaskade ist ein biochemischer Signalweg, der gestartet wird, wenn im Körper eine Verletzung auftritt und die Blutung gestoppt werden muss. Es kommt zu einer Verklumpung des Blutes, um die Wunde zu schließen.
Durch die Bindung der Autoantikörper kommt es jedoch unabhängig von Wunden zu Blutgerinnseln im Körper, zu sogenannten Thrombosen. Die Autoantikörper aktivieren die Thrombozyten (Blutplättchen) auch ohne Gerinnungskaskade. Genau das ist das Gefährliche am Antiphospholipid-Syndrom.
Es ist theoretisch jederzeit mit Thrombosen, Blutgerinnseln und Schlaganfällen zu rechnen.
Andere Bezeichnungen für das Antiphospholipid-Syndrom sind „Hughes Disease“, benannt nach dem Entdecker der Krankheit 1986, „Cardiolipin-Antikörper-Syndrom“ und „Anti-Phospholipid-Antikörper-Syndrom“.
Antiphospholipid-Syndrom Definition
Diese Autoimmunerkrankung definiert sich darüber, dass Thrombosen, Fehlgeburten und Anti-Phospholipid-Antikörper zusammenkommen. Da steckt drin, dass es um Blutgerinnsel geht, dass die meisten betroffenen Frauen sind und die Blutgerinnsel auch zu Schwangerschafts-Komplikationen führen können.
Und, dass es eine Autoimmunerkrankung ist, da Autoantikörper nachgewiesen werden können.
Welche Antikörper werden gebildet?
Konkret werden in den meisten Fällen Antikörper gegen Cardiolipin, Prothrombin (Faktor II bei der Blutgerinnung, in der Leber gebildet) und ß2-Glycoprotein-I gebildet. Diese Proteine drehen sich alle um die Gerinnungskaskade, daher ist auch das Risiko für Blutgerinnsel, Thrombosen und Schlaganfälle erhöht.
Es ist bekannt, dass das APS in verschiedenen Formen auftauchen kann.
Antiphospholipid-Syndrom Formen
Das Antiphospholipid-Syndrom tritt in verschiedenen Formen auf, die hier kurz unterschieden werden sollen.
- Das primäre Antiphospholipid-Syndrom ist ein unabhängiges, eigenständiges Symptom und Krankheit.
- Das sekundäre Antiphospholipid-Syndrom ist immer eine Begleiterscheinung einer anderen Erkrankung, meist einer Autoimmunerkrankungen:
So kommt es bei den folgenden Autoimmunerkrankungen mit genannter prozentualer Wahrscheinlichkeit auch zum Aufkommen des Antiphospholipid-Syndroms.
- Chronische Polyarthritis 50%
- Psoriasis-Arthritis 30 %
- Rheumatoide Arthritis
- Polymyalgia Rheumatica 30 %
- Lupus Erythematodes 30-40 %
- Sklerodermie 30 %
- Behcet-Syndrom 30 %
- Autoimmunthrombopenie
- Sjögren-Syndrom
Das Antiphospholipid-Syndrom tritt zudem bei acht bis 14 Prozent aller neuerkrankten Venen-Thrombosen auf.
Erkrankungsfälle des APS unterscheiden sich, wie stark die Symptome auftreten und wie Betroffene in ihrer Lebensführung beeinträchtigt sind:
Das asymptomatische Antiphospholipid-Syndrom
Dies ist die häufigste Form, bei der Betroffene nichts von der Erkrankung merken. Es kommt zu Blutgerinnseln im Körper, die meist nicht bemerkt werden. Aber die Erkrankung ist da und ein Risiko besteht. Das ist der Grund, warum die meisten Betroffenen nichts von ihrer Erkrankung wissen und die Dunkelziffer bei APS so hoch ist.
Das symptomatische Antiphospholipid-Syndrom
Antikörper sind nachweisbar, es ist bereits zu Thrombosen oder Fehlgeburten gekommen. Die Krankheit macht sich deutlich bemerkbar.
Das symptomatische Antiphospholipid-Syndrom ist ein häufiger Fall, Symptome treten dabei deutlich zutage. Es kommt zu Thrombosen und Blutgerinnseln, jedoch nicht so häufig wie beim katastrophalen Fall.
Das katastrophale Antiphospholipid-Syndrom
Dieser Fall tritt nach akuten Ereignissen wie einer Operation oder einem Unfall auf8. Es kommt zu mehreren Thrombosen an verschiedenen Stellen im Körper. Dieser Zustand ist akut lebensgefährlich und muss sofort behandelt werden.
Antiphospholipid-Syndrom Symptome
Wir haben geklärt, was das Antiphospholipid-Syndrom ist und was grob passiert. Es kommt zu Thrombosen und Blutgerinnseln, die sich auf verschiedene Weisen im Körper manifestieren können. Im Folgenden finden Sie eine Auflistung der Symptome, an denen Sie das Antiphospholipid-Syndrom erkennen können.
- Thrombosen: aufeinanderfolgende, unerklärliche Blutgerinnsel, zumeist in den Extremitäten (Beinen)
- Thrombozytopenie (Mangel an Blutplättchen), das wichtigste Symptom der Erkrankung
- Wiederholte Fehlgeburten und intrauteriner Fruchttod
- Unspezifische Autoimmun-Symptome wie häufiges Fieber, wiederkehrende Infektionen, Hitzewallungen, Muskelschmerzen, Gelenkschmerzen
- Durch die Thrombosegefahr erhöhtes Risiko für Lungenembolie, Herzinfarkt, Schlaganfall und Niereninfarkt
- Paradoxe Blutungen und Blutergüsse
- Hautblutungen
- Hautgeschwüre
- Mikroinfarkte im Gehirn, die zu Kopfschmerzen, Migräne, Epilepsie, Gleichgewichtsstörungen und Ischämie führen können
- Neurologische Probleme und Depressionen
- Konzentrationsmangel und vernebeltes Gehirn
Im Grunde sind alle diese Symptome auf mangelnde Durchblutung oder Blutgerinnsel zurückzuführen. Die Krankheit kann sich auf verschiedene Weisen zeigen. Das eine Symptom, das bei jedem Erkrankten feststellbar ist, ist der Mangel an Thrombozyten – Blutplättchen. Das wird als Thrombozytopenie bezeichnet.
Je mehr der genannten Symptome bei Ihnen oder einem Ihnen nahestehenden Menschen auftreten, desto höher die Wahrscheinlichkeit, dass APS vorliegen könnte. In dem Fall empfehlen wir, Symptome in einem Symptomtagebuch festzuhalten, zu notieren und zu beobachten. Je mehr sich die Anzeichen verdichten und je mehr Symptome sich zeigen, desto realer die Wahrscheinlichkeit.
In dem Fall empfehlen wir Ihnen, zeitnah einen Arzt aufzusuchen, um eine mögliche Diagnose abzuklären. Denn wenn Sie an dieser Erkrankung leiden, so gilt es, keine Zeit zu verlieren.
Antiphospholipid-Syndrom Diagnose und Leitlinien
Welcher Arzt?
Suchen Sie am besten einen Internisten, Rheumatheologen oder funktionellen Mediziner auf. Diese Ärzte verfügen üblicherweise über das notwendige Wissen und die Instrumente, um eine mögliche Diagnose stellen zu können. Ein Hausarzt kann helfen und Sie überweisen.
Ebenso ist es möglich, bei fachlicher Eignung, sich von einem Orthomolekular- oder Mitochondrialmediziner behandeln zu lassen, da diese Ärzte ebenso versiert mit der Ursachenbehandlung sind.
Wichtig ist, dass Sie sich auf den Arztbesuch vorbereiten:
- Haben Sie ein Symptomtagebuch?
- Wenn nicht, haben Sie einen guten Überblick über Ihre Symptome und Verdachtsfälle?
- Bestehen die Symptome schon länger, ist das Problem akut oder chronisch?
- Was wollen Sie vom Arzt wissen und was kann er Ihnen über die Krankheit sagen?
Ein Arzt hat in Deutschland im Durchschnitt nur sieben Minuten Zeit für einen Patienten. In diesen sieben Minuten sollten Sie ihm detailliert und punktgenau von Ihren Symptomen und Verdachtsfällen erzählen.

Diagnose Leitlinien
Der Mangel an Blutplättchen (Thrombozytopenie) ist ein wichtiges Kriterium, wird aber in der Regel nicht zur Diagnose herangezogen. Die Diagnose erfolgt hauptsächlich über Antikörper, da diese sehr spezifisch sind. Ansonsten wird die Diagnose nach den Kriterien des Expertengremiums des 2015 getagten „11th International Congress on Antiphospholipid-Syndrome-Antibodies“ gestellt18,30,45.
Die Diagnose „Antiphospholipid-Syndrom“ wird gestellt, wenn mindestens einer dieser klinischen Parameter und einer dieser Laborparameter vorliegen33,37,42:
Klinische Kriterien
- Vaskuläre Thrombosen ohne Erkennung von Entzündung an Gefäßwänden. Eine Vaskulitis würde eher für Lupus Erythematodes oder andere Kollagenosen sprechen.
- Schwangerschaftskomplikationen wie:
- Intrauteriner Fruchttod in der 10. Schwangerschaftswoche oder später
- Frühgeburt vor der 34. Schwangerschaftswoche durch Eklampsie (Schwangerschaftskrämpfe) oder Plazentainsuffizienz
- Mindestens drei spontane Abtreibungen im Mutterleib
Kommentar: Das Antiphospholipid-Syndrom ist ein häufiger Hintergrund hinter Fehl- oder Frühgeburten. Denn dann bildet der Körper Antikörper und Blutgerinnsel gegen den Fötus oder die Nabelschnur. Mit tödlichen Konsequenzen für das ungeborene Baby.
Laborkriterien
- Erhöhte Cardiolipin-Antikörper-Werte mit IgG oder IgM-Antikörpern. Messung zweimal im Abstand von 12 Wochen mit ähnlichem Titer. Die Messmethode muss über einen standardisierten ELISA-Test für ß2-Glycoprotein-I abhängige Cardiolipin-Antikörper geschehen.
- Erhöhte ß2-Glycoprotein-I-Antikörper, ELISA-Test
- Nachweis Lupus-Antikoagulanz nach Richtlinien der „International Society Of Thrombosis And Hematosis“. Was der Lupus-Antikoagulanz ist, wird gleich erklärt.
Bei Verdacht auf Antiphospholipid-Syndrom sollten alle Tests durchgeführt werden. Die Diagnose erfolgt, wenn mindestens ein klinischer Parameter und ein Laborparameter gleichzeitig auftreten.
Beim Nachweis Lupus Antikoagulanz kommt es zu einer Verzögerung der Gerinnungszeit, was ebenfalls spezifisch für das Antiphospholipid-Syndrom ist13.
Für diesen Nachweis gibt es auch den PTT (Kaolin-Clotting-Time)-Test, der ebenfalls eine veränderte Gerinnung nachweisen kann. Dieser Gerinnungstest ist ein wichtiges Kriterium bei der Diagnose.
Antikörper-negative Patienten
Seltener kommt es zu Fällen des Antiphospholipid-Syndroms, in denen beim Labortest keine Antikörper gegen ß2-Glycoprotein oder Cardiolipin-Proteine nachgewiesen werden können. Diese Patienten werden als antikörper-negativ bezeichnet.
Sollten Sie trotzdem vom Antiphospholipid-Syndrom betroffen sein, sind Antikörper gegen folgende Proteine oder Phospholipide nachweisbar:
- Annexin V36
- Prothrombin
- Phosphatidylserin
- Phosphatidylcholin
- Phosphatidsäure
- Phosphatidyl-Ethanolamin
[su_spoiler title=“Was ist das Lupus Antikoagulanz? „]
Das Lupus Antikoagulanz ist ein wichtiges Kriterium bei der Diagnose des Antiphospholipid-Syndroms. Hierbei handelt es sich um Phospholipid-Antikörper, besonders ß2-Glycoprotein- und Prothrombin-Antikörper, die die Gerinnungszeit erhöhen.
Was bedeutet das? Wenn eine Wunde im Körper auftritt, sollte diese zügig geschlossen werden. Daher ist eine kurze Gerinnungszeit wichtig für den Körper.
Hier ist es jedoch so, dass es durch Konkurrenz dieser Antikörper mit Proteinen, die diese Gerinnung vollziehen, zu einer Verlängerung der Gerinnungszeit kommt. Denn Antikörper und Gerinnungsproteine konkurrieren um dieselben negativen Ladungen auf den Phospholipiden.
Diese Verlängerung der Gerinnungszeit wird als Antikoagulanz bezeichnet. Bei Lupus Erythematodes wird dies auch oft beobachtet.
[/su_spoiler]
[su_spoiler title=“Was hat Cardiolipin zu bedeuten? „]
Cardiolipin-Antikörper sind neben ß2-Glycoprotein Antikörpern die wichtigsten Kriterien bei der Diagnose Antiphospholipid-Syndrom.
Cardiolipin hat den Namen, weil es erstmals aus Herzzellen isoliert wurde. Cardiolipin ist ein Phospholipid, das nur auf Mitochondrien und Bakterien vorkommt. Es wird vermutet, dass es zur Bildung von Cardiolipin-Antikörpern kommt, wenn vermehrt Cardiolipin im Blutserum vorliegt.
Wenn das der Fall ist, spricht das stark dafür, dass entweder eine bakterielle Infektion vorliegt, die mit den Antikörpern bekämpft werden soll, oder es kommt vermehrt zum Absterben von Mitochondrien32. Das Absterben von Mitochondrien hat ein Absterben der gesamten Zelle zur Folge, die Antikörper sollen dann eigentlich nur die abgestorbenen Zellbestandteile aus dem Blut filtern.
Es wird also vermutet, dass hinter dem Antiphospholipid-Syndrom in Wahrheit eine bakterielle Infektion oder eine Störung der Mitochondrien liegt, die sich in einer Autoimmunerkrankung zeigt.
Es gibt zwei Arten von Cardiolipin-Antikörpern:
- Antikörper mit direkter Bindung an Cardiolipin-Proteine, die für Autoimmunerkrankungen charakteristisch sind.
- Es gibt Antikörper, die nur in Anwesenheit von ß2-Glycoprotein-I an Cardiolipin binden. Diese indirekten Antikörper treten bei Infektionen auf. Konkret bei Malaria, Hepatitis A, Tuberkulose und dem Pfeifferschen Drüsenfieber.
Das waren jetzt viele Fachbegriffe. Sie waren wichtig, um den Sachverhalt zu erläutern. Cardiolipin-Antikörper sind und bleiben spezifische Marker für das Antiphospholipid-Syndrom und Lupus Erythematodes.
[/su_spoiler]
Antiphospholipid-Syndrom Lebenserwartung und Prognose
Das Antiphospholipid-Syndrom ist eine schwerwiegende Diagnose, die Betroffenen den Boden unter den Füßen wegziehen kann. Dennoch gibt es zahlreiche Möglichkeiten, wie sie ihren Gesundheitszustand langfristig verbessern können. Diese möchten wir ihnen hier vorstellen.
Warum das wichtig ist, erklären wir Ihnen jetzt. Wird nichts unternommen, wird es schnell gefährlich für den Körper:
- Das Antiphospholipid-Syndrom korreliert bei älteren Menschen mit körperlicher Unfähigkeit und Demenz.
- Nierenerkrankungen treten ebenfalls häufiger auf.
- In einer Studie von 201317 mit 1600 Betroffenen des Antiphospholipid-Syndroms hatten 40 % der Betroffenen mit Thrombosen, 20 % mit Schlaganfällen und 11 % mit Ischämie zu kämpfen.
- Die Sterberate über zehn Jahre beträgt zehn Prozent. Das bedeutet, zehn Prozent aller Betroffenen sterben innerhalb von zehn Jahren an verschiedensten Folgeerscheinungen, meistens Schlaganfall, Herzinfarkt und Blutgerinnseln.
- Je schlechter die Therapie und die Ernährung, desto schlechter die Aussichten. Damit ist das Antiphospholipid-Syndrom eine der Autoimmunerkrankungen mit der höchsten Mortalitätsrate.
- Bei 60 % aller Schlaganfälle sind Antikörper gegen Phosphatidylserin nachweisbar, bei 20 % Antikörper gegen ß2-Glycoprotein17.
Genau deswegen ist es nun so wichtig für Sie, zeitnah mit Therapie und Ernährungsumstellung zu beginnen. Die Symptome müssen unterdrückt, die Ursachen beseitigt werden. Dann haben Sie gute Aussichten.
Frauen mit APS im gebärfähigen Alter mit Kinderwunsch können ihre Chance auf Nachwuchs deutlichverbessern, indem Sie diese Ratschläge berücksichtigen.
Kommen wir im Folgenden zur Therapie und was Sie von ärztlicher Seite gegen das Antiphospholipid-Syndrom unternehmen können.
Antiphospholipid-Syndrom Behandlung
Die Therapieformen sind stark von der Form der Erkrankung abhängig.
Therapie asymptomatisches APS
Betroffene sind in ihrem Lebensalltag kaum eingeschränkt. Bei ihnen wird üblicherweise eine Thromboseprophylaxe durchgeführt, in Form von Aspirin oder Hydroxychloroquin, das auch bei anderen rheumatischen Erkrankungen wie Lupus Erythematodes und rheumatoider Arthritis angewandt wird.
Nach der ersten Thrombose (sollte es dazu kommen) werden die Medikamente stärker, dann wird auf Marcumar und Phenprocoumon zurückgegriffen.
Bei Schwangeren wird in der Regel niedrig dosiertes Aspirin21 oder Heparin gegeben6, nach ersten Thrombosen muss dieser Ansatz individueller gestaltet werden.
Therapie katastrophales APS
Dabei sind viele kleine Blutgerinnsel im Körper nachweisbar, besonders in den kleinen Blutgefäßen. Das katastrophale APS tritt zumeist nach einer Entbindung oder einer Operation auf. Multiple Thrombosen, Lungenembolien und Nierenversagen drohen. Hier muss sofort mit starken Gerinnungshemmern nachgeholfen werden: Hoch dosiertes Aspirin, Marcumar, Heparin und Warfarin.
Therapie symptomatisches APS
Hier ist eine Thrombose (oder mehrere) schon vorgekommen, Probleme in der Niere und in der Gehirndurchblutung können bestehen.
Es werden lebenslänglich Gerinnungshemmer wie Heparin und Warfarin eingenommen. Bei einer zu hohen Anzahl Antikörper im Blut ist auch eine Plasmapherese möglich.
Bei einer Plasmapherese wird das Blut ähnlich wie bei der Dialyse gefiltert und die Antikörper aus dem Blut gezogen. Außerdem wird auf Zytostatika wie Mycophenolat-Mofetil zurückgegriffen, um die Immunzellen, die für die Bildung von Autoantikörpern verantwortlich sind, am Wachstum zu hindern.
Seltener, bei starker Symptomatik, wird auf Methotrexat oder Sirolimus5 (mTOR-Inhibitor) zurückgegriffen. Klinische Studien mit Rituximab, einem Antikörper, der bei rheumatoide Arthritis eingesetzt wird, laufen gerade und sind sehr vielversprechend.
Bei einem starken Mangel an Blutplättchen (Thrombozytopenie) werden Glucocorticoide wie Cortison und Dexamethason, zudem Azathioprin, verschrieben.
Kommentar zur schulmedizinischen Therapie
Es ist wichtig, dass die Therapie gemäß der Symptomatik erfolgt. Zudem sollten Sie wissen, dass die schulmedizinische Therapie allein nur die Symptome – Blutgerinnung und die Produktion von Autoantikörpern – unterdrückt.
Diese Therapie ist überlebenswichtig und gewährt Ihnen wertvolle Zeit. Die schulmedizinische Therapie ist absolut notwendig, damit diese Zeit gewonnen werden kann. Sie sollte jedoch nicht lebenslänglich erfolgen, da sie nicht die Ursachen behandelt und somit nicht zu einer Heilung beitragen kann.
Zudem sind die Nebenwirkungen bei den angesprochenen Medikamenten stark. „Keine Wirkung ohne Nebenwirkung“, heißt es in der Medizin.
Während die schulmedizinische Therapie die Symptome unterdrückt und sich bei Ihnen erste Besserungen bemerkbar machen, sollten Sie umgehend die Ursachen angehen. Die Ursachen hinter der Erkrankung liegen tiefer als die Symptome.
Symptomunterdrückung gewährt Ihnen Zeit, um die Ursachen zu beseitigen und etwas an Ihrer Lage zu ändern. Diese Chance sollten Sie unbedingt nutzen. Dazu empfiehlt es sich, Ärzte/Therapeuten aufzusuchen, die Methoden der integrativen/funktionellen Medizin anwenden, welche die Ursachen einer Krankheit angehen.
Heilpraktiker, Naturheilkundler, Orthomolekular-, Mitochondrial- und funktionelle Mediziner eignen sich dafür, ebenso wie ganzheitlich arbeitende Schulmediziner.
Es stellt sich die Frage, wie das Antiphospholipid-Syndrom entsteht und wie es dazu kommt, dass Autoantikörper in hoher Zahl gebildet werden.
[su_spoiler title=“Wie entsteht das Antiphospholipid-Syndrom?“]
Der genaue Mechanismus, wie es zu dieser Erkrankung kommt, ist nicht bekannt. Es gibt Theorien, es gibt mögliche Ursachen. Aber wie bei den meisten Autoimmunerkrankungen ist auch hier der exakte Pathomechanismus noch ungeklärt.
Der Körper bildet beim Antiphospholipid-Syndrom Antikörper gegen Proteine, die Phospholipide binden. Es ist also naheliegend, dass entweder an diesen Proteinen oder an den Phospholipiden Schäden auftreten (zum Beispiel durch oxidativen Stress), weswegen der Körper den Komplex als körperfremd ansieht. Mehr dazu finden Sie im Abschnitt Ursachen.
Im Zentrum stehen konkret ß2-Glycoprotein-I14, dessen Funktion noch unbekannt ist, sowie Cardiolipin-bindende Proteine. Auch dazu finden Sie mehr Informationen im Abschnitt Ursachen.
Der vermutete Mechanismus, wie es zur Bildung und Bindung der Autoantikörper kommt16-17, ist der folgende:
- Phospholipide binden an phospholipid-bindende Proteine.
- Es kommt zu einer Veränderung der 3D-Struktur des Proteins.
- Durch die Änderung der 3D-Struktur können Antikörper – Autoantikörper – an dem Protein-Phospholipid-Komplex binden.
- Es kommt zu einem stabilen Gerüst aus Phospholipiden, Protein und Autoantikörper.
- Dieser Komplex bindet an spezielle Rezeptoren auf Zelloberflächen, unter anderem auf Thrombozyten (Blutplättchen) und Blutgefäß-Zellen. Durch diese Bindung kommt es zur Aktivierung der Blutgerinnung.
Dieses Vorgehen ist mittlerweile gut beschrieben, wobei das große Warum noch nicht geklärt ist.
Die Autoantikörper gegen Phospholipid-Proteine blockieren zudem Proteine, die die Blutgerinnung kontrollieren und verhindern, wie Annexin V, Protein S und Protein C.
Der beschriebene Mechanismus wird immer besser aufgeklärt. Das Warum nicht. Über das Warum können wir spekulieren und die Ursachen der Erkrankung geben uns bereits erste und gute Hinweise. Entzündungen scheinen wichtig zu sein1,4, die Forschung steckt hier jedoch noch in den Kinderschuhen.
[/su_spoiler]
Im Folgenden soll es um die Symptome gehen, wie sich das Antiphospholipid-Syndrom konkret äußern kann und wie Sie erkennen, ob Sie oder ein Ihnen nahestehender Mensch betroffen sein könnte.
Kommen wir zunächst noch zu den Ursachen, die hinter dem Antiphospholipid-Syndrom stecken könnten.

Antiphospholipid-Syndrom Ursachen
Es gibt Faktoren, die mittlerweile als die Ursachen hinter Autoimmunerkrankungen bekannt sind. Der Körper bindet Autoantikörper gegen körpereigene Strukturen, in diesem Fall Proteine mit Phospholipiden. Hier ist es jedoch so, dass kein Gewebe, sondern das Blut betroffen ist. Beziehungsweise Gerinnungsproteine im Blut, die Phospholipide transportieren.
Und es scheint so, dass aus zwei verschiedenen Gründen diese Autoantikörper verstärkt gebildet werden:
- Es ist möglich, dass die Antikörper als natürliche Reaktion auf Infektionen mit bestimmten Bakterien und Viren gebildet werden. Das kann man an Cardiolipin-Antikörpern, die nach Infektionen gebildet werden, erkennen. Diese Autoantikörper beim Antiphospholipid-Syndrom könnten demnach eine Schutzreaktion sein, um die Infektionen zu beseitigen. Dieser Schutzmechanismus ist hier jedoch aus der Bahn geraten und dauerhaft aktiviert.
- Der andere Gedankengang ist, dass es im Körper zu massivem oxidativen Stress7,12,19,24-27,35 kommt – also zu freien Radikalen, zu Entzündungen1,4, ein Mangel an Antioxidantien. Bei diesem oxidativen Stress kommt es im Körper zu einer Oxidation von Phospholipiden und LDL-Cholesterin9,26.
Zudem kommt es zur Schädigung von Proteinen. Wenn diese geschädigten Phospholipide an die Bindeproteine wie ß2-Glycoprotein oder Cardiolipin-Protein binden, erkennt das Immunsystem diese Komplexe nicht mehr als körpereigen an. Denn sie wurden durch den oxidativen Stress verändert.
Daher bildet das Immunsystem Autoantikörper. Ursache hinter diesem Prozess ist oxidativer Stress, also Entzündungen. Studien weisen immer mehr in diese Richtung.
Hinter diesen zwei zentralen Ursachen stecken Auslöser. Diese Auslöser möchten wir Ihnen im Folgenden vorstellen, damit Sie selbst überlegen können, was bei Ihnen ursächlich hinter der Autoimmunerkrankung sein könnte.
Genetik
Bei den meisten Autoimmunerkrankungen herrscht eine genetische Prädisposition vor, also eine genetische Veranlagung. Wie es beim Antiphospholipid-Syndrom ist, ist nicht bekannt, hier liegen noch keine Studien vor.
Der Erfahrung nach spielt die Genetik bei Autoimmunerkrankungen eher eine untergeordnete Rolle. Bei den meisten Autoimmunerkrankungen sind es etwa 20 %, die die Genetik zum Ausbruch der Krankheit beisteuert.
Infektionen
Über einen Mechanismus namens „molekulare Mimikry“ kommt es nach bakteriellen oder viralen Infektionen vermehrt zum Ausbruch von Autoimmunerkrankungen. Das liegt daran, dass Proteinstrukturen auf den Krankheitserregern denen körpereigener Proteine ähneln können.
Dann bildet das Immunsystem Antikörper, die Krankheitserreger, jedoch auch körpereigene Strukturen binden. Das Antiphospholipid-Syndrom ist mit Infektionen durch Haemophilus Influenza, Tetanus-Impfungen, EBV, CMV, HIV, Gonorrhoe, Syphilis, Mumps und Borreliose in Verbindung gebracht worden2.
Mitochondriopathie
Ursächlich hinter dem Antiphospholipid-Syndrom scheinen auch Schäden an Mitochondrien zu sein32. Mitochondrien sind die kleinen Energiekraftwerke in jeder einzelnen Zelle Ihres Körpers (mit Ausnahme von roten Blutkörperchen).
Nehmen Mitochondrien Schäden, können sie den Selbstmord der Zelle (Apoptose) auslösen. Bei Kollagenosen scheint es zu einem erhöhten Absterben von Mitochondrien zu kommen. Mitochondrien tun dies, wenn sie entweder zu viel oxidativen Stress erleiden oder ihnen bestimmte Nährstoffe fehlen. Aber gegen Mitochondriopathie kann man etwas unternehmen.
Oxidativer Stress
Natürlich, oxidativer Stress trägt zu Mitochondriopathien bei. Oxidativer Stress kann zwar eigenständig sein, ohne die Mitochondrien so derart zu belasten, dass sie den Zellselbstmord auslösen. Doch durch ungesunde Ernährung, Lebensführung, Stress und Leaky Gut (im Anschluss) kommt es zu einer Erhöhung des oxidativen Stresses im Körper, was APS auslösen kann7,12,19,24-27,35.
Leaky Gut
Leaky Gut Syndrom ist einer der zentralen Ursachen hinter Autoimmunerkrankungen. Der Darm hat eine gigantische Oberfläche von etwa 180 m², ist jedoch nur wenige tausendstel Millimeter dick. Eine einzige Zellschicht trennt das Innere des Darms mit seinen Giftstoffen und Krankheitserregern vom Körperinneren.
Treten aus verschiedenen Gründen, die Sie im Beitrag zu Leaky Gut Syndrom nachlesen können, Löcher in dieser Schicht auf und können nicht schnell genug geflickt werden, gelangen Krankheitserreger, Giftstoffe und unverdaute Proteine in den Körper, wo sie nichts verloren haben.
Auf verschiedenen Wegen führt Leaky Gut so zu Autoimmunerkrankungen10,48. Aber auch gegen Leaky Gut kann etwas unternommen werden.
Stress
Stress ist ebenfalls zentral bei Autoimmunerkrankungen44. Psychischer Stress bahnt sich seinen Weg in den Körper, manifestiert sich in körperlichen Beschwerden und begünstigt ebenfalls Autoimmunerkrankungen. Alles, was Sie über Stress wissen sollten und erfahren können, können Sie hier (Stress) nachlesen.
Nährstoffmangel
Fehlen dem Körper, dem Darm oder dem Immunsystem bestimmte Nährstoffe, treten Ungleichgewichte auf, die Autoimmunerkrankungen begünstigen können. Besonders Nährstoffe, die Immunzellen bei der Reifung benötigen, sind wichtig.
Fehlen diese Nährstoffe und entstehen unreife oder dysregulierte Immunzellen, erhöht sich die Wahrscheinlichkeit der Bildung von Anitkörpern.
Die bei Autoimmunerkrankungen am häufigsten im Kreuzfeuer stehenden Nährstoffe sind Cystein, Vitamin D und Vitamin E. Die Empfehlungen zu Ernährung, Nährstofftherapie und Lebensführung richtet sich daher auch gegen Nährstoffmängel.
Die genannten Ursachen stecken hinter vielen Autoimmunerkrankungen und stehen beim Antiphospholipid-Syndrom ganz besonders im Fokus. In den hinterlegten Beiträgen erfahren Sie, was Sie dagegen unternehmen können. Keine Behandlung ohne Ursachenbeseitigung, das ist zentral bei Autoimmunerkrankungen.
Kommen wir dir nun noch zu den Risikofaktoren, die APS nicht auslösen, aber deutlich verschlimmern können.
Antiphospholipid-Syndrom Risikofaktoren
Diesen Risikofaktoren ist gemein, dass sie das Syndrom verschlimmern können. Sie alle wirken prothrombisch, erhöhen also die Bildung von Blutgerinnseln.
Das muss verhindert werden. Medikamente wie Aspirin können das, die Vermeidung dieser Risikofaktoren hilft ebenfalls:
- Rauchen
- Flüssigkeitsmangel
- Bewegungsmangel
- Übergewicht28
- Kontrazeptiva (die Pille)
- Harter Kontaktsport wie Kampfsport oder American Football
- Bei gleichzeitiger Einnahme von Heparin und Warfarin: vitamin-K2-reiche Lebensmittel wie Grünkohl und Käse meiden
- Alkohol
- Arachidonsäure (rotes Fleisch) und pflanzliche Omega-6-Fettsäuren aus industriellem Speiseöl (Sonnenblumenöl, Rapsöl, Nussöle, siehe Paleo Autoimmunprotokoll)
Es ist wichtig, auf diese Risikofaktoren zu achten und sie zu beseitigen. Wenn die Risikofaktoren bestehen bleiben, erhöht sich für Sie die Gefahr, dass die Symptome noch mehr zunehmen und höhere Medikamenten-Dosierungen benötigt werden. Die Chance auf Besserung erhöht sich deutlich, wenn auch die Risikofaktoren beseitigt werden.
Wenn Sie es schaffen, diese Risikofaktoren zu meiden, erhöhen sie Ihre Chancen, Ihren Gesundheitszustand nachhaltig zu verbessern.

Antiphospholipid-Syndrom Ernährung und Lebensführung
Eine wichtige Grundlage unserer Gesundheit, die in unserer westlichen Gesellschaft bisher stark unterschätzt wird, stellt die Ernährung dar.
Spezielle Ernährungsformen konnten bei Autoimmunerkrankten eine starke Reduktion der Symptome bis hin zur vollständigen Remission erreichen. Zu diesen Ernährungsformen zählen das Autoimmunprotokoll und die Paleo-Ernährung. Mehr zu diesen und anderen Ernärungsformen erfahren sie in unserer Unterrubrik zum Thema Ernährung.
Wir sprechen nicht von Heilung bei Autoimmunerkrankungen, sondern von Remission. Heilung ist ein schwerer Begriff, der bei Autoimmunerkrankungen nur selten eintreten kann. Denn Heilung beinhaltet, dass das beschädigte Gewebe zu 100 % wiederhergestellt werden kann. Bei Autoimmunerkrankungen kann es zur irreversiblen Schädigung von Gewebe kommen.
Eine völlige Symptomfreiheit ist ein realistischeres Ziel als die vollständige Heilung. Die höchste Chance auf Remission haben Sie mit der Kombination aus Naturheilkunde (Ernährung und Lebensführung) und Schulmedizin (Therapie).
Im Folgenden werden Sie Auflistungen und Vorschläge für die Ernährung und Lebensführung erhalten. Dies sind Wege und Interventionen, die bereits einer Vielzahl von Autoimmunerkrankten geholfen haben und auch Ihnen helfen können. Im Grunde laufen sie neben der Nährstofftherapie auf eine Ernährungsform hinaus, die wir Ihnen hier vorstellen möchten.
Eine Ernährungsform, die speziell bei APS-Betroffenen für enorme Besserung sorgt. Eine, die viele Ursachen der Erkrankung zeitgleich angeht und die Therapie optimal ergänzt.
Diese Ernährung ist das Paleo Autoimmunprotokoll. Was ist das?
Das Paleo-Autoimmunprotokoll für APS-Betroffene
Die Paleo Ernährung ist eine Ernährungsform, die den Speiseplan unserer Vorfahren aus der Steinzeit imitiert. Warum das?
Dahinter verbirgt sich keine Steinzeit-Romantik, sondern in Wahrheit moderne Ernährungswissenschaft.
Denn mit der Paleo-Ernährung fallen ganz automatisch ungesunde Nahrungsmittel und Reizstoffe weg – Nahrungsmittel, die Entzündungen im Körper verursachen, das Immunsystem reizen, Nährstoffmängel auslösen und vieles mehr.
Stattdessen liegt der Fokus auf nährstoffreichen und unverarbeiteten Nahrungsmitteln. Jenen, die es schon in der Steinzeit gab (alles, was gejagt und gesammelt werden kann).
Der Fokus liegt auf: Obst, Gemüse, Fleisch, Fisch, Eier, Nüsse, Samen, Kräuter, Gewürze, Tee.
Gemieden werden ungesunde und nährstoffarme Nahrungsmittel, die erst seit Kurzem auf unserem Speiseplan stehen (und die in unserer heutigen, ungesunden Lebensweise den Großteil der Ernährung ausmachen).
Gemieden werden: Getreide, Zucker, chemische Zusatzstoffe, industrielle Speiseöle, Alkohol, Milchprodukte, Fast Food.
Paleo konzentriert sich ebenso auf die Lebensführung: Gesunder Schlaf, Zeit mit Freunden und Familie, Musik, Sport an der frischen Luft, viel Sonne, all das gehört zusammen. Darauf gehen wir noch ein.
Kommen wir nun aber zum Paleo Autoimmunprotokoll.
Was hat es mit dem Paleo Autoimmunprotokoll auf sich?
Wenn Sie einen größeren Überblick über die Paleo Ernährung haben möchten, lesen Sie dazu unseren Artikel zum Thema. Darin wird ausführlich besprochen, was die Paleo-Ernährung wirklich bedeutet, was die Wissenschaft dazu sagt und wie der Bezug zu Autoimmunerkrankungen ist.
Nun zum Autoimmunprotokoll:
Das Autoimmunprotokoll ist eine spezielle Anpassung der Paleo-Ernährung für Autoimmunerkrankte. Im Unterschied zur normalen Paleo-Ernährung wird hier besonders auf das Vermeiden von Allergenen und potenziellen Reizstoffen geachtet, die bei Autoimmunerkrankten für zusätzliche Entzündungen sorgen. Daher ist das Autoimmunprotokoll eine Ernährungsform, die Entzündungen jeder Art im Körper eliminieren soll und trotzdem ein Maximum an Nährstoffen liefert.
Konkret werden (ausgehend von der Paleo Ernährung) Nüsse und Samen, Kaffee, Kakao, Nachtschattengewächse, Gewürze auf Samenbasis und Eier gemieden. Eier sind zwar sehr nährstoffreich, jedoch reagieren mehr und mehr Menschen auf Eier allergisch. Da allergische Reaktionen und Entzündungen bei Autoimmunerkrankungen eine wichtige Rolle spielen und um jeden Preis reduziert werden müssen, sollten auch Eier gemieden werden.
Das Paleo-Autoimmunprotokoll hat sich bei APS-Betroffenen sehr bewährt und bedeutet für viele Betroffene ein deutliches Plus an Gesundheit und Lebensqualität. Warum? Weil sie nicht nur die Symptome zu unterdrücken hilft, sondern auch die Ursachen der Erkrankung mit angeht.
Welche Nahrungsmittel sind im Paleo-Autoimmunprotokoll für APS-Betroffene unbegrenzt erlaubt?
- Hühnerbrühe
- Geflügel aus artgerechter Tierhaltung
- Meeresfrüchte und Algen
- Fisch aus Wildfang, am besten fette Seefische (kein Thunfisch, Schwertfisch)
- Gemüse3 bunt und vielseitig (Blatt- und Salatgemüse, Knollen, Wurzeln, Zwiebeln)
- Speisepilze
- Milchsauer fermentiertes Gemüse40 wie Sauerkraut, Kimchi, Gurken
- Kaltgepresste Öle wie Kokosöl, Olivenöl und Leinöl
- Leinsamen und Chiasamen (im Autoimmunprotokoll nicht erlaubt, aber bei APS-Betroffenen mit guten Ergebnissen)
- Obst und Beeren in allen Formen und Farben
- Passierte Tomaten (im Autoimmunprotokoll nicht erlaubt, aber mit für APS-Betroffenen wichtigen Antioxidantien)
- Kräuter und Kräutertee: Teufelskralle, Weihrauch, CBD-Öl (5 % beziehungsweise 10 %), Brennnessel, Koriander, Pfefferminze, Kamille
- Grüntee
- Probiotische Kost40: Kombucha, fermentiertes Gemüse, Wasserkefir, Chutneys
- Ingwer, Knoblauch
- Honig, Ahornsirup
Sie sehen gleich, was im Zentrum dieser Ernährung steht: Obst, Gemüse, Fisch, Probiotika und Kräuter. Mehr Nährstoffe geht nicht! Ein gut sortierter Supermarkt mit großer Obst- und Gemüsetheke sowie Fischtheke ist dafür die beste Grundlage.
Sehen Sie sich in Ruhe dort um und nutzen Sie die zahlreichen verschiedenen Arten! Ergänzend dazu helfen Ihnen die Kochbücher im Quellenverzeichnis am Ende dieses Beitrags.

Auf welche Nahrungsmittel sollte bei APS verzichtet werden?
- Zucker
- Getreide und Pseudogetreide
- Alkohol
- Rotes Fleisch und Schmalz
- Chemikalien und Zusatzstoffe in verarbeiteten Lebensmitteln
- Soja
- Fast Food und Frittiertes
- Industrielle Pflanzenöle (Rapsöl, Sonnenblumenöl, Sojaöl, Maiskeimöl und andere)
- Milchprodukte
- Eier
- Hülsenfrüchte
- Kaffee (nur in geringen Mengen, falls vertragen)
- Kakao
- Süßstoffe
- Nachtschattengewächse (Paprika, Chili, Auberginen, Kartoffeln)
- Gewürze, die aus Samen hergestellt werden (wie Kardamom, Anis, Fenchel, Kümmel)
- Nüsse
- Samen und daraus hergestellte Öle wie Hanfsamen, Kürbiskerne, Mohnsamen, Sesam, Sonnenblumenkerne (Ausnahme: Ungeschrotete Leinsamen und Chiasamen)
Wir verstehen, dass diese Ernährung eine große Umstellung für Sie bedeutet. Aber wir würden sie Ihnen nicht empfehlen, wenn sie nicht so vielversprechend bei Autoimmunerkrankten und speziell bei APS-Betroffenen sein würde. Ernährung und Nährstofftherapie gehen die Ursachen der Erkrankung an und sind die ideale Unterstützung der schulmedizinischen Therapie.
Sie sollten möglichst viele Wege verfolgen, um Ihre Krankheit anzugehen. Dann ist auch die Chance auf Besserung sehr viel höher.
Nährstofftherapie beim Antiphospholipid-Syndrom
Greifen Sie außerdem auf die folgenden Nährstoffe zurück, um die Ernährung zu unterstützen und um Entzündungen weiter zu reduzieren. Die Mengenangaben beziehen sich auf die täglich empfohlene Menge – bei Unsicherheit fragen Sie dazu Ihren Arzt oder Therapeuten.
Diese Nährstoffe unterstützen Ihr Entgiftungssystem (Leber und Darm) und helfen dabei, Entzündungen weiter zu senken und so Blutgerinnseln vorzubeugen:
- Kalzium-D-Glucarat (übliche Tagesdosis 500 mg)
- Vitamin D3 (siehe hier: Vitamin D und Autoimmunerkrankungen)
- Täglich Fisch, ansonsten ein gutes Omega-3-Präparat (laut Studien 3 g reine Omega-3-Fettsäuren täglich)11,39,47
- Policosanol (übliche Tagesdosis 20 mg)
- Coenzym Q10 – übliche Tagesdosis 200 mg 15,34
- N-Acetyl-Cystein (übliche Tagesdosis 2-3 g täglich)
- Vitamin C (potente entzündungslindernde Wirkung bei 2-3 g täglich)
- Bei Einnahme/Absetzen von Kontrazeptiva: DIM (übliche Tagesdosis 100 mg) und Sulfphoraphan (übliche Tagesdosis 30 mg)

Faktoren der Lebensführung, die Ihre Regeneration unterstützen können
- Kompressionssocken zur Steigerung der Durchblutung
- Tägliche Erdung, also Kontakt der nackten Füße mit der Erdoberfläche. Etwa ein täglicher Spaziergang barfuß auf einer Wiese oder Wald oder Baden in einem natürlichen Gewässer. Durch den Kontakt mit der Erde nimmt Ihr Körper freie Elektronen von der Erdoberfläche auf – diese einfache Intervention kann Entzündung deutlich reduzieren.
- Infrarotsauna: IR-Strahlung dringt tiefer in den Körper ein als übliche Sauna. Entzündungen werden reduziert, die Energieproduktion in jeder einzelnen Körperzelle wird angeregt und die körpereigene Entgiftungsleistung unterstützt.
- Täglicher Aufenthalt in der Sonne zur Steigerung der Durchblutung und Linderung von Entzündungen.
- Stressreduktion: Reduzieren Sie Stress in Ihrem Alltag, soweit möglich: Wie Sie gegen das Stressproblem angehen können, erfahren Sie hier (Stress abbauen).
- Gesunder Schlaf: Autoimmunerkrankte sind in der Regel zu gestresst und schlafen zu schlecht und zu wenig. Achten Sie daher besonders auf gesunden Schlaf. Im Artikel über gesunden Schlaf erfahren Sie mehr darüber.
- Gewichtsverlust bei Übergewicht: Auch Übergewicht ist eine wichtige Ursache für Entzündungen im Körper, der relativ einfach durch Gewichtsverlust entgegengewirkt werden kann. Mit einer gesünderen Lebensführung und gesunder Ernährung kommt Gewichtsverlust meist ganz automatisch.
- Naturkosmetik: Die meisten preiswerten und qualitativ minderwertigen Kosmetikprodukte enthalten chemische Zusatzstoffe und Substanzen, die wie Östrogen (weibliche Sexualhormone) im Körper wirken. Die Verschiebung der Sexualhormone ist ebenfalls eine bedeutende Ursache für die Entstehung von Autoimmunerkrankungen. Wir empfehlen Ihnen daher, auf hochwertigere Kosmetik und insgesamt weniger Kosmetik zurückzugreifen oder ganz auf Naturkosmetik umzusteigen.
- Plastikvermeidung: Auch Plastik ist ein weitreichendes Problem, da Plastik viele hormonähnliche Substanzen enthält, die sich im Körper anhäufen. Es wird daher empfohlen, das Trinken aus Plastikflaschen und in Plastik verpackte Lebensmittel zu vermeiden. Sollte es unumgänglich sein und sollten es frische Produkte sein, welche im Plastik verpackt waren, dann waschen Sie diese Lebensmittel ausreichend ab.
Diese Faktoren der Lebensführung werden Ernährung und Nährstofftherapie optimal ergänzen. Noch einmal: Längerfristig wird Ihnen allein die Einnahme von Medikamenten keine Besserung verschaffen.
Nachhaltige Besserung wird möglich, wenn Sie die Ursachen beseitigen, die Ernährung umstellen, geeignete Nährstoffe zuführen und Ihren Lebensalltag natürlicher und gesünder gestalten. Dann ist auch von einer bestmöglichen Regeneration auszugehen. Nur dann wird das Risiko für Thrombosen nachhaltig wirklich gesenkt.
Nach den bisherigen Listen, Erklärungen und Vorschlägen möchten wir Ihnen abschließend eine Empfehlung für eine Vorgehensweise gegen Ihre Erkrankung geben.
Unsere Empfehlungen zur sofortigen Umsetzung beim Antiphospholipid-Syndrom
Sie haben viele Erklärungen und Vorschläge erhalten, diese Fülle kann verwirrend sein. Daher möchten wir Ihnen abschließend noch eine praktische Schritt-für-Schritt-Vorgehensweise beim Antiphospholipid-Syndrom geben, mit dem Sie aktiv werden können. Ausgangspunkt ist dabei die Diagnose Antiphosphoipid-Syndrom:
- Nehmen Sie die vom Arzt verordneten Medikamente ein, fragen Sie nach Nebenwirkungen und was Sie dagegen tun können. Wenn die Medikamente Ihnen gesundheitliche Probleme bereiten, informieren Sie sich bitte über alternative Therapiemöglichkeiten. Ein Absetzen der Medikamente ohne ärztliche Kontrolle bei APS kann problematisch sein. Ein empfehlenswertes, längerfristiges Ziel ist, die Dosierungen der Medikamente zu reduzieren, um Nebenwirkungen und Langzeitschäden zu minimieren.
- Suchen Sie sich in Ihrer Nähe einen Arzt, funktionellen Mediziner, Rheumatologen, Heilpraktiker oder ganzheitlichen Mediziner mit Erfahrung mit Typ 1 Diabetes. Fragen Sie dazu Ihren aktuell behandelnden (Haus-)Arzt oder nutzen dazu die Google-Suchfunktion: zum Beispiel „Funktionelle Medizin Hamburg“. Empfehlungen von anderen Betroffenen wie beispielsweise aus Selbsthilfegruppen können hier sehr hilfreich sein. Nutzen Sie dazu gerne unser Forum, um sich mit anderen Betroffenen diesbezüglich auszutauschen.
- Achten Sie darauf, dass der Therapeut Methoden der Schulmedizin mit den in diesem Artikel beschriebenen Methoden der Ursachenfindung, Ernährung, Lebensführung und Nährstofftherapie verbindet. Die Suche nach einem entsprechenden Therapeuten kann langwierig sein, lohnt aber!
- Ziehen Sie eine Ernährungsumstellung oder einen Nahrungsmittelunverträglichkeitstest in Betracht. Sollten bei Ihnen Lebensmittel gefunden werden, auf die Sie laut Test allergisch reagieren, sollten Sie diese für mindestens 30 Tage meiden und beobachten, ob sich Ihr Wohlbefinden verbessert. Eine Ernährungsumstellung sollten Sie mindestens 30 Tage konsequent ausprobieren, ehe Sie ein ausreichendes Fazit ziehen können.
- Versuchen Sie, die Ratschläge bezüglich gesunder Lebensführung umzusetzen, um Ihr Leben nach und nach gesünder zu gestalten.
- Hinterfragen Sie alltägliche Gewohnheiten und Ursachen, welche die Erkrankung begünstigt haben könnten.
- Lassen Sie eine Nährstoffanalyse bei einem erfahrenen Therapeuten durchführen und füllen Sie vorhandene Nährstoffmängel auf.
- Ziehen Sie einen Schwermetall-Belastungs-Test bei einem diesbezüglich geschulten Therapeuten in Erwägung. Bei hoher Belastung kann eine Entgiftung unter therapeutischer Anleitung empfehlenswert sein.
- Dokumentieren Sie Ihr Befinden mit einem täglichen Eintrag in ein Tagebuch. Beobachten Sie die Auswirkungen bestimmter Faktoren der Lebensführung und Ernährung auf Ihren Krankheitsverlauf und lernen Sie so Ihren Körper und Ihre Krankheit besser kennen.
- Lassen Sie sich regelmäßig ärztlich untersuchen. Die hier genannten Maßnahmen können beispielsweise dazu führen, dass sich Ihr Bedarf an Medikamenten reduziert. Eine Dosisanpassung wird dann notwendig.
Fazit – das Antiphospholipid-Syndrom ist eine der häufigsten und eine deutlich unterschätzte Autoimmunerkrankung
Beim Antiphospholipid-Syndrom kommt es zu einer Bildung von Antikörpern gegen Proteine, die Phospholipide transportieren. Besonders Antikörper gegen ß2-Glycoprotein und Cardiolipin-Proteine werden am häufigsten beobachtet.
Durch Bindung von Antikörpern an diese Proteine kommt es zu einer vorschnellen Aktivierung der Gerinnungskaskade und zur Aktivierung von Blutplättchen (Thrombozyten), was die unkontrollierte Bildung von Blutgerinnseln im Körper anregt. Daher haben Betroffene des Antiphospholipid-Syndroms ein erhöhtes Risiko für Blutgerinnsel, Thrombose, Herzinfarkte und Schlaganfälle.
Zwei bis fünf Prozent, also zwei bis vier Millionen Menschen in Deutschland, tragen diese Antikörper mit sich und sind daher potenziell vom Antiphospholipid-Syndrom betroffen. Die meisten Fälle sind asymptomatisch.
Hinter vielen Herz-Kreislauf-Erkrankungen steckt in Wahrheit das Antiphospholipid-Syndrom. Da es schwer zu erkennen ist, ist die Dunkelziffer wahrscheinlich sehr hoch, und die meisten der zwei bis vier Millionen Betroffenen wissen gar nichts von ihrer Erkrankung.
Je nach Symptomatik und nach Schwere der Erkrankung werden Gerinnungshemmer eingesetzt, um die Blutgerinnsel zu unterdrücken.
Längerfristig wird Betroffenen jedoch erst geholfen, wenn Sie neben der schulmedizinischen Therapie auch auf die richtige Ernährung, Nährstofftherapie, gesunde Lebensführung und Naturheilkunde zurückgreifen.
Die Fusion aus Naturheilkunde und Schulmedizin ist unbedingt nötig, um den Betroffenen längerfristig die bestmöglichen Aussichten und Behandlungsmöglichkeiten zukommen zu lassen.
Das Paleo Autoimmunprotokoll nimmt bei der Behandlung eine zentrale Rolle ein. Zudem Nährstoffe und gewisse Nahrungsmittel, die unterstützend bei der Bekämpfung von Entzündungen wirken und die Ursachen der Erkrankung angehen.
Wir sind Ihre Erfahrungen mit dem Antiphosphoplipid-Syndrom? Was hat Ihnen bereits geholfen, was eher weniger? Wir freuen uns über Ihren Kommentar!
Bücherverzeichnis:
- Mickey Trescott: Das Autoimmun Paleo-Kochbuch: Das erfolgreiche Protokoll bei Allergien, Hashimoto, Zöliakie und weiteren chronischen Krankheiten. Unimedica ein Imprint der Narayana Verlag; Auflage: 1 (14. Oktober 2016)
- Sarah Ballantyne: Die Paläo-Therapie: Stoppen Sie Autoimmunerkrankungen mit der richtigen Ernährung und werden Sie wieder gesund. Riva (16. Dezember 2015)
[su_spoiler title=“Quellenverzeichnis“]
Bildquelle: (c) Depositphotos @lightsource
- Ames, P. R. J.; Antinolfi, I.; Ciampa, A.; Batuca, J.; Scenna, G.; Lopez, L. R. et al. (2008): Primary antiphospholipid syndrome: a low-grade auto-inflammatory disease? In: Rheumatology (Oxford, England) 47 (12), S. 1832–1837. DOI: 10.1093/rheumatology/ken382.
- Amin, Navin M. (2008): Antiphospholipid syndromes in infectious diseases. In: Hematology/oncology clinics of North America 22 (1), 131-43, vii-viii. DOI: 10.1016/j.hoc.2007.10.001.
- Bhoopat, Lantarima; Rojnuckarin, Ponlapat; Hiransuthikul, Narin; Intragumtornchai, Tanin (2010): Low vegetable intake is strongly associated with venous thromboembolism in Thai population. In: Blood coagulation & fibrinolysis : an international journal in haemostasis and thrombosis 21 (8), S. 758–763. DOI: 10.1097/MBC.0b013e3283403537.
- Brandt, K. J.; Fickentscher, C.; Boehlen, F.; Kruithof, E. K. O.; Moerloose, P. de (2014): NF-kappaB is activated from endosomal compartments in antiphospholipid antibodies-treated human monocytes. In: Journal of thrombosis and haemostasis : JTH 12 (5), S. 779–791. DOI: 10.1111/jth.12536.
- Canaud, Guillaume; Bienaimé, Frank; Tabarin, Fanny; Bataillon, Guillaume; Seilhean, Danielle; Noël, Laure-Hélène et al. (2014): Inhibition of the mTORC Pathway in the Antiphospholipid Syndrome. In: New England Journal of Medicine 371 (4), S. 303–312. DOI: 10.1056/NEJMoa1312890.
- Cervera, R.; Balasch, J. (2004): The management of pregnant patients with antiphospholipid syndrome. In: Lupus 13 (9), S. 683–687. DOI: 10.1191/0961203304lu1092oa.
- Delgado Alves, J.; Mason, L. J.; Ames, P. R. J.; Chen, P. P.; Rauch, J.; Levine, J. S. et al. (2005): Antiphospholipid antibodies are associated with enhanced oxidative stress, decreased plasma nitric oxide and paraoxonase activity in an experimental mouse model. In: Rheumatology (Oxford, England) 44 (10), S. 1238–1244. DOI: 10.1093/rheumatology/keh722.
- Dornan, R.I.P. (2004): Acute postoperative biventricular failure associated with antiphospholipid antibody syndrome. In: British Journal of Anaesthesia 92 (5), S. 748–754. DOI: 10.1093/bja/aeh116.
- Erkkila, A. T.; Narvanen, O.; Lehto, S.; Uusitupa, M. I.; Yla-Herttuala, S. (2000): Autoantibodies against oxidized low-density lipoprotein and cardiolipin in patients with coronary heart disease. In: Arteriosclerosis, thrombosis, and vascular biology 20 (1), S. 204–209.
- Fasano, Alessio (2012): Leaky gut and autoimmune diseases. In: Clinical reviews in allergy & immunology 42 (1), S. 71–78. DOI: 10.1007/s12016-011-8291-x.
- Felau, Sheylla M.; Sales, Lucas P.; Solis, Marina Y.; Hayashi, Ana Paula; Roschel, Hamilton; Sa-Pinto, Ana Lucia et al. (2018): Omega-3 Fatty Acid Supplementation Improves Endothelial Function in Primary Antiphospholipid Syndrome: A Small-Scale Randomized Double-Blind Placebo-Controlled Trial. In: Frontiers in immunology 9, S. 336. DOI: 10.3389/fimmu.2018.00336.
- Ferro, D.; Saliola, M.; Meroni, P. L.; Valesini, G.; Caroselli, C.; Pratico, D. et al. (2003): Enhanced monocyte expression of tissue factor by oxidative stress in patients with antiphospholipid antibodies: effect of antioxidant treatment. In: Journal of thrombosis and haemostasis : JTH 1 (3), S. 523–531.
- Galli, Monica; Luciani, Davide; Bertolini, Guido; Barbui, Tiziano (2003): Lupus anticoagulants are stronger risk factors for thrombosis than anticardiolipin antibodies in the antiphospholipid syndrome: a systematic review of the literature. In: Blood 101 (5), S. 1827–1832. DOI: 10.1182/blood-2002-02-0441.
- Giles Ian P.; Isenberg David A.; Latchman David S.; Rahman Anisur (2003): How do antiphospholipid antibodies bind β2‐glycoprotein I? In: Arthritis & Rheumatism 48 (8), S. 2111–2121. DOI: 10.1002/art.11101.
- Grover, Steven P.; Roubey, Robert A.S. (2017): Q10est for New Therapies to Prevent Antiphospholipid Antibody–Mediated Thrombosis. In: Arteriosclerosis, thrombosis, and vascular biology 37 (10), S. 1801. DOI: 10.1161/ATVBAHA.117.309955.
- Horstman, Lawrence L.; Jy, Wenche; Bidot, Carlos J.; Ahn, Yeon S.; Kelley, Roger E.; Zivadinov, Robert et al. (2009): Antiphospholipid antibodies: Paradigm in transition. In: Journal of Neuroinflammation 6, S. 3. DOI: 10.1186/1742-2094-6-3.
- Kahles, T.; Humpich, M.; Steinmetz, H.; Sitzer, M.; Lindhoff-Last, E. (2005): Phosphatidylserine IgG and beta-2-glycoprotein I IgA antibodies may be a risk factor for ischaemic stroke. In: Rheumatology (Oxford, England) 44 (9), S. 1161–1165. DOI: 10.1093/rheumatology/keh698.
- Keeling, David; Mackie, Ian; Moore, Gary W.; Greer, Ian A.; Greaves, Michael (2012): Guidelines on the investigation and management of antiphospholipid syndrome. In: British journal of haematology 157 (1), S. 47–58. DOI: 10.1111/j.1365-2141.2012.09037.x.
- Khan, M. Firoze; Wang, Gangduo (2018): Environmental Agents, Oxidative Stress and Autoimmunity. In: Current opinion in toxicology 7, S. 22–27. DOI: 10.1016/j.cotox.2017.10.012.
- Klack, Karin; Carvalho, Jozelio Freire de (2013): Dietetic issues in antiphospholipid syndrome. In: Rheumatology international 33 (3), S. 823–824. DOI: 10.1007/s00296-011-2313-0.
- Krause, I.; Blank, M.; Gilbrut, B.; Shoenfeld, Y. (1993): The effect of aspirin on recurrent fetal loss in experimental antiphospholipid syndrome. In: American journal of reproductive immunology (New York, N.Y. : 1989) 29 (3), S. 155–161.
- Laat, Bas de; Mertens, Koen; Groot, Philip G. de (2008): Mechanisms of disease: antiphospholipid antibodies-from clinical association to pathologic mechanism. In: Nature clinical practice. Rheumatology 4 (4), S. 192–199. DOI: 10.1038/ncprheum0740.
- Lai, Zhi-wei; Marchena-Mendez, Ivan; Perl, Andras (2015): Oxidative stress and Treg depletion in lupus patients with anti-phospholipid syndrome. In: Clinical immunology (Orlando, Fla.) 158 (2), S. 148–152. DOI: 10.1016/j.clim.2015.03.024.
- Lopez, Luis R.; Simpson, Daniel F.; Hurley, Beth L.; Matsuura, Eiji (2005): OxLDL/beta2GPI complexes and autoantibodies in patients with systemic lupus erythematosus, systemic sclerosis, and antiphospholipid syndrome: pathogenic implications for vascular involvement. In: Annals of the New York Academy of Sciences 1051, S. 313–322. DOI: 10.1196/annals.1361.073.
- Lopez-Pedrera, Chary; Barbarroja, Nuria; Jimenez-Gomez, Yolanda; Collantes-Estevez, Eduardo; Aguirre, Ma Angeles; Cuadrado, Ma Jose (2016): Oxidative stress in the pathogenesis of atherothrombosis associated with anti-phospholipid syndrome and systemic lupus erythematosus: new therapeutic approaches. In: Rheumatology (Oxford, England) 55 (12), S. 2096–2108. DOI: 10.1093/rheumatology/kew054.
- Matsuura, E.; Kobayashi, K.; Hurley, B. L.; Lopez, L. R. (2006): Atherogenic oxidized low-density lipoprotein/beta2-glycoprotein I (oxLDL/beta2GPI) complexes in patients with systemic lupus erythematosus and antiphospholipid syndrome. In: Lupus 15 (7), S. 478–483. DOI: 10.1191/0961203306lu2337oa.
- McIntyre, John A. (2004): The appearance and disappearance of antiphospholipid autoantibodies subsequent to oxidation–reduction reactions. In: Thrombosis research 114 (5-6), S. 579–587. DOI: 10.1016/j.thromres.2004.08.008.
- Medina, Gabriela; Vera-Lastra, Olga; Peralta-Amaro, Ana Lilia; Jimenez-Arellano, Maria Pilar; Saavedra, Miguel Angel; Cruz-Dominguez, Maria Pilar; Jara, Luis J. (2018): Metabolic syndrome, autoimmunity and rheumatic diseases. In: Pharmacological research. DOI: 10.1016/j.phrs.2018.01.009.
- Meroni, Pier Luigi; Chighizola, Cecilia Beatrice; Rovelli, Francesca; Gerosa, Maria (2014): Antiphospholipid syndrome in 2014: more clinical manifestations, novel pathogenic players and emerging biomarkers. In: Arthritis Research & Therapy 16 (2), S. 209. DOI: 10.1186/ar4549.
- MIYAKIS S.; LOCKSHIN M. D.; ATSUMI T.; BRANCH D. W.; BREY R. L.; CERVERA R. et al. (2006): International consensus statement on an update of the classification criteria for definite antiphospholipid syndrome (APS). In: Journal of Thrombosis and Haemostasis 4 (2), S. 295–306. DOI: 10.1111/j.1538-7836.2006.01753.x.
- Oliver-Minarro, Desamparados; Sanchez-Ramon, Silvia; Rodriguez-Mahou, Margarita; Alvarez, Silvia; Fernandez-Cruz, Eduardo (2007): Isolated type 5 antimitochondrial autoantibodies are associated with a history of thrombocytopenia and fetal loss. In: Fertility and sterility 87 (4), 976.e17-8. DOI: 10.1016/j.fertnstert.2006.07.1535.
- Passam, F. H.; Giannakopoulos, B.; Mirarabshahi, P.; Krilis, S. A. (2011): Molecular pathophysiology of the antiphospholipid syndrome: the role of oxidative post-translational modification of beta 2 glycoprotein I. In: Journal of thrombosis and haemostasis : JTH 9 Suppl 1, S. 275–282. DOI: 10.1111/j.1538-7836.2011.04301.x.
- Passam, Freda; Krilis, Steven (2004): Laboratory tests for the antiphospholipid syndrome: current concepts. In: Pathology 36 (2), S. 129–138. DOI: 10.1080/00313020410001671966.
- Perez-Sanchez, Carlos; Aguirre, Maria Angeles; Ruiz-Limon, Patricia; Abalos-Aguilera, Maria Carmen; Jimenez-Gomez, Yolanda; La Arias-de Rosa, Ivan et al. (2017): Ubiquinol Effects on Antiphospholipid Syndrome Prothrombotic Profile: A Randomized, Placebo-Controlled Trial. In: Arteriosclerosis, thrombosis, and vascular biology 37 (10), S. 1923–1932. DOI: 10.1161/ATVBAHA.117.309225.
- Pratico, D.; Ferro, D.; Iuliano, L.; Rokach, J.; Conti, F.; Valesini, G. et al. (1999): Ongoing prothrombotic state in patients with antiphospholipid antibodies: a role for increased lipid peroxidation. In: Blood 93 (10), S. 3401–3407.
- Rand, Jacob H.; Wu, Xiao-Xuan; Lapinski, Robert; van Heerde, Waander L.; Reutelingsperger, Chris P.; Chen, Pojen P.; Ortel, Thomas L. (2004): Detection of antibody-mediated reduction of annexin A5 anticoagulant activity in plasmas of patients with the antiphospholipid syndrome. In: Blood 104 (9), S. 2783–2790. DOI: 10.1182/blood-2004-01-0203.
- Reber, Guido; Tincani, Angela; Sanmarco, Marielle; Moerloose, Philippe de; Boffa, Marie-Claire (2005): Variability of anti-beta2 glycoprotein I antibodies measurement by commercial assays. In: Thrombosis and haemostasis 94 (3), S. 665–672.
- Rolla, R.; Vay, D.; Mottaran, E.; Parodi, M.; Vidali, M.; Sartori, M. et al. (2001): Antiphospholipid antibodies associated with alcoholic liver disease specifically recognise oxidised phospholipids. In: Gut 49 (6), S. 852–859.
- Rossi, E.; Costa, M. (1993): Fish oil derivatives as a prophylaxis of recurrent miscarriage associated with antiphospholipid antibodies (APL): a pilot study. In: Lupus 2 (5), S. 319–323. DOI: 10.1177/096120339300200508.
- Ruff, William E.; Vieira, Silvio M.; Kriegel, Martin A. (2015): The Role of the Gut Microbiota in the Pathogenesis of Antiphospholipid Syndrome. In: Current rheumatology reports 17 (1), S. 472. DOI: 10.1007/s11926-014-0472-1.
- Satta, Nathalie; Kruithof, Egbert K. O.; Fickentscher, Celine; Dunoyer-Geindre, Sylvie; Boehlen, Francoise; Reber, Guido et al. (2011): Toll-like receptor 2 mediates the activation of human monocytes and endothelial cells by antiphospholipid antibodies. In: Blood 117 (20), S. 5523–5531. DOI: 10.1182/blood-2010-11-316158.
- Sciascia, Savino; Roccatello, Dario; Bertero, Maria Tiziana; Di Simone, Debora; Cosseddu, Domenico; Vaccarino, Antonella et al. (2012): 8-isoprostane, prostaglandin E2, C-reactive protein and serum amyloid A as markers of inflammation and oxidative stress in antiphospholipid syndrome: a pilot study. In: Inflammation research : official journal of the European Histamine Research Society … [et al.] 61 (8), S. 809–816. DOI: 10.1007/s00011-012-0468-0.
- Sipeki, Nora; Davida, Laszlo; Palyu, Eszter; Altorjay, Istvan; Harsfalvi, Jolan; Szalmas, Peter Antal et al. (2015): Prevalence, significance and predictive value of antiphospholipid antibodies in Crohn’s disease. In: World journal of gastroenterology 21 (22), S. 6952–6964. DOI: 10.3748/wjg.v21.i22.6952.
- Stojanovich, Ljudmila; Marisavljevich, Dragomir (2008): Stress as a trigger of autoimmune disease. In: Autoimmunity reviews 7 (3), S. 209–213. DOI: 10.1016/j.autrev.2007.11.007.
- Wilson, W. A.; Gharavi, A. E.; Koike, T.; Lockshin, M. D.; Branch, D. W.; Piette, J. C. et al. (1999): International consensus statement on preliminary classification criteria for definite antiphospholipid syndrome: report of an international workshop. In: Arthritis and rheumatism 42 (7), S. 1309–1311. DOI: 10.1002/1529-0131(199907)42:7<1309::AID-ANR1>3.0.CO;2-F.
- Yamaguchi, Yukie; Seta, Noriyuki; Kaburaki, Junichi; Kobayashi, Kazuko; Matsuura, Eiji; Kuwana, Masataka (2007): Excessive exposure to anionic surfaces maintains autoantibody response to beta(2)-glycoprotein I in patients with antiphospholipid syndrome. In: Blood 110 (13), S. 4312–4318. DOI: 10.1182/blood-2007-07-100008.
- Akbar, Umair; Yang, Melissa; Kurian, Divya; Mohan, Chandra (2017): Omega-3 Fatty Acids in Rheumatic Diseases: A Critical Review. In: Journal of clinical rheumatology : practical reports on rheumatic & musculoskeletal diseases 23 (6), S. 330–339. DOI: 10.1097/RHU.0000000000000563.
- Fasano, Alessio (2011): Zonulin and its regulation of intestinal barrier function: the biological door to inflammation, autoimmunity, and cancer. In: Physiological reviews 91 (1), S. 151–175. DOI: 10.1152/physrev.00003.2008.
- Mahomoodally, Fawzi; Suroowan, Shanoo (2018): Herbal products for common auto-inflammatory disorders – Novel approaches. In: Combinatorial chemistry & high throughput screening. DOI: 10.2174/1386207321666180213093449.
- Serhan, C. N. (2009): Systems approach to inflammation resolution: identification of novel anti-inflammatory and pro-resolving mediators. In: Journal of thrombosis and haemostasis : JTH 7 Suppl 1, S. 44–48. DOI: 10.1111/j.1538-7836.2009.03396.x.
[/su_spoiler]